DIABETES
TYPE
2;
DE
KOSTENEFFECTIVITEIT
VAN
PREVENTIEMAATREGELEN
IN
VLAANDEREN
Aantal woorden: 24 996Elke Caboor
Stamnummer : 01610010Promotor: Prof. Dr. Johan Albrecht
Masterproef voorgedragen tot het bekomen van de graad van:
Master in de bestuurskunde en het publiek management
I
PERMISSION
Ondergetekende verklaart dat de inhoud van deze masterproef mag geraadpleegd en/of gereproduceerd worden, mits bronvermelding.
II
ABSTRACT
Probleemstelling: Type 2 diabetes mellitus is een ernstige chronische aandoening die
mensen wereldwijd en in toenemende mate treft. Deze epidemie wordt versterkt door onder meer de vergrijzing, toegenomen welvaart, meer sedentair gedrag en een consumptiemaatschappij waarin meer ongezonde voeding wordt geconsumeerd. Ondanks het chronisch karakter van de aandoening is het haalbaar om een kwalitatief leven te leiden. Wetenschappelijk onderzoek heeft daarenboven aangetoond dat het mogelijk is om de aandoening te voorkomen, af te remmen of zelfs een remissie te bekomen door middel van een gezonde levensstijl. Echter, dit alles heeft zijn kostprijs en meer onderzoek naar de kosteneffectiviteit van dergelijke interventies is noodzakelijk om de schaarse economische middelen efficiënt te besteden.
Doelstelling: Deze studie tracht de kosteneffectiviteit van preventiemaatregelen voor type 2
diabetes mellitus in Vlaanderen te onderzoeken en te verifiëren met de internationale literatuur. Meer bepaald probeert deze verhandeling een antwoord te geven op de volgende onderzoeksvraag: “In welke mate zijn preventiemaatregelen voor type 2 diabetes mellitus in Vlaanderen kosteneffectief”.
Methode: Op basis van de internationale literatuur wordt meer inzicht verworven over
mogelijke preventieve behandelingen voor type 2 diabetes mellitus en hun kosteneffectiviteit. Vervolgens wordt het HALT2Diabetes project, dat het meest aansluit bij dergelijke preventieve behandelingen, beoordeeld op zijn kosteneffectiviteit.
Bevindingen: Leefstijlinterventies die zich focussen op een gezonde levensstijl door middel
van gezonde voeding en voldoende lichaamsbeweging en/of een behandeling met metformine kunnen een kosteneffectief tot zelfs een kostenbesparend karakter hebben. Echter, de mate van (kosten)effectiviteit is onder meer afhankelijk van de gebruikte methoden en de motivatie van deelnemers.
Conclusie: Op basis van de huidige beschikbare informatie kunnen nog geen resultaten met
betrekking tot de kosteneffectiviteit van het HALT2Diabetes project verkregen worden aangezien het project nog uitgerold moet worden over heel Vlaandere
WOORD VOORAF
Deze masterproef is tot stand gekomen in het kader van de masteropleiding bestuurskunde en publiek management aan de Universiteit Gent. Via deze weg wil ik graag een woord van dank betuigen aan alle mensen die mij geholpen hebben om dit eindwerk tot een goed einde te brengen.
In de eerste plaats wil ik mijn promotor Prof. Dr. Johan Albrecht en zijn assistente mevrouw Désirée Vandenberghe bedanken voor de geboden opportuniteit om deze scriptie uit te voeren en voor de waardevolle begeleiding en advies tijdens de realisatie van dit werk. Daarnaast wil ik ook de Diabetes Liga en in het bijzonder mevrouw Aurelie Lampaert bedanken om mee te werken aan dit onderzoek.
Tot slot bedank ik ook mijn ouders, familie en vrienden voor hun steun, toeverlaat en een luisterend oor tijdens deze periode.
Naar aanleiding van de COVID-19 uitbraak heb ik geen problemen ondervonden om dit eindwerk zoals voorzien af te werken. De contactnames met organisaties zoals de Diabetes Liga werden via mail uitgevoerd zoals gepland.
IV
INHOUDSTAFEL
Permission ……….. I Abstract ……….. II Woord vooraf ……… III Lijst van gebruikte afkortingen .……… VI Lijst van tabellen en figuren .……… VII
Inleiding ...1
1. Situering ...1
2. Structuur en opbouw ... ...2
Hoofdstuk 1 Diabetes mellitus
1. Inleiding ...32. Diabetes in cijfers ...3
2.1 Wereldwijd ...3
2.2 Specifiek voor België ...5
3. Type 2 diabetes mellitus ...5
3.1 Wat is het? ...5
3.2 Beïnvloedbare risicofactoren ...7
3.2.1 Overgewicht en obesitas ...7
3.2.2 Fysieke inactiviteit en sedentair gedrag ...8
3.2.3 Ongezonde voeding ...9
3.2.4 Roken ...9
3.2.5 Prediabetes ... 10
3.2.6 Hypertensie ... 10
3.3 Niet beïnvloedbare risicofactoren ... 11
3.4 Diabetes en sociaaleconomische ongelijkheid ... 11
4. Diabetes managen ... 13
Hoofdstuk 2 Preventiebeleid in Vlaanderen
1. Structuur ... 162. Financiering ... 19
3. Preventie van type 2 diabetes mellitus en gerelateerde risicofactoren ... 21
3.1 Verkenning literatuur wereldwijd ... 21
3.1.1 Inleiding ... 21
3.1.2 Literatuurstudie ... 21
3.1.3 Conclusie en aanbevelingen ... 27
3.2 Specifieke projecten in Vlaanderen ... 31
3.2.1 Gezondheidskompas ... 31
3.2.3 Oog voor Lekkers ... 32 3.2.4 Kleurrijk gezond ... 33 3.2.5 Gezonde Gemeente ... 33 3.2.6 ZoetZwanger ... 34 3.2.7 HALT2Diabetes ... 35 3.2.8 Algemene maatregelen ... 35
Hoofdstuk 3 Economische evaluatie in de gezondheidszorg
1. Inleiding ... 362. Verkenning van de literatuur wereldwijd ... 42
2.1 Literatuurstudie ... 42
2.2 Conclusie en aanbevelingen ... 57
Hoofdstuk 4 Besluit
1. HALT2Diabetes ... 631.1 Kenmerken van het project ... 63
1.2 Leefstijlaanbod ... 66
1.2.1 Groepsessies Gezonde Voeding op Verwijzing ... 66
1.2.2 Bewegen Op Verwijzing ... 67
1.2.3 Rookstopbegeleiding ... 67
1.2.4 Diabetes Liga als expertisecentrum ... 68
1.3 Kosteneffectiviteit ... 69
2. Conclusie: “voorkomen is beter dan genezen” ... 71
3. Beperkingen van het onderzoek ... 74
4. Implicaties voor het management en beleid en aanbevelingen voor verder onderzoek .... 75 Bronvermelding ....…….………..……….. X Bijlagen .……….. XXIV
VI
LIJST VAN GEBRUIKTE AFKORTINGEN
Beleidsdomein WVG Beleidsdomein Welzijn, Volksgezondheid en Gezin
BI betrouwbaarheidsinterval
BMI Body Mass Index
BNP Bruto Nationaal Product
CER cost-effectiveness ratio – kosteneffectiviteitsratio CHIP Complete Health Improvement Program
CVR cardiovasculair risico
DALY Disability Adjusted Life Years DIRECT Diabetes Remission Clinical Trial
DM diabetes mellitus
DMT1 type 1 diabetes mellitus DMT2 type 2 diabetes mellitus
DPP Diabetes Prevention Program
DPPS Diabetes Prevention Program Study DPS Finnish Diabetes Prevention Study eHealth electronic health
FINDRISC Finnish Diabetes Risk score – Finse diabetes risicoscore
GNG gestoorde nuchtere glucose
GGT gestoorde glucosetolerantie
HALT2Diabetes Haalbaarheid van Lokale Preventie van Type 2 Diabetes HELP Healthy Lifestyle Program
ICER Incremental cost-effectiveness ratio – incrementele kosteneffectiviteitsratio
ID International Dollars
IDF International Diabetes Federation – Internationale Diabetes Federatie
KBA kosten-batenanalyse
KCE Federaal Kenniscentrum voor de Gezondheidszorg KEA kosteneffectiviteitsanalyse
KMA kostenminimalisatieanalyse
KNA Kosten-nutsanalyse
Logo Lokaal gezondheidsoverleg
LYG Life Years Gained
mHealth mobile health
NNG normale nuchtere glycemie
NNT number needed to treat
OTW organisatie met terreinwerking QALY Quality Adjusted Life Years
Q1 1ste kwartiel
Q3 3de kwartiel
RCT randomized controlled trial VIGeZ Vlaams Instituut Gezond Leven
LIJST VAN TABELLEN EN FIGUREN
Tabellen
Tabel 1: Prevalentiecijfers in België, 1997-2019 (International Diabetes Federation, 2019; Sciensano, 2018)
Tabel 2: Evolutie van de voedingsstatus in België 1997-2018 (Sciensano, 2018) Tabel 3: Evolutie van het tabaksgebruik in België, 1997-2018 (Sciensano, 2018)
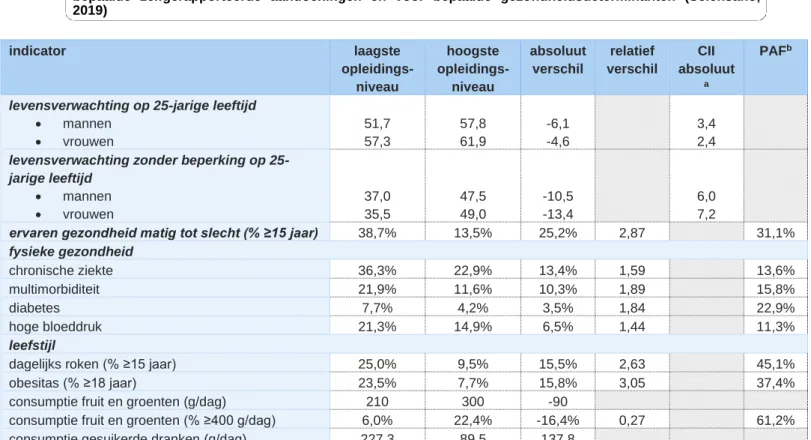
Tabel 4: Sociaaleconomische ongelijkheden in België met betrekking tot de levensverwachting, voor bepaalde zelfgerapporteerde aandoeningen en voor bepaalde gezondheidsdeterminanten (Sciensano, 2019)
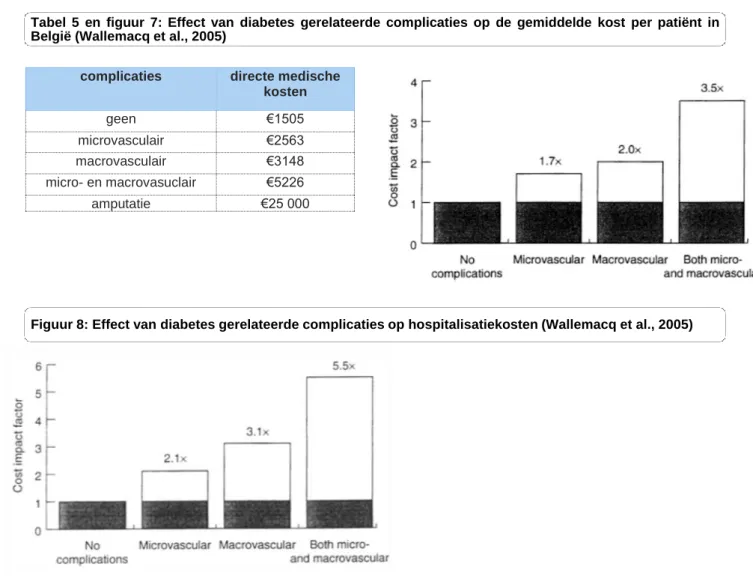
Tabel 5: Effect van diabetes gerelateerde complicaties op de gemiddelde kost per patiënt in België (Wallemacq et al., 2005)
Tabel 6: Bijwerkingen die gepaard gaan met het gebruik van metformine (Zorginstituut Nederland, z.d.) Tabel 7: Subsidieregeling Oog voor Lekkers (Oog voor Lekkers, z.d.)
Tabel 8: Jaarlijkse respons- en screeningsgraad van een cohorte vrouwen die voor 31 december 2011 zijn bevallen (N = 1829) (Verstraete, 2016)
Tabel 9: Kosten per gewonnen QALY door ingrepen in het voedingsbeleid vanuit het perspectief van de gezondheidszorg (Basu et al., 2013; International Diabetes Federation, 2016)
Tabel 10: Kostprijs per interventie en het verschil in kostprijs tussen de 3 interventies per persoon over 3 jaar in het DPP voor het jaar 2000 (The Diabetes Prevention Program Research Group, 2003a, 2003b)
Tabel 11: Het effect van leeftijd en mogelijke veranderingen in kosten en effectiviteit van de behandeling op de kosteneffectiviteit (Herman et al., 2005)
Tabel 12: Directe medische kosten van de DPP/DPPOS interventies per groep en per jaar, niet verdisconteerd, voor 2010 (The Diabetes Prevention Program Research Group, 2012)
Tabel 13: Verschillen in kosten en QALY’s en incrementele kosteneffectiviteitsratio’s voor de leefstijl- en metformine interventie (kosten en resultaten verdisconteerd aan 3% per jaar) (The Diabetes Prevention Program Research Group, 2012)
Tabel 14: Kosteneffectiviteit van de interventies ten opzichte van de beste alternatieve interventie of geen interventie per doelgroep (Roberts et al., 2018)
Tabel 15: Gemiddelde directe medische en (in)directe niet-medische kosten in de interventie- en controlegroep (Duijzer et al., 2019)
Tabel 16: Kosten(verschillen) tussen de nulmeting en 2 jaar follow-up voor de controle- en interventiegroep (van Wier et al., 2013)
Tabel 17: Gezondheidseffecten, kosten en kosteneffectiviteit van de gemeenschaps- en leefstijlinterventie (Jacobs-van der Bruggen et al., 2007)
VIII
Tabel 18: Incrementele kosteneffectiviteitsratio’s van een leefstijl en/of metformine interventie bij personen met een verhoogd risico op DMT2
Tabel 19: Persoonlijke bijdragen en tegemoetkoming door de Vlaamse overheid (Vlaanderen, z.d.-c) Tabel 20: Persoonlijke bijdragen en tegemoetkoming door de Vlaamse overheid (Agentschap Zorg en
Gezondheid, z.d.-c)
Figuren
Figuur 1: Prevalentie van diabetes bij volwassenen (20-79 jaar) wereldwijd in miljoen, 2000-2019 (International Diabetes Federation, 2019)
Figuur 2: Prognose van diabetes bij volwassenen (20-79 jaar) wereldwijd in miljoen, 1980-2045 (International Diabetes Federation, 2019; World Health Organization, 2019)
Figuur 3: (sterk) verhoogd risico op DMT2 op basis van de BMI en buikomtrek (Diabetes Liga, 2016a) Figuur 4: Infographic “Wat is sedentair gedrag (niet)” (VIGeZ et al., 2015)
Figuur 5: Volwassenen (20-79 jaar) met prediabetes wereldwijd in miljoen per leeftijdscategorie, 2019 2045 (International Diabetes Federation, 2019)
Figuur 6: Multidisciplinair team, zorgcirkels (Van Nuland, z.d.)
Figuur 7: Effect van diabetes gerelateerde complicaties op de gemiddelde kost per patiënt in België (Wallemacq et al., 2005)
Figuur 8: Effect van diabetes gerelateerde complicaties op hospitalisatiekosten (Wallemacq et al., 2005) Figuur 9: Vereenvoudigd organogram beleidsdomein Welzijn, Volksgezondheid en Gezin (Vlaanderen,
z.d.-a)
Figuur 10: Spelers betrokken bij de preventieve gezondheidszorg in Vlaanderen (Rekenhof, 2016)
Figuur 11: Gezondheidsmatrix als beleidsinstrument voor een preventief gezondheidsbeleid (VIGeZ, z.d.-a)
Figuur 12: % volwassenen met leefstijl gerelateerde gezondheidsrisico’s (LGR) (tabak, alcohol, beweging, groenten en overgewicht) (Agentschap Zorg en Gezondheid, z.d.-a)
Figuur 13: De Vlaamse begroting in cijfers (Departement Welzijn, Volksgezondheid en Gezin, z.d.) Figuur 14: Evolutie van de uitgaven besteed aan preventie en promotie in miljoen euro en als % van de
totale gezondheidszorguitgaven, 2008-2017 (Federale Overheidsdienst Sociale Zekerheid, z.d.) Figuur 15: Uitdagingen die gepaard gaan met de implementatie van leefstijlinterventies (Herman et al.,
2005)
Figuur 16 & 17: Partiële en volledige gezondheidseconomische evaluaties (CDC, z.d.-b; Cleemput, Van Wilder, Vrijens, Huybrechts, & Ramaekers, 2008; Cleemput, Neyt, Van de Sande, & Thiry, 2012; Dierick, Ansseau, D'haenen, Peuskens, & Linkowski, 2003; Luyten, z.d.; Robinson, 1993)
Figuur 18: Het sociale zekerheidsperspectief en sociaal perspectief van waaruit de evaluatie tot stand komt (Cleemput et al., 2008; Luyten, z.d.)
Figuur 19: Directe medische, directe niet-medische en indirecte kosten (The Diabetes Prevention Program Research Group, 2003a, 2012)
Figuur 20: The cost-effectiveness plane (Cleemput et al., 2008, Luyten, z.d.)
Figuur 21: Alternatieven voor de ICER als drempelwaarde (Annemans, 2016; Cleemput et al., 2008) Figuur 22: Aantal interventies naargelang het type (International Diabetes Federation, 2016)
Figuur 23: Gesimuleerde cumulatieve incidentie van diabetes bij volwassenen met een verminderde glucosetolerantie (Herman et al., 2005)
Figuur 24: De intensieve leefstijlinterventie, de laag intensieve leefstijlinterventie en de behandeling met metformine, opbouw en kosten voor het jaar 2015 (Roberts et al., 2018)
Figuur 25: Gemiddeld gewichtsverlies (%) na 1 jaar per kwartiel van de interventiekosten (Bogers et al., 2006)
Figuur 26: Een geïntegreerde strategie als randvoorwaarde voor diabetespreventie in Vlaanderen (Diabetes Liga, z.d.-b)
Figuur 27: Instroom in HALT2Diabetes pilootproject (N = 240) (Lampaert & Van Pottelberg, 2017) Figuur 28: Puntensysteem Bewegen Op Verwijzing (VlGeZ, z.d.-c)
Figuur 29: Puntensysteem Rookstopbegeleiding (Agentschap Zorg en Gezondheid, z.d.-c)
Figuur 30: Maatregelen nieuwe budgettering 2020 Diabetes Liga (A. Lampaert, persoonlijke communicatie, 15 april 2020)
Figuur 31: Kosten verbonden aan het HALT2Diabetes project
Figuur 32: Hoofdpunten in het nieuwe Vlaamse regeerakkoord met betrekking tot preventie (Vlaamse regering, 2019)
Inleiding
1.
Situering
Diabetes mellitus (DM), de epidemie van de 21e eeuw, is een statement die weinig aan de
verbeelding overlaat. Wereldwijd wordt het aantal volwassenen met DM geschat op 463 miljoen. Er wordt verwacht dat deze cijfers nog sterk zullen stijgen, met wel 50% tegen 2045. Wereldwijd wordt dan al gauw de kaap van 700 miljoen volwassenen bereikt die lijden aan DM. Deze alarmerende cijfers tonen aan dat er dringend nood is aan maatregelen om deze aandoening een halt toe te roepen. Daarbij moeten de maatregelen op maat zijn van de bevolking rekening houdend met zijn verschillende doelgroepen. Zo hebben kwetsbare personen immers meer kans om risicofactoren te ontwikkelen die DM in de hand werken. Deze maatregelen werken bij voorkeur preventief aangezien DM een slopende ziekte is die vaak pas in een vergevorderd stadium gediagnosticeerd wordt waarbij reeds schade berokkend kan zijn. Bovendien kunnen preventieve maatregelen van pas komen om de hele bevolking te beschermen.
Ondanks het chronisch karakter van diabetes bestaan er op vandaag voldoende middelen om de ziekte goed onder controle te houden en toch een kwalitatief leven te leiden. Onderzoek wereldwijd heeft echter aangetoond dat het mogelijk is om de ziekte te voorkomen, te vertragen of te genezen. Naast het nut van deze behandelingen zijn de kostprijs en kosteneffectiviteit vaak doorslaggevend. De middelen zijn schaars en het is niet mogelijk om iedere behandeling te financieren. Beleidsmakers hebben een grote verantwoordelijkheid om net die interventies te implementeren die het meest opleveren voor de hele bevolking tegen een redelijke kostprijs. Hierbij zijn kosteneffectiviteitsanalyses een handig hulpmiddel. De keuze voor een bepaalde interventie is echter niet alleen afhankelijk van de kostprijs en/of kosteneffectiviteit, maar ook andere factoren spelen een belangrijke rol zoals de focus op de minderbegoeden in de maatschappij, het waarborgen van solidariteit onder de bevolking of het realiseren van de doelstellingen van beleidsmakers zelf.
Vanuit wetenschappelijke hoek luidt het advies om boven alles een gezonde levensstijl aan te nemen. Daarvoor werden wereldwijd verschillende programma’s ontwikkeld zoals het Complete Health Improvement Program en het Diabetes Prevention Program. Deze programma’s stimuleren een gezonde leefstijl door middel van gezonde voeding en voldoende beweging. Dit kan de kans op DM beduidend verlagen of het kan zelf aanleiding geven tot een remissie van de ziekte. Dit is echter niet voor iedereen vanzelfsprekend en is sterk afhankelijk van onder meer het zelfvertrouwen, de middelen die personen ter beschikking hebben, de mate van ondersteuning en de persoonlijke motivatie.
2
Deze scriptie onderzoekt welke preventieve maatregelen en interventies (kosten)effectief zijn of met andere woorden welk type interventies het meest kans maken om geïmplementeerd te worden in de strijd tegen DM. Specifiek wordt de volgende onderzoeksvraag onderzocht, namelijk: “In welke mate zijn preventiemaatregelen voor diabetes mellitus type 2 in Vlaanderen kosteneffectief?”. Zodoende kunnen beleidsmakers betere geïnformeerde beslissingen nemen.
2.
Structuur en opbouw
In het 1ste hoofdstuk wordt de aandoening, DM zelf behandeld. Daarin worden zaken besproken zoals de impact wereldwijd en in België, het ontstaan, mogelijke risicofactoren en de gerelateerde kosten.
Het 2de hoofdstuk gaat over het preventiebeleid in Vlaanderen, meer bepaald over hoe dit vorm krijgt, welke instanties betrokken zijn en hoe de financiering eruit ziet. Daarnaast bevat dit hoofdstuk een literatuurstudie omtrent de preventie van diabetes mellitus type 2 (DMT2), hiervoor wordt de wereldwijde literatuur geraadpleegd. Tot slot worden enkele concrete preventieve projecten en maatregelen in België beschreven.
Het 3de hoofdstuk gaat de kosteneffectiviteit van preventiemaatregelen voor DMT2 op internationaal niveau na. Daarbij worden soorten economische evaluaties vergeleken waarna in de literatuur wordt onderzocht welke behandelingen goed scoren op kosteneffectiviteit.
Het 4de en laatste hoofdstuk beschrijft het HALT2Diabetes project en vat de belangrijkste resultaten van deze studie samen. Daarnaast worden beperkingen van het onderzoek en relevante beleidsaanbevelingen besproken.
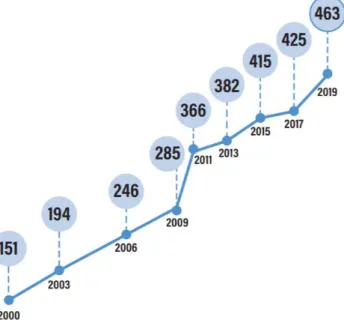
Figuur 1: Prevalentie van diabetes bij volwassenen (20-79 jaar) wereldwijd in miljoen, 2000-2019 (International Diabetes Federation, 2019)
Hoofdstuk 1 Diabetes mellitus
1. Inleiding
DM is één van de belangrijkste chronische ziekten en bovendien één van de belangrijkste oorzaken van overlijden wereldwijd (Sciensano, z.d.). Er bestaan verschillende types diabetes, namelijk type 1 diabetes (DMT1), type 2 diabetes (DMT2), zwangerschapsdiabetes en enkele andere zeldzame vormen (Diabetes Liga, 2019a). DMT2 betreft het onderwerp van deze scriptie, de andere vormen blijven buiten beschouwing. Hierna volgt een beknopte uiteenzetting die onder andere de epidemiologie, de pathofysiologie, de risicofactoren en kosten beschrijft.
2. Diabetes in cijfers
2.1 Wereldwijd
Diabetes is een ernstige chronische aandoening die de bevolking wereldwijd en in toenemende mate treft (bijlage 1). Wereldwijd is er sprake van een epidemie die onder meer wordt gevoed door een verouderende populatie, economische ontwikkeling, toegenomen welvaart en urbanisatie die leiden tot meer sedentair gedrag en een consumptiemaatschappij waarin meer ongezonde voeding wordt geconsumeerd (International Diabetes Federation, 2017). Doorheen de geschiedenis wordt de omvang en het belang van de aandoening duidelijk.
4
+ 400%
108 miljoen
1980
2019
463 miljoen
2045
700 miljoen
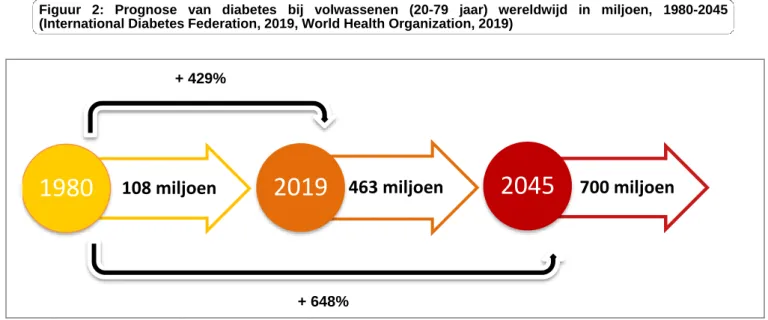
Figuur 2: Prognose van diabetes bij volwassenen (20-79 jaar) wereldwijd in miljoen, 1980-2045 (International Diabetes Federation, 2019, World Health Organization, 2019)
Volgens schattingen van de Wereldgezondheidsorganisatie (WHO) en de Internationale Diabetes Federatie (IDF) is het aantal personen met diabetes sinds 1980 meer dan verviervoudigd in 2019 tot zo’n 463 miljoen volwassenen. Schattingen voor 2045 lopen op tot 700 miljoen volwassenen of een toename met meer dan 600% sinds 1980. Dit betekent dat in 2019 zo’n 9,3% van de wereldbevolking aan diabetes leed terwijl dit aantal zal stijgen tot 10,9% in 2045. Opvallend is dat het grootste aantal personen met diabetes, zo’n 79%, leeft in lage- en middeninkomenslanden en dat de grootste toename van de prevalentie zal plaatsvinden in lage inkomenslanden die evolueren naar middeninkomenslanden (International Diabetes Federation, 2019; World Health Organization, 2016, 2019).
Bij ongeveer de helft van alle personen met diabetes werd de ziekte nog niet gediagnostiseerd. De proportie niet-gediagnostiseerde personen met diabetes is het hoogst in lage (66,8%) en middeninkomenslanden (52,6%) vergeleken met hoge inkomenslanden (38,3%). Dit is te verklaren door het tekort aan middelen om de ziekte op te sporen en door de lage prioriteit die aan diabetesscreening toegekend wordt in deze landen. In absolute cijfers blijkt dit echter een groter probleem in hoge (36,4 miljoen volwassenen) en middeninkomenslanden (185,8 miljoen volwassenen) tegenover lage inkomenslanden (9,7 miljoen volwassenen). In 2019 stierven bovendien zo’n 4,2 miljoen volwassenen aan de ziekte wereldwijd. Concreet betekent dit dat elke 8 seconden ergens ter wereld een persoon is overleden ten gevolge van DM. Diabetes behoort daarmee tot de top 10 van doodsoorzaken wereldwijd. Een belangrijke kanttekening bij bovengenoemde cijfers is dat er geen onderscheid gemaakt wordt in DMT1 of DMT2. Complexe labotesten die vaak nodig zijn om DMT1 te diagnosticeren maken het immers moeilijk om globale
+ 648% + 429%
Tabel 1:Prevalentiecijfersin België, 1997-2019 (International Diabetes Federation, 2019; Sciensano, 2018) schattingen te maken specifiek per type (International Diabetes Federation, 2019, z.d.; World Health Organization, 2016).
2.2 Specifiek voor België
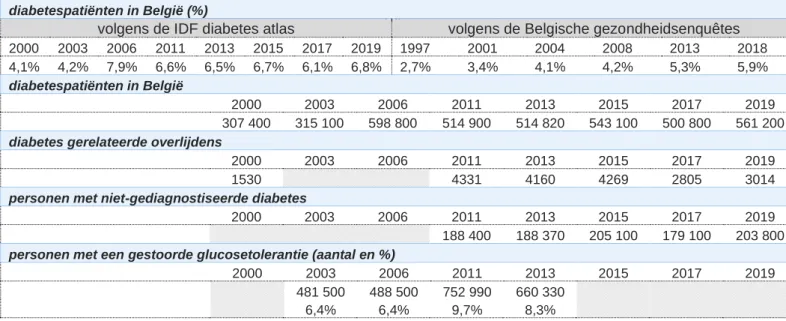
In België ontbreekt het aan exacte cijfers wat betreft de prevalentie en incidentie van diabetes aangezien er geen systematische nationale registratie wordt georganiseerd. Op basis van gegevens uit verschillende databronnen zoals de ziekteverzekering, de Belgische Gezondheidsenquête (Sciensano), het huisartsenpeilnetwerk Intego, het Agentschap Zorg & Gezondheid, Farmanet en het Inter-Mutualistisch Agentschap kunnen evenwel schattingen gemaakt worden. Op basis van terugbetalingsdata van glycemieverlagende farmaca blijkt dat de prevalentie van DMT2 in België ongeveer 4,3% bedraagt (Koeck et al., 2015; Sciensano, 2019). De laatste gezondheidsenquête van 2018 geeft een prevalentie van 5,9% aan (personen ≥15 jaar) terwijl de IDF een prevalentie van 6,8% vaststelt voor 2019 (volwassenen 20-79 jaar) (International Diabetes Federation, 2019; Sciensano, 2018). De prevalentiecijfers verschillen van bron tot bron onder meer omdat andere leeftijdscriteria gehanteerd worden. Het is dus zeer moeilijk om een algemeen aanvaard prevalentiecijfer aan te geven.
3. Type 2 diabetes mellitus
3.1 Wat is het?
DMT2 is het meest voorkomende type, meer dan 90% van alle personen met diabetes lijdt aan deze vorm. Enerzijds wordt DMT2 gekenmerkt door insulineresistentie van de perifere weefsels en anderzijds door onvoldoende insuline productie in de pancreas. Dit zorgt ervoor dat suiker uit voeding onvoldoende kan opgenomen worden in het lichaam en dus onvoldoende energie kan leveren aan de cellen. Bijgevolg treedt er een verhoging van het suikergehalte in het bloed
diabetespatiënten in België (%)
volgens de IDF diabetes atlas volgens de Belgische gezondheidsenquêtes 2000 2003 2006 2011 2013 2015 2017 2019 1997 2001 2004 2008 2013 2018 4,1% 4,2% 7,9% 6,6% 6,5% 6,7% 6,1% 6,8% 2,7% 3,4% 4,1% 4,2% 5,3% 5,9% diabetespatiënten in België
2000 2003 2006 2011 2013 2015 2017 2019
307 400 315 100 598 800 514 900 514 820 543 100 500 800 561 200 diabetes gerelateerde overlijdens
2000 2003 2006 2011 2013 2015 2017 2019
1530 4331 4160 4269 2805 3014
personen met niet-gediagnostiseerde diabetes
2000 2003 2006 2011 2013 2015 2017 2019
188 400 188 370 205 100 179 100 203 800 personen met een gestoorde glucosetolerantie (aantal en %)
2000 2003 2006 2011 2013 2015 2017 2019
481 500 488 500 752 990 660 330
6
(hyperglycemie) op. Doorgaans wordt een verhoogd bloedsuikergehalte niet onmiddellijk opgemerkt, maar op lange termijn leidt dit tot het risico op beschadiging van onder andere hart- en bloedvaten, nieren en ogen. Personen met DMT2 vertonen weinig tot geen klachten wat de diagnose bemoeilijkt. Herkenbare symptomen zoals dorst hebben, veel plassen en vermoeidheid worden vaak pas zichtbaar wanneer de ziekte al een tijd aanwezig is. Dit is eveneens de reden waarom veel mensen met deze aandoening leven zonder hiervan op de hoogte te zijn. Bovendien is ook een groot aantal personen niet op de hoogte van de aanwezigheid van een verhoogd risico op DMT2. Dit alles maakt van diabetes een ernstige, sluimerende ziekte die tijdig moet gediagnostiseerd worden om erger te voorkomen (Diabes Liga, 2016a, 2019a; International Diabetes Federation, 2017; Koeck et al., 2015).
DMT2 wordt ook wel, in een 1ste fase, de niet insuline-afhankelijke diabetes genoemd. De kans om de aandoening te krijgen stijgt met de leeftijd. Doorgaans worden personen van middelbare leeftijd en ouderen (60+) getroffen door de ziekte, daarom werd vroeger vaak verwezen naar de term ‘ouderdomsdiabetes’. De laatste jaren treed er echter een verschuiving op waarbij de aandoening steeds vroeger gediagnosticeerd wordt. Deze treedt nu voornamelijk op vanaf het 40ste levensjaar. Daarnaast komt het vaker voor dat zelfs jonge adolescenten getroffen worden. Deze verschuiving in leeftijd kan het gevolg zijn van een aanpassing van de diagnostische criteria, een snellere herkenning van de aandoening of door het bestaan van een groter algemeen bewustzijn omtrent DMT2. Daarnaast kan het ook een algemene trend zijn dat DMT2 op jongere leeftijd voorkomt. Steeds meer kinderen worden dus getroffen door de aandoening. Echter bij kinderen is DMT1 de meest voorkomende vorm van diabetes (Diabetes Liga, 2016a, 2019a; Koeck et al., 2015). In een Amerikaanse studie werd aangetoond dat elk geboren meisje en jongen na het jaar 2000 respectievelijk 38,5% en 32,8% kans heeft om diabetes te ontwikkelen tijdens zijn of haar leven (levenslang risico) (Narayan, Boyle, Thompson, Sorensen, & Williamson, 2003).
Daarnaast onderzochten Narayan et al. (2003) hoeveel Quality Adjusted Life Years (QALY’s) verloren gaan met de diagnose van de ziekte. Een man die op 40-jarige leeftijd gediagnosticeerd wordt met diabetes verliest 11,6 levensjaren en 18,6 QALY’s terwijl een vrouw 14,3 levensjaren en 22 QALY’s verliest. DMT2 eist dus zijn tol waarbij individuen in belangrijke mate aan (kwalitatieve) levensjaren verliezen (Narayan et al., 2003). Ligthart et al. (2016) onderzochten op hun beurt het levenslang risico op diabetes en mogelijke glucosestoornissen. Uit het onderzoek blijkt dat op 45-jarige leeftijd het resterende levenslang risico 48,7% bedraagt om prediabetes te ontwikkelen, 31,3% bedraagt om DMT2 te ontwikkelen en 9,1% bedraagt voor een noodzakelijke insuline toediening. Bovendien heeft een persoon op 45-jarige leeftijd 74,0% risico om te evolueren van prediabetes tot DMT2. Tot slot neemt het levenslang risico af met een stijgende
verhoogd risico op DMT2
•BMI: 25 - 29,9 kg/m² (overgewicht)
•buikomtrek 80 - 88 cm (vrouwen) en 94 - 102 cm (mannen)
sterk verhoogd risico op DMT2
•BMI ≥ 30 kg/m² (obesitas)
•buikomtrek > 88 cm (vrouwen) en > 102 cm (mannen)
Figuur 3: (sterk) verhoogd risico op DMT2 op basis van de BMI en buikomtrek (Diabetes Liga, 2016a)
leeftijd, maar stijgt daarentegen bij een toenemende Body Mass Index (BMI) en tailleomtrek. Personen die aan ernstige obesitas lijden leven gemiddeld 10 jaar minder lang zonder gestoorde glucosetolerantie (GGT) in vergelijking met individuen met een gezond lichaamsgewicht (Ligthart et al., 2016; Tuomilehto & Bahijri, 2016). Deze studies tonen het belang aan om reeds op jonge leeftijd in te zetten op preventie en een gezonde levensstijl door het aanpakken van overgewicht en obesitas, voldoende lichaamsbeweging en het aanmoedigen van gezonde voeding om het diabetesrisico zo laag mogelijk te houden (Diabetes Liga, 2019a).
Verschillende oorzaken kunnen aan de basis liggen van deze aandoening. Factoren zoals erfelijke aanleg, leeftijd en een voorgeschiedenis van prediabetes en zwangerschapsdiabetes zijn niet te beïnvloeden, maar andere risicofactoren zoals overgewicht, een gebrek aan lichaamsbeweging, sedentair gedrag, roken en een verhoogde bloeddruk zijn wel te beïnvloeden via een aanpassing van het gestelde gedrag (Diabetes Liga, 2019a; International Diabetes Federation, z.d.; World Health Organization, 2016).
3.2 Beïnvloedbare risicofactoren
Het interactief rapport van het Agentschap Zorg en Gezondheid, dat de evolutie van verschillende gezondheidsindicatoren onderzoekt, wordt samen met de gezondheidsenquêtes van 1997 tot 2018 gebruikt om de volgende beïnvloedbare risicofactoren te onderzoeken.
3.2.1 Overgewicht en obesitas
Wetenschappelijk onderzoek toont aan dat er een sterk verband bestaat tussen BMI en het risico op DMT2. In meer dan 80% van de gevallen ligt obesitas aan de basis voor het ontwikkelen van DMT2. De BMI kan een teveel aan lichaamsvet bij personen evalueren, maar vertelt verder niets over de specifieke verdeling ervan. Een teveel aan abdominaal vet blijkt immers een belangrijkere risicofactor dan het totaal aan lichaamsvet. De tekortkoming van deze index kan verholpen worden door de buikomtrek te meten in combinatie met de BMI (Barnett & Kumar, 2006; Diabetes Liga, 2016a, 2019a; NIDDK, 2016).
8
Tabel 2: Evolutie van de voedingsstatus in België, 1997-2018 (Sciensano, 2018)
Het aantal volwassenen met overgewicht is in België sinds 1997 gestegen van 42% tot 48,1% in 2013 en kent een triest hoogtepunt in 2018, toen was maar liefst 49,3% van de volwassen bevolking te zwaar. Daarenboven is de gemiddelde BMI significant gestegen van 24,7 in 1997 naar 25,5 in 2018. Het aantal personen met obesitas is op zijn beurt sterk toegenomen. Momenteel lijdt 15,9% van de volwassenen aan obesitas terwijl dit in 1997 nog 11,1% was. Bij de jongeren is 19,0% te zwaar waarvan 5,8% lijdt aan obesitas (Sciensano, 2018).
3.2.2 Fysieke inactiviteit en sedentair gedrag
Sedentair gedrag verwijst naar het lang onafgebroken zitten of liggen terwijl fysieke inactiviteit verwijst naar het niet behalen van de beweegnorm. 50 tot 85% van de dagtijd wordt sedentair doorgebracht door zowel kleuters, jongeren als volwassenen wat overeenkomt met 6 tot 9,5 uur/dag en dit vooral tijdens de school- en werkuren. Ouderen (65+) zijn een belangrijke risicogroep omdat zij vaak het grootste deel van hun vrije tijd besteden aan sedentaire activiteiten. Sedentair gedrag wordt bovendien geassocieerd met verschillende gezondheidsrisico’s zoals overgewicht, obesitas en cardiovasculaire aandoeningen ongeacht de leeftijd. Meer bepaald bestaat er een specifieke oorzaak-gevolg relatie tussen de totale tijd die men sedentair doorbrengt en het ontstaan van DMT2 (VIGeZ, Van Acker, & De
Meester, 2015). Fysieke inactiviteit en sedentair gedrag zijn beide gelinkt aan obesitas en verhogen elk onafhankelijk het risico op DMT2. Zo blijkt dat 7% van alle diabetesdiagnoses toe te schrijven is aan fysieke inactiviteit en doet fysieke inactiviteit het risico op DMT2 met 20% toenemen. In de studie van van der Berg et al. (2016) stelden onderzoekers vast dat participanten 1997 2001 2004 2008 2013 2018 volwassen bevolking ≥18 jaar
gemiddelde BMI 24,7 24,9 25,1 25,3 25,4 25,5 met overgewicht (%) 42,0% 44,4% 44,1% 46,9% 48,1% 49,3% met obesitas (%) 11,1% 11,7% 12,7% 13,8% 13,7% 15,9% jongeren 2-17 jaar met overgewicht (%) 13,6% 16,2% 16,2% 17,3% 18,2% 19,0% met obesitas (%) 4,5% 4,9% 5,3% 4,7% 6,3% 5,8%
Figuur 4: Infographic "Wat is sedentair gedrag (niet)" (VIGeZ, z.d.-d)
met een normaal bloedsuikergehalte gemiddeld 9,28u/dag sedentair doorbrachten terwijl deelnemers met een GGT gemiddeld 9,38u/dag en personen met diabetes gemiddeld 9,71u/dag sedentair doorbrachten. Bovendien blijkt dat per extra uur dat men per dag sedentair doorbrengt, het risico op diabetes met 22% toeneemt (Diabetes Liga, 2016a; van der Berg et al., 2016). De WHO adviseert volwassenen om minstens 150 minuten/week aan (minstens) matig intensieve lichaamsbeweging te besteden. Kinderen en adolescenten (5-17 jaar) hebben daarentegen dagelijks minstens 60 minuten lichaamsbeweging nodig. Cijfers uit 2016 tonen aan dat in België zo’n 35,7% van de volwassenen deze aanbeveling niet haalde. Vooral hoogopgeleiden en vrouwen gaven aan een staand of zittend beroep te hebben terwijl mannen, jongeren (15-24) en de laagst opgeleiden het vaakst zware arbeid of fysiek eisend werk uitvoeren. Tot slot loopt 28,8% van de Belgische bevolking van 15 jaar en ouder een gezondheidsrisico wegens een gebrek aan lichaamsbeweging in de vrije tijd (Sciensano, 2018).
3.2.3 Ongezonde voeding
Ongezonde voeding is een niet te onderschatten factor die kan bijdragen aan het risico om DMT2 te ontwikkelen. Ongezonde voeding werkt overgewicht en obesitas in de hand die een belangrijk risico vormen. Het consumeren van suiker op zich veroorzaakt geen diabetes. Echter, een overmatig gebruik van suiker kan op zijn beurt overgewicht of obesitas in de hand werken en dusdanig bijdragen tot de ontwikkeling van DMT2. De gezondheidsenquête peilt naar de voedingsgewoonten van de Belgische bevolking. Daaruit blijkt dat het aantal personen dat dagelijks fruit eet gestegen is van 55,7% in 2013 naar 57,2% in 2018, terwijl het aantal personen dat dagelijks groenten eet gedaald is van 77,9% in 2013 naar 75,8% in 2018. Slechts 32,7% en 38,0% van de bevolking eet de aanbevolen hoeveelheid van respectievelijk 2 porties fruit en 2 porties groenten per dag. Wanneer beide gecombineerd worden blijkt dat slechts 12,7% van de mensen erin slaagt om de aanbevolen hoeveelheid van minstens 5 porties fruit en groenten per dag te consumeren. Bovendien geeft amper 34,3% aan dat ze dagelijks 1l water drinken terwijl 38,3% van de individuen dagelijks zoute of zoete versnaperingen eet en 20,4% dagelijks gesuikerde frisdranken drinkt (Diabetes Liga, 2016a; Sciensano, 2018).
3.2.4 Roken
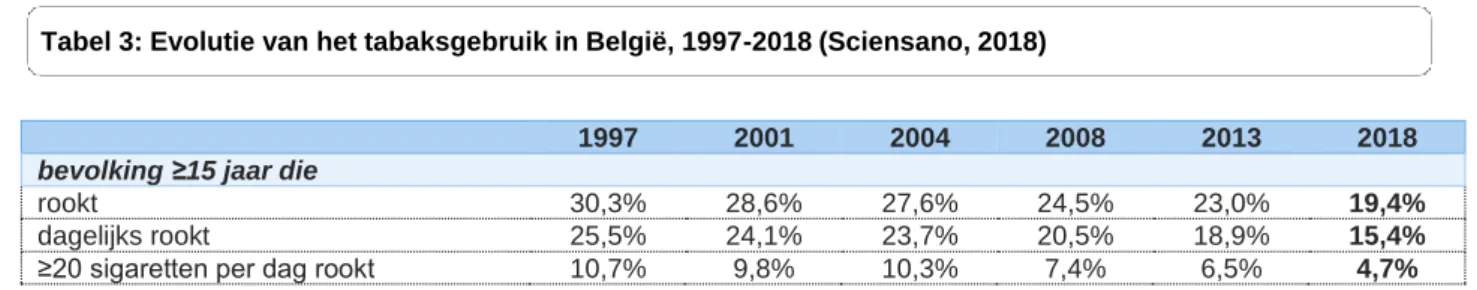
Roken is een belangrijke risicofactor voor cardiovasculaire aandoeningen. Daarnaast werkt roken het risico op DMT2 in de hand door het uitoefenen van negatieve effecten op de insulineresistentie en de bètacelwerking. Het risico stijgt significant wanneer personen roken, dit betreft zowel het huidige als vroeger rookgedrag evenals actief roken of passief. Cijfers die een toename van het risico beschrijven variëren tussen 30% en 65% voor personen die respectievelijk minder en meer dan 20 sigaretten per dag roken (Diabetes Liga, 2016a, 2019a). In België rookt ongeveer 1 op 5, waarvan 15,4% dagelijks rookt en 4,0% zich een occasionele roker noemt. Dit aantal is sinds 1997 afgenomen. Ook het aantal zware rokers is afgenomen van 10,7% in 1997
10
Tabel 3: Evolutie van het tabaksgebruik in België, 1997-2018 (Sciensano, 2018)
Figuur 5: Volwassenen (20-79 jaar) met prediabetes wereldwijd in miljoen per leeftijdscategorie, 2019-2045 (International Diabetes Federation, 2019)
naar 4,7% in 2018. De gemiddelde leeftijd waarop voor het eerst gerookt wordt is 16,6 jaar, preventie op jonge leeftijd blijft dus belangrijk. Rokers geven wel meer aan dan vroeger dat ze willen stoppen met roken, 73,5% in 2018 tegenover 65% in 2004. Van de dagelijkse rokers heeft 73% reeds een poging ondernomen om te stoppen met roken (Sciensano, 2018).
1997 2001 2004 2008 2013 2018
bevolking ≥15 jaar die
rookt 30,3% 28,6% 27,6% 24,5% 23,0% 19,4%
dagelijks rookt 25,5% 24,1% 23,7% 20,5% 18,9% 15,4%
≥20 sigaretten per dag rookt 10,7% 9,8% 10,3% 7,4% 6,5% 4,7%
3.2.5 Prediabetes
Er is sprake van prediabetes indien het suikergehalte in het bloed hogere waarden aanneemt dan normaal, maar niet hoog genoeg om te spreken van diabetes (nuchtere bloedsuikerwaarde tussen 100-125 mg/dl, willekeurige bloedsuikerwaarde ≤200 mg/dl, HbA1c ≤48 mmol/mol). Deze personen hebben een 5 tot 7 maal hoger risico om op korte termijn DMT2 te ontwikkelen. 70% van de personen met prediabetes ontwikkelen uiteindelijk DMT2. De verschillende risicofactoren die hiervoor reeds besproken werden vergroten evengoed de kans om prediabetes te ontwikkelen. De prevalentiecijfers van personen met prediabetes bedroegen in 2019 7,5% van de wereldbevolking of 374 miljoen volwassenen terwijl de prognose voor 2045 oploopt tot 8,6% van de wereldbevolking of 548 miljoen volwassenen (Diabetes Liga, 2016a; International Diabetes Federation, 2019; NIDDK, 2016).
3.2.6 Hypertensie
De gezondheidsenquête rapporteert over een verhoogde bloeddruk bij de bevolking. 17,6% van de bevolking gaf aan dat ze een te hoge bloeddruk hebben gehad terwijl 10,4% daarvoor geen
behandeling heeft genomen. 87,5% van zij die een behandeling volgden namen geneesmiddelen terwijl 2,1% een dieet volgde. Sinds 1997 is het aantal personen met een verhoogde bloeddruk significant gestegen van 10,9% naar 17,6% in 2018. Dit is deels te wijten aan de vergrijzing van de bevolking (Sciensano, 2018). Het verhoogd risico op DMT2, tot wel 28%, is voornamelijk te wijten aan het medicinaal gebruik van β-blokkers (Gress et al., 2000).
3.3 Niet beïnvloedbare risicofactoren
Risicofactoren zoals leeftijd, erfelijkheid, etniciteit en een voorgeschiedenis van zwangerschapsdiabetes zijn niet te beïnvloeden door gedragsaanpassingen. Het is voornamelijk van belang om deze risicofactoren op te sporen, vast te stellen en hier rekening mee te houden (Diabetes Liga, 2019a).
3.4 Diabetes en sociaaleconomische ongelijkheid
In alle geïndustrialiseerde landen, alsook in België, worden sociaaleconomische ongelijkheden in gezondheid waargenomen. Onderstaande tabel vat de belangrijkste resultaten samen.
indicator laagste opleidings- niveau hoogste opleidings- niveau absoluut verschil relatief verschil CII absoluut a PAFb
levensverwachting op 25-jarige leeftijd • mannen • vrouwen 51,7 57,3 57,8 61,9 -6,1 -4,6 3,4 2,4 levensverwachting zonder beperking op
25-jarige leeftijd • mannen • vrouwen 37,0 35,5 47,5 49,0 -10,5 -13,4 6,0 7,2
ervaren gezondheid matig tot slecht (% ≥15 jaar) 38,7% 13,5% 25,2% 2,87 31,1%
fysieke gezondheid chronische ziekte 36,3% 22,9% 13,4% 1,59 13,6% multimorbiditeit 21,9% 11,6% 10,3% 1,89 15,8% diabetes 7,7% 4,2% 3,5% 1,84 22,9% hoge bloeddruk 21,3% 14,9% 6,5% 1,44 11,3% leefstijl
dagelijks roken (% ≥15 jaar) 25,0% 9,5% 15,5% 2,63 45,1%
obesitas (% ≥18 jaar) 23,5% 7,7% 15,8% 3,05 37,4%
consumptie fruit en groenten (g/dag) 210 300 -90
consumptie fruit en groenten (% ≥400 g/dag) 6,0% 22,4% -16,4% 0,27 61,2%
consumptie gesuikerde dranken (g/dag) 227,3 89,5 137,8
Hoogopgeleiden leven langer en langer in goede gezondheid dan laagopgeleiden. Ongelijkheden in levensverwachting zijn bovendien toegenomen met de tijd. Op 25 jarige leeftijd is het verschil in levensverwachting tussen het laagste en hoogste opleidingsniveau tussen 2001 en 2011 Tabel 4: Sociaaleconomische ongelijkheden in België met betrekking tot de levensverwachting, voor bepaalde zelfgerapporteerde aandoeningen en voor bepaalde gezondheidsdeterminanten (Sciensano, 2019)
a. CII absoluut: maatstaf van absolute ongelijkheid over de volledige populatie heen b. PAF: 'population attributable fraction' maatstaf van relatieve ongelijkheid over de volledige populatie heen
12
gestegen met 17% voor mannen en met 22% voor vrouwen. Daarenboven geven laagopgeleiden 1,5 tot 2 keer vaker aan te lijden aan een chronische aandoening zoals een hoge bloeddruk, een hoog cholesterolgehalte en diabetes. Daarnaast is multimorbiditeit of het voorkomen van ≥2 chronische aandoeningen een groter probleem bij laagopgeleiden. Specifiek voor diabetes bedraagt het relatief verschil 1,84 dit betekent dat het aantal personen met diabetes 1,84 keer hoger ligt bij laagopgeleiden in vergelijking met hoogopgeleiden. Terwijl een PAF van 22,9% overeen komt met de gezondheidswinst voor de hele populatie die kan bekomen worden indien iedereen de waarde van de meest bevoordeelde sociale groep zou ervaren (Sciensano, 2018, 2019).
Tot slot volgen de ongelijkheden in verschillende gezondheidsdeterminanten. In de groep laagopgeleiden roken 2,63 keer meer personen dan in de groep hoogopgeleiden. Dit verschil is over de jaren heen toegenomen omdat hoogopgeleiden hun rookgedrag in de positieve zin hebben aangepast terwijl dit bij laagopgeleiden stabiel bleef. De maatstaf ongelijkheid is het meest uitgesproken voor de indicator obesitas, zo ligt het aantal personen met obesitas 3 keer hoger bij laagopgeleiden. In deze groep heeft 61,8% van de volwassenen overgewicht en lijdt 21,8% aan obesitas terwijl dit bij hoopgeleiden respectievelijk 42,0% en 12,2% is. De gemiddelde BMI is ook hoger bij laagopgeleiden, deze bedraagt 26,8 in vergelijking met 24,7 bij hoogopgeleiden. Daarnaast is er ook een verband met het gewicht van kinderen in laagopgeleide huishoudens. 40,5% van de jongeren uit de laagst opgeleide huishoudens heeft overgewicht terwijl 14,0% obees is. Er is een significant verschil vergeleken met de hoogst opgeleide huishoudens waar 12,9% van de kinderen overgewicht heeft en 2,9% obees is. Deze groep van laagopgeleide personen heeft doorgaans ook slechtere eetgewoonten. Zo consumeert slechts 6% van de laagopgeleiden de dagelijks aanbevolen hoeveelheid fruit en groenten in vergelijking met 22% van de hoogopgeleiden. Hoewel laagopgeleiden vaker een job met (zware) fysieke arbeid uitoefenen is er toch een duidelijk hogere prevalentie wat betreft het gezondheidsrisico wegens een gebrek aan lichaamsbeweging in de vrije tijd. Voor laagopgeleiden bedraagt de prevalentie 53,8% tegenover 18,9% bij hoogopgeleiden. Ondanks het fysieke werk dat deze groep uitoefent, bewegen ze onvoldoende in hun vrije tijd waardoor ze een groter gezondheidsrisico ervaren (Sciensano, 2018, 2019).
Dit alles toont aan dat het bij preventie van diabetes belangrijk is om niet in te zetten op 1 algemene preventiestrategie voor de hele bevolking, maar om stil te staan bij deze verschillen tussen groepen. Immers, hoe lager op de sociale ladder hoe minder effectief preventie is. Zelfs wanneer het mogelijk is om gratis preventieve zorg aan te bieden, is er nog geen garantie op een effectieve en gelijke toegang voor iedereen. Preventie is vaak geen prioriteit voor deze minder bevoorrechte bevolkingsgroepen. Bovendien hebben ze vaak een laag niveau wat betreft gezondheidsgeletterdheid waardoor ze de preventieboodschappen niet altijd goed begrijpen. Een
diabetespatiënt basisteam: huisarts, endocrinoloog, verpleegkundig en/of diëtist diabeteseducator breder team: oftalmoloog, cardioloog, podoloog, thuisverpleegkundige, apotheker uitgebreid team: uroloog, tandarts, orthopedisch chirurg, thuisverpleegkundige, vaatchirurg, psycholoog, thuiszorgdiensten Figuur 6: Multidisciplinair team, zorgcirkels (Van Nuland, z.d.)
aanpak en intensiteit aangepast aan de doelgroep is dus vereist voor het welslagen van preventiemaatregelen (Intermutualistisch Agentschap, 2019).
4. Diabetes managen
Diabetes is een ernstige chronische en progressieve aandoening die miljoenen mensen treft. Desondanks wordt het invoeren van een veralgemeende screening bij asymptomatische personen niet aanbevolen. Een gerichte screening aan de hand van een tweestapsmethodologie wordt daarentegen wel aangeraden. Eerst worden bij alle 40-plussers de risicofactoren voor DMT2 nagegaan aan de hand van een vragenlijst (bij personen met een etniciteit die geassocieerd wordt met een verhoogde incidentie van diabetes, op 25-30 jarige leeftijd). In Europa wordt de Finnisch Diabetes Risk Score (FINDRISK) risicovragenlijst het meest gebruikt (bijlage 2). Vervolgens wordt enkel bij hoogrisicopersonen overgegaan tot een bloedafname (Koeck et al., 2015).
Tot op heden is er nog geen geneesmiddel voorhanden om diabetes te genezen. Toch is het mogelijk om een remissie van de ziekte te bekomen (glycemie onder de diagnostische drempelwaarde) door middel van een gezonde levensstijl (Diabetes Liga, 2019a). Dit wordt bevestigd door veelvuldig wetenschappelijk onderzoek en uitgebreid besproken in hoofdstuk 2. Desondanks kunnen personen met diabetes een lang en kwalitatief leven leiden mits een goed management van de ziekte. Zo is het belangrijk dat personen een beroep kunnen doen op zorgprofessionals en een reeks interventies die de gezondheid kunnen verbeteren of stabiel houden. Figuur 6 toont de professionals die betrokken zijn bij de zorg van diabetespatiënten en die zich kunnen verzamelen in een multidisciplinair team. Deze actoren zijn afkomstig uit zowel de 1ste, 2de als 3de lijnszorg (Van Nuland, z.d.).
14
In België werden 3 zorgsystemen ontwikkeld voor personen met diabetes, namelijk het voortraject, het zorgtraject en de diabetesconventie. Afhankelijk van het systeem heeft de diabetespatiënt recht op gedeeltelijke of volledige terugbetaling van onder andere diëtetiek- en podologieverstrekkingen, diabeteseducatieverstrekkingen, zelfcontrolemateriaal en consultaties. Bijlage 3 toont de belangrijkste voorwaarden en kenmerken van ieder zorgsysteem (Diabetes Liga, 2019a; RIZIV, 2018).
Het managen van de ziekte houdt meer in dan enkel het opvolgen van de bloedsuikerwaarden, maar bijvoorbeeld ook het opvolgen van risicofactoren voor cardiovasculaire aandoeningen zoals een verhoogde bloeddruk en een verhoogd cholesterolgehalte, het stimuleren van een gezonde levensstijl, het opvolgen van een correct medicatiegebruik en het voorkomen of verminderen van de kans op diabetes gerelateerde gezondheidsproblemen. (AIMU, 2017; Chatterjee & Davies, 2015; International Diabetes Federation, 2017). Bij de behandeling van DMT2 is er dus nood aan een doelgerichte en multifactoriële aanpak. Terwijl Koeck et al. (2015) zich focussen op een correctie van de hyperglycemie, een correctie van de cardiovasculaire risicofactoren en een detectie en afremming van complicaties in een zo vroeg mogelijk stadium definieert de Diabetes Liga leefstijladvies, medicatie en controle en opvolging als de 3 belangrijkste pijlers. Beide visies komen min of meer op hetzelfde neer, namelijk diabetes als ziekte in zijn totaliteit behandelen waarbij de patiënt gestimuleerd wordt om de zorg zoveel mogelijk zelfstandig op te nemen (Diabetes Liga, 2019a; Koeck et al., 2015).
Naast de onmiddellijke gevolgen voor de patiënt veroorzaakt DMT2 bovendien een grote financiële druk op zowel individuen, gezinnen, gezondheidszorgsystemen en nationale economieën. De kosten die gepaard gaan met de ziekte betreffen zowel directe kosten zoals kosten voor medicatie en ziekenhuisopnames en indirecte kosten zoals een verlies aan arbeidspotentieel en loon (World Health Organization, 2016). Verschillende internationale studies tonen aan dat diabetespatiënten 2 tot 3 keer meer kosten voor het gezondheidszorgsysteem in vergelijking met niet-diabetespatiënten. De Code-2 studie heeft de kosten voor DMT2 voor verschillende landen in kaart gebracht. De gemiddelde jaarlijkse kost bedraagt €3295 per diabetespatiënt wat jaarlijks neerkomt op zo’n €1 093 625,291 voor alle diabetespatiënten in België samen. De behandeling (directe medische kosten) van een diabetespatiënt zonder complicaties kost jaarlijks zo’n €1505. Indien er complicaties optreden stijgt deze kost gemakkelijk tot €5226. Bij een amputatie lopen de kosten al snel op tot €25 000. De stijging van deze kosten is voor een groot deel te verklaren door stijgende hospitalisatiekosten (figuur 7 & 8). Deze gegevens tonen aan dat naarmate de ziekte evolueert, de kostprijs sterk toeneemt en het dus
Tabel 5 en figuur 7: Effect van diabetes gerelateerde complicaties op de gemiddelde kost per patiënt in België (Wallemacq et al., 2005)
Figuur 8: Effect van diabetes gerelateerde complicaties op hospitalisatiekosten (Wallemacq et al., 2005) voor iedereen van belang is om de ziekte in een zo vroeg mogelijk stadium te diagnosticeren en behandelen (Diabetes Liga, 2016a; Wallemacq, Van Gaal, & Scheen, 2005; Williams, Van Gaal, & Lucioni, 2002).
Medicatie neemt slechts een klein aandeel in de totale kost van een diabetesbehandeling. Zo bedraagt volgens de Code-2 studie de gemiddelde jaarlijkse kost voor orale antidiabetica €127, voor insuline €47 en €316 voor cardiovasculaire geneesmiddelen (Wallemacq et al., 2005). Daarnaast is het belangrijk om op te merken dat er ook reeds belangrijke kosten verbonden zijn aan de zorg voor personen met prediabetes (personen met een gestoorde nuchtere glucose (GNG), een GGT of met verhoogde HbA1c-waarden). De jaarlijkse kost voor zorg loopt al snel op tot respectievelijk £869, £946 en £869 (referentiejaar 2015). Tot slot kan een groot deel van de kosten die gepaard gaan met prediabetes en DMT2 vermeden worden door in te zetten op primaire preventie (voorkomen van diabetes), secundaire preventie (vroegdiagnose) en tertiaire preventiemaatregelen (voorkomen van complicaties) (Diabetes Liga, 2016a; Massi-Benedetti, 2002; Roberts, Craig, Adler, McPherson, & Greenhalgh, 2018; Williams et al., 2002).
complicaties directe medische kosten geen €1505 microvasculair €2563 macrovasculair €3148 micro- en macrovasuclair €5226 amputatie €25 000
16 minister(s) beleidsraad departement Welzijn, Volksgezond-heid en Gezin Agentschap Zorg en Gezondheid afdeling preventie afdeling preventie Antwerpen afdeling preventie Limburg afdeling preventie Oost-Vlaanderen afdeling preventie Vlaams-Brabant afdeling preventie West-Vlaanderen ... ...
Figuur 9: Vereenvoudigd organogram beleidsdomein WVG (Vlaanderen, z.d.-a)
Hoofdstuk 2 Preventiebeleid in Vlaanderen
1. Structuur
Sinds de 2de staatshervorming in 1980 werden de 3 gemeenschappen gemachtigd voor persoonsgebonden aangelegenheden en tijdens volgende staatshervormingen voor steeds meer bevoegdheden. Preventie behoort de dag van vandaag tot de bevoegdheid van iedere gemeenschap (Agentschap Zorg en Gezondheid, z.d.-a; Vlaams Parlement, 2019). Toch zijn de bevoegdheden wat betreft ziektepreventie en gezondheidspromotie nog steeds versnipperd. Sommige acties zijn exclusief voorbehouden voor de federale regering zoals taksen op alcohol en tabak, terwijl bijvoorbeeld de screening naar borstkanker enkel tot stand kan komen via een doorgedreven samenwerking tussen de gemeenschappen en het lokale en federale niveau (Daue & Crainich, 2008).
De Vlaamse overheid bestaat uit 11 beleidsdomeinen waaronder het beleidsdomein Welzijn, Volksgezondheid en Gezin (WVG). Sinds de grootschalige reorganisatie in 2006 onder de noemer ‘Beter Bestuurlijk Beleid’ bestaat ieder beleidsdomein uit een departement en 1 of meerdere agentschappen. Het departement staat in voor de beleidsvoorbereiding en -ondersteuning terwijl de agentschappen voornamelijk beleidsuitvoerende taken op zich nemen en meer autonomie genieten. De afdeling Preventie binnen het Agentschap Zorg en Gezondheid verenigt alles wat betrekking heeft op het bevorderen van een gezonde levensstijl en het voorkomen van ziekte (Vlaanderen, z.d.-b).
Figuur 11: Gezondheidsmatrix als beleidsinstrument voor een preventief gezondheidsbeleid (VIGeZ, z.d.-a) Vlaanderen heeft als doel gezondheidswinst, zoals een langere levensduur en betere levenskwaliteit, op bevolkingsniveau te realiseren middels een preventief gezondheidsbeleid. Preventie betekent zowel het bevorderen van gezondheid als het voorkomen van ziekte en kan plaatsvinden binnen en buiten (facettenbeleid) het domein van de gezondheidszorg(Agentschap Zorg en Gezondheid, z.d.-a; Rekenhof, 2016). Doorgaans worden gezondheid en ziekte bepaald door verschillende gezondheidsdeterminanten. Het is ook belangrijk om rekening te houden met de verschillende levensdomeinen zoals het gezin, werk, vrije tijd en school. Dit betekent dat 1 interventie onvoldoende en ontoereikend is. Daarom gebruikt men een gezondheidsmatrix met als doel om in ieder veld initiatieven op te zetten (VIGeZ, z.d.-a).
aangrijpingspunten preventiestrategie individu, prioritaire/risicogroepen vb. leerling functioneel/geografi-sche/afgebakende groepen vb.klas volledige doelgroep en haar leefomgeving binnen de setting vb. school fysieke en sociale omgeving buiten de setting vb. omgeving buiten school educatie
omgevingsinterventie afspraken en regels zorg en begeleiding
•is de opdrachtgever, bepaalt de doelstellingen
•het agentschap reglementeert en ondersteunt tal van zorg- en gezondheidsinitiatieven en neemt actie op het terrein
Agentschap Zorg en Gezondheid
•het zijn deskundigen met expertise op 1 of meerdere domeinen van de preventieve gezondheidszorg
•ze ontwikkelen strategieën, methoden en materialen en helpen de Logo's bij het verspreiden, toepassen en evalueren ervan
partnerorganisaties vb. Diabetes Liga
•het zijn regionale verspreiders, ze mobiliseren en coachen hun netwerk, leveren kwaliteitsvolle informatie, adviseren en bieden verschillende projecten aan
lokaal gezondheidsoverleg (Logo)
•ze voeren uit of adviseren en coachen bij de uitvoering •er bestaat geen specifieke OTW voor het thema diabetes organisaties met terreinwerking (OTW)
•zij zijn mee verantwoordelijk voor het veldwerk binnen de preventieve gezondheidszorg individuele zorgaanbieders
18
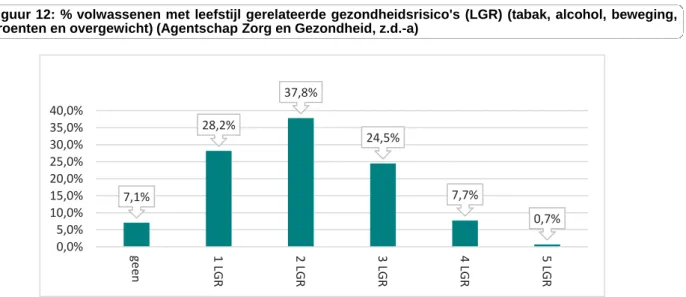
Figuur 12: % volwassenen met leefstijl gerelateerde gezondheidsrisico's (LGR) (tabak, alcohol, beweging, groenten en overgewicht) (Agentschap Zorg en Gezondheid, z.d.-a)
7,1% 28,2% 37,8% 24,5% 7,7% 0,7% 0,0% 5,0% 10,0% 15,0% 20,0% 25,0% 30,0% 35,0% 40,0% ge en 1 LG R 2 L G R 3 L G R 4 L G R 5 L G R
Om op vlak van preventie iedereen gelijke kansen te geven, wordt gewerkt volgens het principe van proportioneel universalisme. Dit betekent dat het beleid gericht is naar iedere burger, maar met een verschillende intensiteit voor bepaalde doelgroepen (de intensiteit is afhankelijk van de socio-economische of gezondheidsachterstand) (Agentschap Zorg en Gezondheid, z.d.-a).
Preventie is geen doelstelling op zich, maar inzetten op preventie vereist wel het opstellen van specifieke en meetbare doelstellingen zoals Vlaamse gezondheidsdoelstellingen die men binnen een bepaalde tijdsperiode wil realiseren. Het Vlaams preventief gezondheidsbeleid is opgebouwd uit 6 doelstellingen en in verschillende ad-hoc-thema’s. De gezondheidsdoelstelling ‘De Vlaming leeft gezonder in 2025’ vervangt de doelstellingen ‘voeding en beweging’ en ‘tabak, alcohol en drugs’ en focust zich op belangrijke risicofactoren van DMT2 (Bijlage 4). Daarnaast vormt diabetes een ad-hoc-thema op zich. Om vervolgens de doelstellingen, de preventiestrategieën en de acties op te volgen en te evalueren, wordt gebruik gemaakt van indicatoren. Procesindicatoren geven aan in welke mate er een kwalitatief preventief gezondheidsbeleid wordt gevoerd terwijl gezondheidsindicatoren het effect van het gevoerde beleid op vlak van leefstijl, gezondheidsrisico’s en gezondheid evalueren. Aangezien er vaak een lange latentietijd is tussen de blootstelling aan een risicofactor of beschermende factor en het optreden of het uitblijven van de ziekte zal de evolutie voor een aantal indicatoren slechts op lange termijn zichtbaar worden. Voor de gezondheidsdoelstelling ‘De Vlaming leeft gezonder in 2025’ werden geen streefcijfers vooropgesteld. Het is wel de bedoeling om op zoveel mogelijk indicatoren een verbetering te bekomen. Daarenboven werd 1 gezondheidsindicator samengesteld die deze overkoepelende gezondheidsdoelstelling omvat. Deze bundeling van 5 indicatoren voor tabak, alcohol, gewicht, voeding en beweging laat toe om in één oogopslag de gezondheid van de volwassen Vlaming te beoordelen. Deze gecombineerde leefstijlindicator gaat van ‘0’ tot ‘5’, waarbij het doel is om een zo groot mogelijk percentage van personen die ‘0’ scoren na te streven. Elk punt staat immers voor de aanwezigheid van een leefstijl gerelateerd gezondheidsrisico (Agentschap Zorg en Gezondheid, z.d.-a; Rekenhof, 2016).
2016 10,9 miljard euro 2017 11,4 miljard euro 2018 11,8 miljard euro 2019 13,4 miljard euro
Figuur 13: De Vlaamse begroting in cijfers (Departement Welzijn, Volksgezondheid en Gezin, z.d.)
2. Financiering
In de begroting van 2019 werd een budget van €13,4 miljard voorzien voor het beleidsdomein WVG. Figuur 13 toont aan dat er jaar na jaar geïnvesteerd wordt in dit beleidsdomein. Afgaande op de inkomsten blijkt dat het beleidsdomein WVG het op één na grootste beleidsdomein is in financiële termen na het beleidsdomein Onderwijs en Vorming (Departement Welzijn, Volksgezondheid en Gezin, z.d.; Tommelein, 2019; Vlaanderen, 2018).
Binnen het beleidsdomein WVG worden de middelen verdeeld over het departement en de agentschappen. In 2018 beschikte het Agentschap Zorg en Gezondheid over 34,7% van de middelen wat neerkomt op zo’n €4 miljard. Gegevens van de Organisatie voor Economische Samenwerking en Ontwikkeling en het Agentschap Zorg en Gezondheid tonen aan dat België relatief weinig budget besteed aan preventie in vergelijking met andere Europese landen. Het Europees gemiddelde ligt op 2,9%. In België wordt ongeveer 2% van alle middelen voor gezondheidszorg besteed aan preventie (Agentschap Zorg en Gezondheid, z.d.-a; Departement Financiën en Begroting van de Vlaamse overheid, z.d.; OECD, 2019; Rekenhof, 2016). Voor het jaar 2017 kwam dit neer op €982,59 miljoen die ten goede kwam aan het preventieve gezondheidsbeleid, dit bedraagt 0,22% van het Bruto Nationaal Product (BNP) of 2,16% van de totale gezondheidszorguitgaven. Dit budget is sinds 2008 gestegen met meer dan 50%. Deze financiering, van 0,22% van het BNP, is ondermaats, zeker wanneer men weet dat 10,5% van ditzelfde BNP besteed wordt aan de behandeling van deze ziekten. Een rapport van het Rekenhof in 2016 toont bovendien aan dat de projectsubsidies voor bijvoorbeeld de preventie van diabetes slechts ongeveer €0,8 miljoen of 3,6% van het geheel aan projectsubsidies bedroegen in 2009 tot 2013. Dit terwijl volgens de IDF voor 2015 naar schatting zo’n 7,4% van het totale Belgische gezondheidszorgbudget besteed werd aan de behandeling van diabetes. Dit komt neer op €3068,5 - €5831,3 miljoen. Naar alle waarschijnlijkheid zal dit aandeel in de toekomst alleen maar
20
Figuur 14: Evolutie van de uitgaven besteed aan preventie en promotie in miljoen euro en als % van de totale gezondheidszorguitgaven, 2008-2017 (Federale Overheidsdienst Sociale Zekerheid, z.d.)
toenemen (Daue & Crainich, 2008; Diabetes Liga, 2016a, z.d.-b; Europese Commissie, 2017; Federale Overheidsdienst Sociale Zekerheid, z.d.; Rekenhof, 2016).
Een preventief gezondheidsbeleid heeft nood aan methodiekontwikkeling, netwerking, ondersteuning van het terrein en de feitelijke uitvoering van de methodieken. Dit laatste wordt jammer genoeg vaak niet gesubsidieerd binnen het preventief gezondheidsbeleid. De overheid rekent daarvoor op diverse organisaties zoals bedrijven en lokale besturen die dit realiseren met eigen middelen of organisaties zoals scholen en ziekenfondsen die dit realiseren aan de hand van de subsidiëring van hun basistaken (Rekenhof, 2016). Zo werd in 2016 ongeveer €0,52 van het budget van het Agentschap Zorg en Gezondheid per inwoner per jaar besteed aan de uitvoering van de gezondheidsdoelstelling ‘De Vlaming leeft gezonder in 2025’ specifiek voor de terreinwerking, dit komt neer op €3,5 miljoen. Om deze doelstelling en subdoelstellingen waar te maken, wordt vooropgesteld om deze middelen gefaseerd op te trekken. Tegen 2025 beoogt men de middelen op te trekken tot €2 per inwoner of €13,4 miljoen (Vlaanderen, 2017a). Met betrekking tot de financiering kan gesteld worden dat de verdeling van het preventiebudget in Vlaanderen over de verschillende beleidsthema’s en uitvoeringsorganisaties weinig onderbouwd is en eerder historisch gegroeid lijkt te zijn (Rekenhof, 2016).
1,80 2,26 1,73 1,82 1,80 1,84 1,93 1,88 2,27 2,16 0,00 0,50 1,00 1,50 2,00 2,50 0 200 400 600 800 1000 1200 2008 2009 2010 2011 2012 2013 2014 2015 2016 2017
budget voor preventie en promotie in miljoen euro % van de totale gezondheidszorguitgaven
3. Preventie van type 2 diabetes mellitus en gerelateerde
risicofactoren
3.1 Verkenning literatuur wereldwijd
3.1.1 Inleiding
DMT2 is een toenemend wereldwijd probleem, maar in de hedendaagse maatschappij bestaan er voldoende behandelingen die de ziekte onder controle kunnen houden. Chronische complicaties zoals hart- en vaatziekten, nier- en zenuwaantasting, diabetische voet en retinopathie zijn evenwel nooit helemaal te vermijden en hebben een negatieve impact op de levenskwaliteit en levensverwachting. Het vroegtijdig opsporen en behandelen van deze aandoening is daarom erg belangrijk (Diabetes Liga, 2016a). Nog beter is voorkomen dat de aandoening zich manifesteert door middel van preventiemaatregelen. Hiervoor is een brede maatschappelijke samenwerking noodzakelijk. Bovendien moet preventie ingebed zijn in de volledige levenscyclus en niet enkel op de voorgrond treden indien er zich risicofactoren manifesteren. Het uitganspunt betreft dus primaire preventie (World Health Organization, 2016).
Op internationaal niveau is er steeds meer aandacht voor de preventie van DMT2. Onderzoek wereldwijd heeft aangetoond dat interventies die ingrijpen in de persoonlijke levensstijl het risico op de aandoening kunnen verminderen. Deze interventies hebben voornamelijk betrekking op het aanpassen van voedingsgewoonten, het stimuleren van fysieke activiteit en het reduceren van overtollig lichaamsgewicht, maar de manier waarop dit gepromoot wordt varieert sterk. Zo beperken sommige studies zich tot het geven van advies en voorlichting terwijl andere studies persoonlijke trainingsprogramma’s opstellen (Alberti, Zimmet, & Shaw, 2007; World Health Organization, 2016). Hierna volgt een overzicht van de literatuur omtrent verschillende preventiemethodieken en hun effecten op internationaal niveau.
3.1.2 literatuurstudie
Verschillende studies onderzochten de mogelijkheden van een (intensief) voedings- en/of beweeginterventieprogramma in het terugdringen van DMT2. Deze interventies zouden in sommige gevallen immers voor een normalisatie van het glucosegehalte kunnen zorgen ofwel een remissie van de aandoening.
Één van de eerste studies die het effect van een leefstijlverandering onderzocht was ‘the Da Qing study’. Via clusterrandomisatie werden 577 deelnemers met een GGT gedurende 6 jaar opgevolgd. Personen in de controlegroep kregen laagdrempelige informatie omtrent diabetes en een gezonde levensstijl via brochures terwijl de 3 interventiegroepen zich focusten op voeding, beweging of een combinatie van beide aan de hand van individuele en groepsgerichte begeleiding. Er werden significante verschillen gevonden tussen de controlegroep en de 3 interventiegroepen, maar niet tussen de interventiegroepen onderling. Zo lag de cumulatieve
22
incidentie van diabetes na 6 jaar beduidend lager in de interventiegroepen (41% tot 46%) tegenover de controlegroep (68%) en lag de kans om DMT2 te ontwikkelen 33%, 47% en 38% lager voor respectievelijk de voedingsinterventiegroep, de beweeginterventiegroep en de gecombineerde leefstijlinterventiegroep vergeleken met de controlegroep. Na 20 jaar bedroeg de cumulatieve incidentie van DMT2 80% voor de 3 interventiegroepen samen en 93% in de controlegroep en lag de kans om DMT2 te ontwikkelen 43% lager voor deelnemers gerandomiseerd in een leefstijlinterventiegroep tegenover de controlegroep (Alberti et al., 2007; Li et al., 2008; Pan et al., 1997).
De ‘Action for Health in Diabetes’ studie maakt eveneens gebruik van een gecombineerd dieet- en beweegprogramma. De 4-jarige interventie heeft als doel de fysieke activiteit te verhogen en ≥7% gewichtsverlies te bekomen. 5145 volwassenen met DMT2 en overgewicht werden ad random onderverdeeld in een controlegroep, die ondersteuning en informatie omtrent een gezonde leefstijl aangeboden kreeg, en een interventiegroep, die een intensief voedings- en beweegprogramma volgden. In de interventiegroep werd de calorie-inname beperkt tot 1200 à 1800 calorieën en werd minstens 175 minuten beweging per week aanbevolen. Personen uit de interventiegroep verloren significant meer gewicht en bereikten een betere conditie tegenover personen uit de controlegroep. Hoewel remissie van diabetes niet de primaire uitkomst was in deze studie, werd bij 11,5% in het 1ste jaar na de interventie een gedeeltelijke of volledige remissie van de ziekte vastgesteld in vergelijking met slechts 2% van de participanten uit de controlegroep. Na 4 jaar waren deze percentages respectievelijk gedaald naar 7,3% en onveranderd gebleven. Bovendien slaagden personen uit de interventiegroep er beter in om deze remissie aan te houden. Jaarlijks werd bij 1/3 van deze personen een terugval waargenomen terwijl deze terugval ongeveer 50% bedroeg in de controlegroep. De beste resultaten (remissie in 15% tot 21% van de gevallen) werden waargenomen bij personen met een groot gewichtsverlies (>6,5%) of een sterke verbetering in fitheid, lagere HbA1c waarden, geen insulinegebruik en bij personen bij wie de diagnose nog niet zo lang werd vastgesteld (<2 jaar) (Look AHEAD Research Group, 2012).
In de Finnish Diabetes Prevention Study (DPS) werden 522 personen met een GGT en overgewicht gerandomiseerd in een leefstijlinterventie- of controlegroep en gedurende 3 jaar opgevolgd. Personen uit de interventiegroep kregen info en individuele bijstand om een gezonde levensstijl te bekomen (≥5% gewichtsverlies en ≥30 minuten beweging per dag) door onder andere kooklessen, hulp bij boodschappen en vrijwillige groepssessies. De controlegroep kreeg daarentegen dezelfde info via individuele of groepssessies, maar niets meer. Na 3 jaar studie bleek dat personen uit de interventiegroep significant meer gewicht verloren, gezonder aten en meer bewogen. De incidentie van DMT2 bedroeg in de interventiegroep (9%) minder dan de helft