RIVM Rijksinstituut voor Volksgezondheid en Milieu Postbus 1 Rapport 300081005/2010 I.R. de Waard | P. Stoop
Informatiesysteem Medische
Stralingstoepassingen
RIVM Rapport 300081005/2010
Informatiesysteem Medische Stralingstoepassingen
Gegevens verslagjaar 2008
Dit onderzoek werd verricht in opdracht van het ministerie van VWS/GMT, in het kader van het project V/300081/IM
© RIVM 2010
Delen uit deze publicatie mogen worden overgenomen op voorwaarde van bronvermelding: 'Rijksinstituut voor Volksgezondheid en Milieu (RIVM), de titel van de publicatie en het jaar van uitgave'.
Rapport in het kort
Informatiesysteem Medische Stralingstoepassingen
Gegevens verslagjaar 2008
De gemiddelde stralingsdosis per inwoner als gevolg van medische diagnostiek neemt sinds 2002 toe met ongeveer 7% per jaar. In 2008 was de gemiddelde dosis per inwoner 0,81 millisievert (mSv), wat in vergelijking met andere Europese landen nog steeds laag is. Dit blijkt uit jaarlijkse inventarisaties van het aantal diagnostische verrichtingen waarbij gebruik wordt gemaakt van straling. Deze informatie is gecombineerd met gegevens over de dosis per verrichting. Voor de nucleair geneeskundige
verrichtingen zijn in 2008 naast de frequenties ook vragen gesteld over de doseringen en het
nuclidegebruik. Deze gegevens hebben geleid tot nieuwe dosisgegevens voor nucleaire verrichtingen.
Deze en andere nieuwe informatie gebaseerd op gegevens tot en met 2008 zijn te vinden in het Informatiesysteem Medische Stralingstoepassingen (IMS) van het RIVM (www.rivm.nl/ims). Het RIVM brengt deze gegevens bijeen en analyseert deze in opdracht van het ministerie van VWS. Het gebruik van straling bij diagnostisch onderzoek brengt een licht verhoogde kans op kanker voor de patiënt met zich mee. Deze kans is groter, naarmate de dosis hoger is. De informatie die via het IMS wordt verstrekt, moet ertoe bijdragen dat er bij medische diagnostiek bewuste keuzes gemaakt worden, waarbij voor- en nadelen goed zijn afgewogen.
Diagnostische toepassingen van straling worden onderverdeeld in vier categorieën. Samen waren deze in 2008 verantwoordelijk voor een gemiddelde stralingsdosis per inwoner van 0,81 mSv. CT-onderzoek leverde gemiddeld 0,37 mSv, overige röntgenonderzoeken in ziekenhuizen 0,34 mSv, nucleaire
geneeskunde 0,095 mSv en röntgenonderzoeken buiten het ziekenhuis (bijvoorbeeld bij tandartsen) minder dan 0,01 mSv. Medische stralingstoepassingen leveren van alle niet-natuurlijke bronnen van straling de grootste bijdrage aan de gemiddelde stralingsdosis.
Trefwoorden:
medische stralingstoepassingen, radiologie, nucleaire geneeskunde, radiotherapie, CT-onderzoek, effectieve dosis, bevolkingsdosis, medische stralingsbelasting, bevolkingsblootstelling, CT-scan, bevolkingsonderzoek borstkanker, TBC-screening
Abstract
Information system on Medical Radiation Applications
Data from the reporting year 2008
The mean radiation dose per caput due to medical radiation exposure has increased with approximately 7% per year since 2002. In 2008 the mean effective dose per caput was 0.81 mSv which is still low in comparison with other European countries. These statistics are the result of yearly collection of data on diagnostic imaging. The numbers of examinations are combined with the dose per examination. The 2008 survey contained question among the dosage and nuclide used for nuclear medicine. Based on these results there are new data for the dose from nuclear medicine.
These data are presented on the Information system in Medical Radiation Application (IMS) website (www.rivm.nl/ims, in Dutch). RIVM is commissioned by the Ministry of Health, Welfare and Sport, to collect and analyse information on medical radiation applications. The use of radiation for diagnostic imaging results in a slightly increased cancer risk for the patient. This cancer risk increases with dose. The information spread by the IMS-website is meant to contribute to making conscious choices in medical imaging, taking into account the risks and benefits of the use of radiation.
Diagnostic use of radiation can be divided in four categories. Together these add up to a mean effective dose per caput of 0.81 mSv in 2008. CT-examinations contribute 0.37 mSv, other radiology
examinations 0.34 mSv. Nuclear Medicine takes account of 0.095 mSv and diagnostic imaging outside the hospital (as in dental clinics) less than 0.01 mSv. Medical radiation applications give the largest contribution to the mean effective dose from all artificial radiation sources.
Key words:
medical radiation application, radiology, nuclear medicine, radiation therapy, computer tomography, effective dose, population dose, medical radiation exposure, population exposure, CT-examination, breast cancer screening, tuberculosis screening.
Inhoud
Lijst van afkortingen 9
Samenvatting 11
1 Inleiding 13
1.1 Aanleiding en afbakening 13
1.2 Maat voor de stralingsbelasting 13
1.3 Leeswijzer 14
2 Gegevensbronnen 15
2.1 Ziekenhuisenquêtes 15
2.2 Publicaties en Jaarverslagen 16
2.3 Schattingen voor ontbrekende gegevens 16 2.3.1 Extrapoleren aantal verrichtingen 16
2.3.2 Intramurale verrichtingen 16
2.3.3 Extramurale verrichtingen 17
2.4 Dosisgegevens 17
2.4.1 Effectieve dosis als maat voor de stralingsbelasting 17 2.4.2 Demonstratieproject patiëntendosimetrie radiologie 18
2.4.3 Nucleaire Geneeskunde 18
2.4.4 Ontwikkelingen 19
3 Overzicht stralingsbelasting door medische diagnostiek 21 4 Radiologie intramuraal 23 4.1 Aantal verrichtingen 23 4.2 Röntgenverrichtingen (exclusief CT) 24 4.2.1 Aantal verrichtingen 24 4.2.2 Dosis 24 4.2.3 Diagnostische Referentieniveaus 25 4.3 Computertomografie (CT) 26 4.3.1 Aantal verrichtingen 26 4.3.2 Dosis 28
4.3.3 Diagnostische Referentieniveaus voor CT-onderzoeken 30
5 Extramurale röntgentoepassingen 31
5.1 Bevolkingsonderzoek borstkanker 31
5.1.1 Aantal verrichtingen 31
5.1.2 Gemiddelde effectieve dosis 32
5.2 Tuberculose screening 33
5.2.1 Aantal verrichtingen 33
5.2.2 Dosis 33
6 Nucleaire geneeskundige diagnostiek 35
6.1 Aantal verrichtingen 35
6.2 Radionuclidegebruik 36
7 Veranderingen in de medische stralingsbelasting 39
7.1 Veranderde stralingsbelasting als gevolg van röntgenonderzoeken
(exclusief CT) 39
7.2 Veranderde stralingsbelasting als gevolg van computertomografie 40
7.3 Veranderde stralingsbelasting als gevolg van nucleair
geneeskundige onderzoeken 41
8 Therapie 43
8.1 Radiotherapie 43
8.2 Nucleair geneeskundige therapie 45
9 Onzekerheden 47
10 Conclusies en aanbevelingen 49
Lijst van afkortingen
AP Anterior Posterior (voor-achterwaartse richting) Bs Besluit stralingsbescherming
CC Cranio-caudaal
CIBG Centraal Informatiepunt Beroepen Gezondheidszorg
CR Computed radiography (röntgenopname met behulp van fosforplaten) CT Computertomografie
CTG College Tarieven Gezondheidszorg DBC Diagnose Behandel Combinatie
DR Digital Radiograpy (direct digitale röntgenopnamen)
EJZ Enquête Jaarcijfers Ziekenhuizen (tot en met verslagjaar 2005) GGD Gemeentelijke gezondheidsdienst
IMS Informatiesysteem Medische Stralingstoepassingen
JAZ Jaarenquête Academische Ziekenhuizen (tot en met verslagjaar 2005) JBD Jaarenquête Beeldvormende Diagnostiek (verslagjaar 2001 tot en met 2005)
JDZ Jaardocument Maatschappelijke Verantwoording Zorginstellingen (vanaf verslagjaar 2006)
LETB Landelijk Evaluatie Team voor bevolkingsonderzoek naar Borstkanker LSO Laboratorium voor Stralingsonderzoek
LUMC Leids Universitair Medisch Centrum MIBG Meta-iodobenzylguanidine
MRU Mobiele Röntgen Unit
NCS Nederlandse Commissie voor Stralingsdosimetrie NFU Nederlandse Federatie van Universitaire Ziekenhuizen NVNG Nederlandse Vereniging voor Nucleaire Geneeskunde NVRO Nederlandse Vereniging voor Radiotherapie en Oncologie NVZ Nederlandse Vereniging van Ziekenhuizen
PA Posterior Anterior (achter-voorwaartse richting) PET Positron Emission Tomografie
PET/CT Positron Emission Tomografie/Computertomografie PMMA Polymethylmethacrylaat
RIVM Rijksinstituut voor Volksgezondheid en Milieu TBC Tuberculose
VWS Volksgezondheid, Welzijn en Sport ZBC Zelfstandig behandelcentrum
Samenvatting
Het grootste deel van de kunstmatig veroorzaakte gemiddelde stralingsbelasting in Nederland is afkomstig van medische blootstellingen. In het Informatiesysteem Medische Stralingstoepassingen van het RIVM worden gegevens over aard en omvang van medische stralingsblootstelling bijeengebracht. In dit rapport wordt verslag gedaan van recent verzamelde gegevens, waarop het Informatiesysteem Medische Stralingstoepassingen, www.rivm.nl/ims, is gebaseerd. Inzicht in de bijdrage aan de stralingsbelasting van de verschillende onderzoeken is van belang voor het stellen van prioriteiten bij rechtvaardiging en optimalisatie van medische stralingstoepassingen.
Op basis van gegevens over de dosis per verrichting uit 2002 en de frequenties van verrichtingen in 2008, was de stralingsbelasting als gevolg van medische diagnostiek in 2008 0,81 mSv gemiddeld per inwoner. CT-onderzoek droeg hier 0,37 mSv aan bij, intramurale röntgenonderzoeken 0,34 mSv, nucleaire geneeskunde 0,095 mSv en de extramurale röntgenonderzoeken < 0,01 mSv. Deze gemiddelde dosis stijgt met ongeveer 7% per jaar sinds 2002.
De gebruikte dosisgegevens voor radiologische verrichtingen zijn voor het grootste deel afkomstig uit het Demonstratieproject patiëntendosimetrie radiologie. De frequenties worden jaarlijks uitgevraagd via het Jaardocument Maatschappelijke Verantwoording Zorginstellingen. Voor het in kaart brengen van de stralingsbelasting door nucleair geneeskundige diagnostische verrichtingen is gebruikgemaakt van de Aanbevelingen van de Nederlandse Vereniging voor Nucleaire Geneeskunde en het
Jaardocument Maatschappelijke Verantwoording Zorginstellingen. Van de extramurale röntgenverrichtingen zijn de gegevens over het bevolkingsonderzoek naar borstkanker en de tuberculose screening dit jaar vernieuwd.
Aanbevolen wordt de ontwikkelingen op het gebied van de patiëntendosis door zogenaamde hoge dosis verrichtingen zoals CT, PET/CT en geavanceerde röntgenverrichtingen (angiografie en interventies) nauwlettend te volgen. Daarbij is van belang dat ziekenhuizen de verplichting tot levering van patiëntendosisgegevens nakomen.
Het rapport Radiation Protection N° 154 ‘European Guidance on Estimating Population Doses from Medical X-ray Procedures’ van de Europese Unie uit 2008 bevat aanbevelingen voor het verzamelen van de benodigde gegevens voor het juist schatten van de totale effectieve dosis voor de bevolking. Deze uitgave heeft aanleiding gegeven tot het aanpassen van de enquête zoals deze tot 2008 is
uitgevoerd. Naast het jaarlijks uitvragen van productiegegevens zal in de komende jaren ook informatie over de gemiddelde dosis van een aantal verrichtingen in ziekenhuizen worden opgevraagd. Bij de enquête over 2008 zijn daarom vragen gesteld over de dosering en nuclidegebruik bij nucleaire verrichtingen.
1
Inleiding
1.1
Aanleiding en afbakening
Medische toepassingen zijn verantwoordelijk voor het grootste deel van de gemiddelde
stralingsbelasting door kunstmatige bronnen. Artikel 12 van de Europese richtlijn over medische stralingstoepassingen, 97/43/Euratom [1], verplicht lidstaten om ramingen te maken van de
bevolkingsdoses als gevolg van deze toepassingen. De Europese richtlijn is in Nederland in het Besluit stralingsbescherming (Bs) geïmplementeerd [2]. In hoofdstuk 6 van het Bs, medische
stralingstoepassingen en bescherming, is in artikel 74 vastgelegd dat gegevens over patiëntendoses aangeleverd moeten worden aan Onze Minister door de ondernemers. Het Laboratorium voor Stralingsonderzoek (LSO) van het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) heeft in opdracht van het ministerie van Volksgezondheid Welzijn en Sport (VWS) een Informatiesysteem Medische Stralingstoepassingen (IMS) opgezet waarin de gegevens worden verzameld en geanalyseerd [3]. Jaarlijks vindt er een update plaats van het IMS. In dit rapport wordt de dataverzameling voor het IMS beschreven en worden de resultaten van de analyse over 2008 gepresenteerd. Deze gegevens zijn ook te vinden op versie 7.0 van de website van het IMS; www.rivm.nl/ims. Op de website is tevens informatie te vinden over de gebruikte bronnen, wetgeving en richtlijnen. Daarnaast staan er verwijzingen naar eerder verschenen RIVM-rapporten met betrekking tot het onderwerp medische stralingstoepassingen.
Blaauboer et al. hebben een schatting van de gemiddelde effectieve dosis per inwoner als gevolg van medische stralingstoepassingen gemaakt voor 1998 [4]. Ook voor de jaren 2002 [5] en 2005 [6] en 2007 [7
1.2
Maat voor de stralingsbelasting
] is een schatting gemaakt.
De in dit rapport genoemde interventieradiologie is ingedeeld in de categorie diagnostische verrichtingen en niet bij de therapeutische verrichtingen. Hiervoor is gekozen omdat bij deze
procedures de straling niet het therapeutische middel is, maar de toepassing van straling draagt bij aan het kunnen uitvoeren van de interventie.
Als maat voor blootstelling van personen aan ioniserende straling is de grootheid effectieve dosis gedefinieerd, met als eenheid sievert (Sv). Deze grootheid, aangeduid met E, maakt het mogelijk verschillende blootstellingen onderling met elkaar te vergelijken. De effectieve dosis wordt berekend uit de in verschillende organen geabsorbeerde dosis via weging over de verschillende organen en type straling. Deze berekende grootheid is niet direct meetbaar. Hoewel het gebruik van deze grootheid voor medische blootstellingen zijn beperkingen heeft, bestaat er consensus dat er geen betere dosismaat is waarmee verschillende blootstellingen met elkaar vergeleken kunnen worden.
Per type onderzoek wordt een aanname gemaakt van de gemiddelde effectieve dosis voor de patiënt. Hoe belangrijk het aandeel van dat onderzoek in de totale stralingsbelasting van de bevolking is, hangt echter ook af van het aantal onderzoeken dat wordt uitgevoerd. Het product van het aantal onderzoeken en de effectieve dosis per onderzoek gedeeld door het totale aantal inwoners van Nederland geeft de gemiddelde effectieve dosis per inwoner. Daarbij moet wel opgemerkt worden dat de stralingsbelasting door medische toepassingen niet evenredig over de bevolking is verdeeld. Blootstelling gebeurt
doorgaans op medische indicatie en ouderen zijn sterk oververtegenwoordigd in de blootgestelde groep. Ook in het kader van het bevolkingsonderzoek borstkanker is het een specifieke groep vrouwen die wordt blootgesteld.
In dit rapport is de effectieve dosis berekend volgens de ICRP-60-richtlijn uit 1991 [8]. In 2007 is een andere berekeningswijze gepubliceerd door de ICRP [9
8
]. Deze methode verschilt het meest van de oude waar het gaat om blootstelling van borstweefsel, zoals bij mammografie. Verwacht wordt dat beide berekeningswijzen de komende jaren naast elkaar gebruikt zullen worden, wat voor veel verwarring kan zorgen. Vooralsnog is de methode volgens ICRP 60 [ ] aangewezen als standaard in EU- en Nederlandse wetgeving en wordt om die reden in het IMS-rapport toegepast.
1.3
Leeswijzer
In dit rapport worden de wijze waarop gegevens worden verzameld en de meest recent verzamelde gegevens voor het IMS op een rijtje gezet. In hoofdstuk 2 worden de verschillende gegevensbronnen besproken en wordt commentaar gegeven op het ontbreken van bepaalde gegevens. Hoofdstuk 3 geeft een overzicht van de medische stralingsbelasting van de laatste jaren op hoofdlijnen. In de
hoofdstukken 4 tot en met 6 zijn overzichten gemaakt per diagnostische categorie, volgens dezelfde indeling als op de IMS-website (www.rivm.nl/ims). In hoofdstuk 7 zijn de veranderingen van de medische stralingsbelasting in 2008 ten opzichte van 2007 en 2006 beschreven. Hoewel voor het berekenen van de collectieve effectieve dosis de therapeutische toepassingen buiten beschouwing worden gelaten, beschrijft hoofdstuk 8 toch een aantal gegevens over therapeutische toepassingen, namelijk over radiotherapie en nucleaire geneeskunde. In hoofdstuk 9 is beschreven welke
onzekerheden er spelen bij het maken van een schatting van de stralingsbelasting. Ten slotte worden de conclusies en aandachtspunten besproken in hoofdstuk 10.
2
Gegevensbronnen
Om te komen tot een dosisschatting worden gegevens verzameld die afkomstig zijn van verschillende bronnen. Hierna worden de belangrijkste bronnen beschreven.
2.1
Ziekenhuisenquêtes
Tot en met het jaar 2005 werden gegevens over het aantal verrichtingen bij algemene en categorale ziekenhuizen verzameld door middel van de Enquête Jaarcijfers Ziekenhuizen (EJZ) in opdracht van de Nederlandse Vereniging van Ziekenhuizen (NVZ). In de enquête werd gevraagd naar het totale aantal verrichtingen radiologie, CT-verrichtingen, nucleair geneeskundige onderzoeken en
radiotherapieverrichtingen. Sinds 2001 werd als aanvulling ook de Jaarenquête Beeldvormende Diagnostiek (JBD) afgenomen. In de JBD werd gedetailleerder gevraagd naar verschillende
verrichtingen op de afdelingen Radiologie en Nucleaire Geneeskunde. De JBD is vanaf het verslagjaar 2006 komen te vervallen.
Voor de academische ziekenhuizen was er de Jaarenquête Academische Ziekenhuizen (JAZ) die door Prismant in opdracht van de Nederlandse Federatie van Universitaire Ziekenhuizen (NFU) werd afgenomen. De JAZ bevatte soortgelijke vragen als de EJZ, maar bevatte geen vragen met betrekking tot nucleair geneeskundige verrichtingen. De academische ziekenhuizen leverden geen gegevens aan via de JBD. Enkele academische ziekenhuizen rapporteerden echter wel het aantal verrichtingen en doses via het jaarverslag stralingshygiëne.
Het ministerie van VWS heeft in 2006 opdracht gegeven om het inzamelen van de gegevens over medische stralingstoepassingen als een internetapplicatie op te nemen in het Jaardocument
Maatschappelijke Verantwoording Zorginstellingen (JDZ). Dit JDZ is de verplichte enquête voor alle zorginstellingen in Nederland waarin naast algemene gegevens sinds 2006 ook een bijlage
Beeldvormende Diagnostiek is opgenomen. Deze enquête wordt door het Centraal Informatiepunt Beroepen Gezondheidszorg (CIBG) uitgevoerd. De radiotherapeutische verrichtingen zijn vanaf 2006 niet opgenomen in het JDZ, maar worden uit de jaarverslagen van de ziekenhuizen verzameld.
In dit JDZ wordt per CTG-code1
Het invullen van de enquête over verslagjaar 2006 was niet verplicht gesteld en de respons was 40%. Voor het verslagjaar 2007 was het invullen van het JDZ voor het eerst verplicht en was de respons 84% van de instellingen. De respons voor het verslagjaar 2008 was voor de algemene ziekenhuizen 97,5% en voor de academische instellingen 100%. Dit verschil geeft aan dat de administratieve lasten voor de ziekenhuizen niet te verwaarlozen zijn en er enkel op basis van vrijwilligheid veel minder gegevens beschikbaar komen. Door de lagere respons over 2006 is de fout als consequentie van de bijschatting, die altijd wordt uitgevoerd om ontbrekende gegevens te compenseren, veel groter dan in andere jaren. Voor de gegevens van 2006 die afkomstig zijn uit het JDZ is om die reden de beslissing genomen om een betrouwbaarheidsinterval van 95% aan te geven in de gedetailleerde figuren in dit rapport.
(College Tarieven Gezondheidszorg) het aantal verrichtingen gevraagd. Tevens bevat de enquête vragen over de aanwezige apparatuur. Het JDZ wordt aan alle algemene, academische en categorale ziekenhuizen en een aantal geselecteerde ZBC’s (zelfstandige behandelcentra) verstuurd.
1
2.2
Publicaties en jaarverslagen
Jaarverslagen van instellingen zijn een andere bron van gegevens maar de jaarverslagen worden niet structureel door het RIVM verzameld. Instellingen hebben elk hun eigen manier van rapporteren in een jaarverslag en het kost geruime inspanning om de verschillende gegevens, die voor het IMS van belang zijn, hieruit te verzamelen.
Jaarverslagen van radiotherapeutische instellingen zijn een belangrijke bron van informatie met betrekking tot radiotherapeutische gegevens in het IMS (zie paragraaf 8.1).
Het Landelijk Evaluatieteam voor bevolkingsonderzoek naar Borstkanker (LETB) rapporteert met enige regelmaat gegevens over de borstkankerscreening in Nederland [10]. Ook worden gegevens verzameld via de website www.bevolkingsonderzoekborstkanker.nl [11
2.3
Schattingen voor ontbrekende gegevens
]. Van deze gegevens is in dit rapport gebruikgemaakt.
Ondanks de uitgebreide gegevensverzameling zijn er ook ontbrekende gegevens. Om een zo compleet mogelijk beeld te geven, worden op basis van beschikbare gegevens en aannames schattingen gemaakt.
2.3.1
Extrapoleren aantal verrichtingen
Om een goede schatting te kunnen maken van de collectieve dosis voor de gehele Nederlandse bevolking is het nodig van elke instelling gegevens over het aantal verrichtingen te weten. De respons op de verplichte enquête is nog nooit 100% geweest. Voor de ontbrekende productiecijfers van instellingen die geen gegevens hebben aangeleverd, wordt een schatting gemaakt op basis van het aantal klinische opnamen in de instelling in dat jaar.
Volgens de pilotstudy Informatiesysteem Medische Stralingstoepassingen [12
7 ] is dit de beste parameter voor het bijschatten van het aantal verrichtingen van een instelling. Met de gegevens van 2007 [ ] is op dezelfde wijze als in de pilotstudie [12] bekeken met welke parameter er de beste bijschatting gedaan kan worden. Op basis van deze gegevens is besloten het aantal klinische opnamen als parameter te handhaven.
2.3.2
Intramurale verrichtingen
Van de algemene ziekenhuizen is de respons op de enquête over 2008 97,5% (in 2007 was dit 84%). Voor de resterende 2,5% is een schatting gedaan van het aantal verrichtingen.
De academische ziekenhuizen zijn vanaf het verslagjaar 2007 ook opgenomen via het JDZ.
De enquête over het verslagjaar 2008 is door alle academische instellingen ingevuld. In de voorgaande jaren lag de respons tussen de 50 en 75%.
Vanaf het verslagjaar 2007 is ook een aantal zelfstandige behandelcentra (ZBC’s) geselecteerd dat mogelijk radiologische verrichtingen uitvoert voor het invullen van de bijlage Beeldvormende
2.3.3
Extramurale verrichtingen
Via de website www.bevolkingsonderzoekborstkanker.nl zijn jaarverslagen van de screeningsregio’s op te vragen. Van de ontbrekende regio’s zijn de jaarverslagen opgevraagd bij de regio’s zelf. Op deze manier is een groot deel van de gegevens met betrekking tot borstkankerscreening te achterhalen. De meest recente gegevens zijn over 2008.
Voor de tandheelkunde is gebruikgemaakt van gegevens over 2003. Het totaal van deze tandheelkundige gegevens is gebaseerd op een steekproef uit de tandartsenpraktijken. Van de ontbrekende gegevens is een schatting gemaakt [13
2.4
Dosisgegevens
].
Ten aanzien van de TBC-screening zijn de meest recent verkregen gegevens over 2006. De basis van de gegevens over TBC-screening zijn de jaarverslagen van de Gemeentelijke Gezondheidsdienst (GGD) Nederland.
2.4.1
Effectieve dosis als maat voor de stralingsbelasting
Tenzij anders wordt aangegeven, wordt in dit rapport met dosis de effectieve dosis bedoeld. Met de effectieve dosis als maat kunnen de blootstellingen voor verschillende typen medische diagnostiek met elkaar vergeleken worden. Ook kan de stralingsbelasting uit medische handelingen worden vergeleken met de stralingsbelasting uit andere bronnen. In het IMS worden de stralings- en weefselweegfactoren zoals gepubliceerd in de ICRP-60-richtlijn uit 1991 [8] toegepast. In 2007 zijn nieuwe weegfactoren gepubliceerd in de ICRP-103-richtlijn [9]. Deze nieuwe weegfactoren zullen pas worden toegepast indien deze door middel van Nederlandse wetgeving worden vastgesteld.
Tabel 1 Weefselweegfactoren volgens ICRP
Weefsel Wt ICRP 60 (1990) Wt ICRP 103 (2007)
Gonaden 0.20 0.08 Beenmerg(rood) 0.12 0.12 Colon 0.12 0.12 Long 0.12 0.12 Maag 0.12 0.12 Borstweefsel 0.05 0.12 Overig 0.051 0.12 Blaas 0.05 0.04 Lever 0.05 0.04 Slokdarm 0.05 0.04 Schildklier 0.05 0.04 Huid 0.01 0.01 Botoppervlak 0.01 0.01 Hersenen 0.01 Speekselklieren 0.01 Totaal 1.00 1.00
Overig: Bijnieren, extrathoracale regio, galblaas, hart, nieren, lymfeknopen, spieren, oraal slijmvlies, pancreas, prostaat(mannen), dunne darm, milt, thymus, uterus/cervix(vrouwen).
1
Wat in
in die gevallen waarin één van de overige organen of weefsels een equivalente dosis ontvangt die groter is dan een van twaalf in de tabel genoemde organen/weefsels, moet een weegfactor van 0,025 worden toegekend aan dat betreffende orgaan en een weegfactor van 0,025 aan de gemiddelde dosis in de rest van de overige organen.
Tabel 1 vooral opvalt, is dat de weegfactor voor de gonaden is afgenomen en dat de weegfactor voor borstweefsel en de weefsels in de categorie overig meer dan verdubbeld zijn.
Verder is de weegfactor van 0,12 voor borstweefsel uit ICRP 103 [9] voor een groter deel gebaseerd op het risico voor jonge meisjes dan het geval was bij de ICRP-60-richtlijn [8]. De deelnemers van het bevolkingsonderzoek borstkanker zijn echter tussen de 50 en 75 jaar. Of de toepassing van de nieuwe weegfactor voor deze specifieke groep vrouwen een betere indruk geeft van het risico valt dus nog te bezien.
2.4.2
Demonstratieproject patiëntendosimetrie radiologie
De dosisgegevens die gebruikt worden voor de radiologische verrichtingen in dit rapport zijn voor een groot deel afkomstig van het Demonstratieproject patiëntendosimetrie radiologie. Dit, door ZonMw gefinancierde project met de titel ‘Nederlands demonstratieproject voor het vastleggen en evalueren van klinische blootstelling en technieken bij radiologische verrichtingen’, is uitgevoerd door het Leids Universitair Medisch Centrum (LUMC) [14
14
]. In het voorliggende rapport zijn dezelfde dosisgegevens voor de radiologische verrichtingen gebruikt als voor de vergelijkbare dosisschattingen die gemaakt zijn vanaf 2002 [ ].
2.4.3
Nucleaire geneeskunde
In de enquête over 2008 is naast de frequenties van nucleair geneeskundige verrichtingen ook gevraagd naar de standaard dosering bij deze verrichtingen. Dit is gedaan om een betere dosisschatting te kunnen maken. In 2005 was al eerder onderzoek gedaan naar de nucleaire geneeskunde, maar werd alleen gevraagd naar het gebruikte nuclide. De dosis van een bepaald type nucleair geneeskundige verrichting wordt geschat mede door de hoeveelheid activiteit die wordt toegediend en het radiofarmacon dat
‘Aanbevelingen nucleaire geneeskunde’ van de Nederlandse Vereniging voor Nucleaire Geneeskunde (NVNG) [15
Bij de enquête over 2008 is per verrichting gevraagd naar het gebruikte radiofarmacon en naar de hoeveelheid activiteit die bij een standaard volwassen patiënt wordt toegediend. Uit de verkregen gegevens is een gemiddelde toediening per radiofarmacon bepaald en hieruit is vervolgens een gemiddelde effectieve dosis per verrichting bepaald (zie ook paragrafen
] werd toegepast. Bij de dosisberekening sinds 2005 werd er vanuit gegaan dat de aanbevolen hoeveelheid activiteit ook in de praktijk werd toegepast.
6.2 en 6.3).
2.4.4
Ontwikkelingen
Voor een groot aantal röntgenverrichtingen, maar niet voor allemaal, zijn dosisgegevens beschikbaar uit het Demonstratieproject patiëntendosimetrie radiologie [14]. Deze gegevens zijn uit 2002. Voor de verrichtingen waarvan in het Demonstratieproject geen dosisgegevens beschikbaar zijn, zijn
schattingen gemaakt of zijn andere studies gebruikt.
Vanaf eind 2004 is er in opdracht van de Europese commissie een onderzoek gestart naar de toepassing van artikel 12 van de Europese richtlijn 97/43 [1] voor medische blootstelling door verschillende Europese lidstaten. Artikel 12 zegt dat de lidstaten ramingen van de individuele bevolkingsdoses ten gevolge van medische stralingstoepassingen moeten uitvoeren. Dit artikel is de wettelijke basis van het IMS. Aan het project ‘European Guidance on Estimating Population Doses from Medical X-ray Procedures’ onder leiding van Dr. B. Wall hebben tien lidstaten deelgenomen, waaronder Nederland. Het in 2008 verschenen rapport Radiation Protection N°154 [16
In oktober 2008 is het rapport ‘Diagnostische Referentieniveaus in Nederland’ van het Platform voor Radiologie en Nucleaire Geneeskunde van de Nederlandse Commissie voor Stralingsdosimetrie (NCS) verschenen [
] bevat aanbevelingen voor het verzamelen van de benodigde gegevens voor het juist schatten van de totale effectieve dosis voor de bevolking. Dit rapport van Wall et al. gaf aanleiding tot het aanpassen van de enquête zoals deze tot dan toe was uitgevoerd. Naast het jaarlijks vragen van productiegegevens zal in de komende jaren ook informatie over de gebruikte dosis in ziekenhuizen worden opgevraagd. Voor het verslagjaar 2008 zijn in dit kader gegevens met betrekking tot het nuclidegebruik en standaarddosering voor nucleaire verrichtingen gevraagd.
17]. Het diagnostische referentieniveau (DRN) is gedefinieerd als de dosiswaarde die bij een routineonderzoek van een patiënt met een normaal (standaard) postuur niet moet worden
overschreden. Een DRN is uitdrukkelijk geen dosislimiet voor iedere patiënt en is niet toepasbaar op individuele patiënten. In het rapport zijn voor vijf radiologische verrichtingen DRN’s vastgesteld. De gemeten waarden kunnen door de instellingen op de website van het IMS www.rivm.nl/ims worden ingevuld en verstuurd. Het RIVM zal deze gegevens verwerken en anoniem weergeven in grafieken zodra voldoende informatie binnen is. Tot nu toe (december 2009) heeft één ziekenhuis gegevens aangeleverd.
3
Overzicht stralingsbelasting door medische
diagnostiek
In 2008 is de gemiddelde effectieve dosis per inwoner als gevolg van medische diagnostiek geschat op 0,81 mSv. De gemiddelde stijging vanaf 2002 is ongeveer 7% per jaar. In 2005 is de dosis geschat op 0,65 mSv [6]. Het gemiddeld aantal onderzoeken per inwoner laat een stijgende trend zien. Deze stijgende trend in het aantal onderzoeken, gekoppeld aan de dosis per onderzoek, resulteert in een stijging van de gemiddelde effectieve dosis per inwoner.
Figuur 1 Gemiddelde jaarlijkse effectieve dosis per inwoner voor verschillende jaren met daarbij de
onderverdeling tussen de verschillende aspecten van de medische beeldvorming. Voor de jaren 2003 en 2004 is geen inventarisatie van de totale dosis gedaan.
In Figuur 1 is de verdeling tussen de verschillende categorieën medische beeldvorming en hun bijdrage aan de totale dosis weergegeven voor de jaren 2002 en 2005 tot en met 2008. Hierin is goed te zien dat de dosis ten gevolge van CT met de jaren stijgt. De dosis door radiologie stijgt eveneens.
De gemiddelde effectieve dosis per onderzoek is in de berekeningen voor het jaar 2008 voor de radiologische en CT-onderzoeken niet gewijzigd ten opzichte van eerder jaren. Voor radiologie zijn dezelfde dosisgegevens uit het Demonstratieproject patiëntendosimetrie radiologie [14] gebruikt als in voorgaande jaren. In Figuur 2 is te zien hoe groot de bijdrage in dosis is, van de verschillende
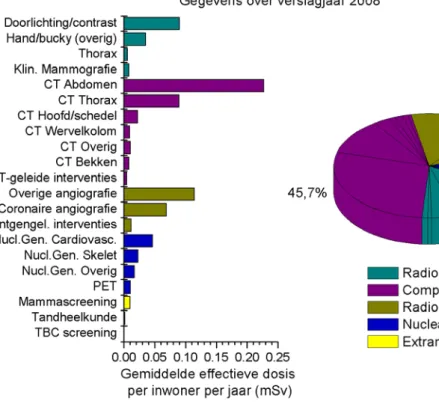
categorieën van medische toepassingen. Het aandeel aan de gemiddelde effectieve dosis per inwoner door conventionele röntgen is in 2008 ongeveer 17%, in 2005 en 2007 was dit ongeveer 19%. Het aandeel geavanceerde röntgen is toegenomen van 22% in 2007 naar 24% in 2008. Het aandeel nucleaire geneeskunde is in 2008 bijna 12%. In de extramurale röntgen zijn geen veranderingen. Het aandeel van CT-onderzoeken blijft het grootste aandeel houden in de totale medische blootstelling, bijna 46% in 2008, in 2007 bepaalden CT-onderzoeken 45% van het totaal. In 2005 was de bijdrage van CT-onderzoeken 42%.
Figuur 2 Verdeling van de gemiddelde effectieve dosis per inwoner in 2008 als gevolg van medische diagnostiek over verschillende typen onderzoek.
4
Radiologie intramuraal
In dit hoofdstuk wordt een overzicht gepresenteerd van de aantallen radiologische verrichtingen uitgevoerd binnen ziekenhuizen en de gemiddelde effectieve dosis als gevolg van die verrichtingen.
4.1
Aantal verrichtingen
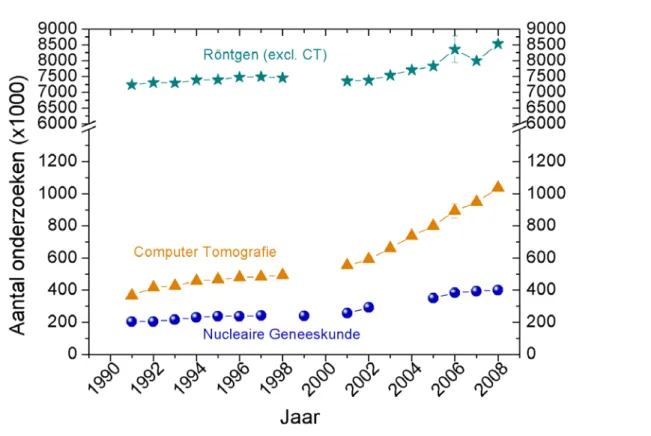
In 2008 zijn er in de Nederlandse ziekenhuizen ongeveer 8,5 miljoen röntgenverrichtingen (exclusief CT) uitgevoerd. Het totaal aantal CT-onderzoeken is ongeveer 1,037 miljoen en het totaal aantal verrichtingen nucleaire geneeskunde is geschat op ruim 400.000 (Figuur 3). Vanaf 2002 is er een duidelijk stijgende trend waar te nemen. Hierbij moet wel rekening worden gehouden met de
onzekerheid in de schatting van het totale aantal. Omdat de enquête over het verslagjaar 2006 voor de eerste maal door middel van een webapplicatie werd uitgevraagd, was er geen verplichting aan verbonden. De respons op de enquête was voor het verslagjaar 2006 maar ongeveer 40%. Hierdoor moest voor een groot aantal instellingen het aantal verrichtingen worden geschat. De onzekerheid in de getallen van 2006 is dan ook groter dan die in andere jaren. Voor de getallen van 2006 is daarom een betrouwbaarheidsinterval van 95% uitgezet in de grafieken. De respons op de enquête over het jaar 2007 was 84%, die van 2008 97,5%.
Figuur 3 Het aantal röntgenonderzoeken (exclusief CT), CT-onderzoeken en nucleair geneeskundige verrichtingen in Nederland voor de jaren 1991 t/m 2008 met bijbehorende onzekerheid voor het jaar 2006 (bronnen: EJZ, JAZ, JBD, JDZ en jaarverslagen).
4.2
Röntgenverrichtingen (exclusief CT)
4.2.1
Aantal verrichtingen
Het totaal aantal röntgenverrichtingen is ongeveer 8,5 miljoen in 2008 (zie Figuur 3). Meer dan de helft van deze verrichtingen komt voor rekening van de hand/bucky-onderzoeken. In Figuur 3 is de
verdeling van de onderzoeken in de categorie conventionele hand/bucky-röntgenonderzoeken te zien.
Figuur 4 Onderverdeling van de onderzoeken in de categorie conventionele hand/bucky-röntgenonderzoeken in 2008 (bron: JDZ).
Het totale aantal onderzoeken in deze categorie is groot. Meer dan de helft van de hand/bucky-onderzoeken zijn hand/bucky-onderzoeken van de extremiteiten. De effectieve dosis voor hand/bucky-onderzoeken van extremiteiten zijn laag omdat geen belangrijke stralingsgevoelige organen worden blootgesteld.
4.2.2
Dosis
In Nederland worden dosisgegevens van röntgenverrichtingen niet structureel verzameld. De doses verkregen uit het Demonstratieproject patiëntendosimetrie radiologie [14] zijn een belangrijke bron van informatie. Voor de schatting van de gemiddelde effectieve dosis per inwoner voor 2008 is voor het grootste deel gebruik gemaakt van deze dosisgegevens.
Tabel 2 Gemiddelde effectieve dosis voor verschillende typen röntgenverrichtingen
Onderzoek Gemiddelde effectieve dosis (mSv)
Hand/bucky (excl. thorax) 0,13
X-thorax 0,04 Klinische mammografie 0,35 Doorlichting/contrast 3,6 Coronaire angiografie 6,9 Overig angiografie 12 X-geleide interventies 5,3
De doses, zoals te zien in Tabel 2, zijn gewogen gemiddelde effectieve doses. Er is een weging gemaakt met het aantal verrichtingen uitgevoerd in de ziekenhuizen die deelnamen aan het Demonstratieproject patiëntendosimetrie radiologie [14]. Voor verrichtingen waarvoor in het Demonstratieproject [14] geen patiëntendosis is bepaald, zijn dosiswaarden geschat op basis van extrapolatie uit de bekende waarden en is er gebruikgemaakt van (inter)nationale literatuur.
Figuur 5 Overzicht van onderzoeksfrequentie (links), de gemiddelde effectieve dosis per categorie verrichtingen (midden) en de gemiddelde effectieve dosis per inwoner in 2008 voor verschillende radiologische onderzoeken (bronnen: Demonstratieproject Patiëntendosimetrie radiologie, Jaarenquêtes ziekenhuizen).
In 2008 is de gemiddelde effectieve dosis per inwoner als gevolg van intramurale röntgenverrichtingen (exclusief CT) geschat op 0,34 mSv. In Figuur 5 is te zien hoe de dosis verdeeld is over de
verschillende onderzoeken. In de categorie ‘hand/bucky’ (exclusief thorax) worden de meeste
onderzoeken uitgevoerd, maar omdat de onderzoeken in deze categorie een laag gemiddelde effectieve dosis geven, dragen ze maar beperkt bij aan de totale stralingsbelasting. De angiografie-onderzoeken (diagnostisch en interventies) en doorlichtingsonderzoeken die veel minder frequent worden uitgevoerd dragen door hun relatief hoge dosis in veel grotere mate bij aan de stralingsbelasting.
4.2.3
Diagnostische Referentieniveaus
Het gebruik van diagnostische referentieniveaus geeft voor een instelling een goed beeld van hun gebruik van doses ten opzichte van andere instellingen. De metingen die worden uitgevoerd in relatie tot DRN’s kunnen gebruikt worden als prestatie-indicator. Op de IMS-website (www.rivm.nl/ims) kunnen ziekenhuizen hun gemeten waarden invullen op een formulier en verzenden naar het RIVM. Het RIVM zal de verkregen meetgegevens anoniem verwerken en presenteren op de website zodra er
voldoende gegevens ontvangen zijn. Ziekenhuizen kunnen hun eigen resultaten dan op de website vergelijken met de resultaten van andere instellingen en met de vastgestelde DRN’s.
In Tabel 3 zijn de DRN’s voor de röntgenonderzoeken van de thorax en abdomen weergegeven zoals die gepubliceerd zijn in het rapport van het NCS-platform [17]. In Tabel 4 zijn de DRN’s voor
mammografieonderzoek weergegeven. De in de tabellen opgenomen getallen zijn DOP-waarden en dus geen effectieve dosis.
Tabel 3 Diagnostische referentieniveaus voor röntgenopnamen
Tabel 4 Diagnostische Referentieniveaus voor mammografie CC-projectie
Mean Glandular Dose (MGD, mGy) bepaald voor PMMA-platen van verschillende dikte en voor de leeftijdsgroep 50-64 jaar.
Fantoomdikte Equivalente gecomprimeerde borstdikte
DRN voor DR DRN voor Film, CR
3 cm PMMA 3,2 cm MGD: 1,0 mGy MGD: 1,5 mGy 5 cm PMMA 6,0 cm MGD: 2,4 mGy MGD: 3,0 mGy 7 cm PMMA 9,0 cm MGD: 5,1 mGy MGD: 6,5 mGy
4.3
Computertomografie (CT)
4.3.1
Aantal verrichtingen
In Figuur 6 is het totale aantal CT-onderzoeken te zien vanaf 1991 tot en met 2008. Sinds begin
jaren negentig van de vorige eeuw is het aantal CT-onderzoeken meer dan verdubbeld. Het totale aantal CT-onderzoeken stijgt nog steeds en is in 2008 toegenomen tot 1,037 miljoen onderzoeken per jaar. De absolute stijging van het aantal CT-onderzoeken komt vooral door de stijging van het aantal
onderzoeken in de algemene ziekenhuizen. Er zijn acht academische instellingen, een veel kleiner aantal in vergelijking met het aantal algemene ziekenhuizen. De absolute stijging van het aantal CT-onderzoeken voor de academische ziekenhuizen is dan ook kleiner. De respons op de enquête voor deze groep is in 2008 voor het eerst 100%, in voorgaande jaren was de respons tussen de 50 en 75%. De stijging in het totale aantal CT-onderzoeken is vooral toe te schrijven aan de stijging van het aantal onderzoeken in de algemene ziekenhuizen.
De trend in het totale aantal CT-onderzoeken laat sinds 2001 een gemiddelde stijging zien van circa 10% per jaar.
Dosis-oppervlakteproduct (DOP, Gy.cm2) gemeten bij 20 patiënten; interpolatie naar een gemiddelde patiënt met een gewicht van 76,4 kg.
DRN, CR, DR en Film Haalbare waarde, alleen DR X-thorax PA (wandbucky of thoraxstatief),
klinische indicatie: infiltraten DOP: 0,12 Gy·cm DOP: 0,06 Gy·cm
2 2
X-abdomen AP (tafelbucky), klinische
indicatie: standaard buikoverzicht liggend DOP: 3,0 Gy·cm DOP: 1,5 Gy·cm
Figuur 6 Aantal CT-onderzoeken in algemene, academische en categorale ziekenhuizen en ZBC’s en het totaal van 1991 tot en met 2008 (bronnen: EJZ, JAZ, JBD, JDZ en jaarverslagen).
In de jaren negentig zijn in de ziekenhuizen in Nederland in snel tempo CT-scanners geplaatst. De toen al in gebruik zijnde CT-scanners stonden voornamelijk in de academische ziekenhuizen en grotere algemene instellingen. De capaciteit van de scanners werd volledig gebruikt en de vraag naar CT-onderzoek bleef stijgen. Eind jaren negentig had vrijwel ieder ziekenhuis een eigen CT-scanner. Hierna is de ontwikkeling in de CT-apparatuur en de mogelijkheden voor het gebruik van CT verder
toegenomen. In 2000 stonden er in de academische ziekenhuizen 23 CT-scanners en in 2008 waren dat er 33. Naar de soort CT-scanner (single-, dual-, multi-slice) wordt niet gevraagd. Voor de algemene ziekenhuizen was het aantal CT-scanners voor 2008 geschat op 128. Het totale aantal CT-scanners is in 2008 geschat op 163 in de diverse instellingen.
De CT-onderzoeken zijn verdeeld in zeven verschillende categorieën; CT-onderzoeken van het hoofd, thorax, wervelkolom, abdomen, bekken, overige en CT-geleide interventies. De verdeling tussen de verschillende categorieën onderzoeken is in de periode 2001-2008 veranderd (Figuur 7).
CT-onderzoeken van het hoofd hadden tot 2006 vrijwel alle jaren het grootste aandeel in het totaal. In 2006 is het aantal CT-hoofd- en CT-abdomenonderzoeken vrijwel gelijk, daarna wordt CT-abdomen de categorie met de meeste onderzoeken. Het percentage CT-thorax is in de afgelopen jaren toegenomen, terwijl het percentage CT-onderzoeken van de wervelkolom en van het bekken iets is afgenomen (Figuur 7).
Figuur 7 Verdeling van het aantal CT-onderzoeken onder de verschillende categorieën in algemene ziekenhuizen van 2001 t/m 2008 volgens de JBD en JDZ.
4.3.2
Dosis
Voor de CT-onderzoeken is net als voor de andere röntgenverrichtingen gebruik gemaakt van
dosisgegevens zoals die verkregen zijn uit het Demonstratieproject patiëntendosimetrie radiologie [14]. In Tabel 5 zijn de gewogen gemiddelde effectieve doses voor de verschillende CT-onderzoeken weergegeven.
Tabel 5 Gemiddelde effectieve dosis per CT-onderzoek
CT-onderzoek Gemiddelde effectieve dosis (mSv)
CT-hoofd 1,2 CT-thorax 5,5 CT-wervelkolom 3,1 CT-abdomen 11 CT-bekken CT-geleide interventie 7,4 8,1
Figuur 8 Onderzoeksfrequentie van verschillende CT-onderzoeken met de dosis per onderzoek en de
gemiddelde effectieve dosis per inwoner voor het jaar 2008 (bronnen: Demonstratieproject Patiëntendosimetrie Radiologie en Jaarenquêtes Ziekenhuizen).
De gemiddelde effectieve dosis per inwoner als gevolg van CT-onderzoeken in 2008 is geschat op 0,37 mSv. Dit is bijna 46% van de totale gemiddelde effectieve dosis als gevolg van medische diagnostiek. In Figuur 8 is de frequentie van de verschillende CT-onderzoeken te zien met daarbij de gemiddelde effectieve dosis van het betreffende onderzoek voor het jaar 2008. De combinatie van deze gegevens levert samen de gemiddelde effectieve dosis per inwoner voor de diverse onderzoeken. In Figuur 7 en Figuur 8 is te zien dat CT-abdomen het meest uitgevoerde CT-onderzoek is. De gemiddelde effectieve dosis voor dit onderzoek is het hoogst: 11 mSv (Tabel 5 en Figuur 8). Door zowel het grootste aantal als de hoogste dosis per onderzoek levert het CT-abdomenonderzoek een grote bijdrage aan de totale effectieve dosis per inwoner. CT-hoofdonderzoeken worden net iets minder frequent uitgevoerd, maar hebben tevens de laagste gemiddelde effectieve dosis per verrichting
(1,2 mSv) en leveren daarom een relatieve lage bijdrage aan de effectieve dosis per inwoner. Het aantal CT-thoraxonderzoeken is de afgelopen jaren toegenomen. Onder de CT-thoraxonderzoeken vallen ook de onderzoeken van het hart en grote bloedvaten. Een mogelijke verklaring voor de stijging van het aantal onderzoeken in de categorie thorax is wellicht een stijging van de hartonderzoeken. De meeste ziekenhuizen beschikken tegenwoordig over een multi-slice CT-scanner waardoor het mogelijk wordt ook hartonderzoeken uit te voeren.
Hoeveel coupes (slices) kunnen de CT-scanners van de afdeling radiologie maximaal per omwenteling maken? 0 5 10 15 20 25 30 35 40 45 50 1 2 4 8 16 32 64 128 256 anders
Coupes (slices) van CT-scanner
aan tal C T -s can n er s Alle afdelingen Algemene afdelingen Academische afdelingen Categorale afdelingen
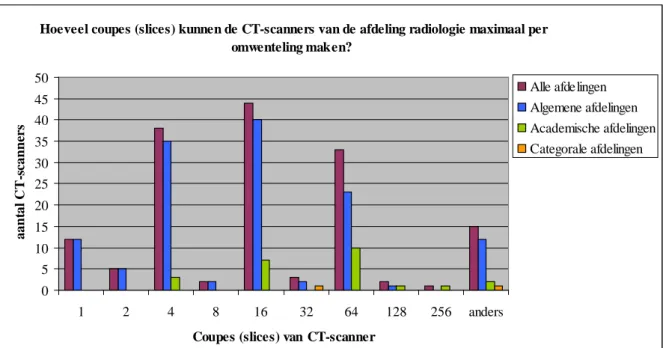
Figuur 9 Verdeling van de typen CT-scanner, gegevens uit 2007. Bron: RIVM-rapport 300080003/2009, Resultaten enquête kwaliteitsaspecten radiologie 2007.
In Figuur 9 is weergegeven hoeveel slices de CT-scanner bevat op de afdelingen radiologie. Deze gegevens zijn verzameld in kader van een onderzoek naar kwaliteitsaspecten op afdelingen radiologie in opdracht van de Inspectie voor de Gezondheidszorg (IGZ). Uit deze gegevens blijkt dat het merendeel van de CT-scanners een multi-slice scanner is.
4.3.3
Diagnostische Referentieniveaus voor CT-onderzoeken
In onderstaande tabel staan de DRN’s voor de CT-onderzoeken van buik/bekken en CT-angiografie van de thorax, zoals die gepubliceerd zijn in het rapport van het NCS-platform [17].
Tabel 6 Diagnostische referentieniveaus voor computertomografie
Computertomografie-dosisindex (CTDI100vol, mGy) en dosis-lengteproduct (DLP, mGy.cm)
bepaald voor een CT dosis body fantoom
DRN Haalbare waarde
CT-buik/bekken, klinische indicatie: acute buik
CTDI100vol: 15 mGy DLP: 700 mGy.cm CTDI100vol: 8 mGy DLP: 400 mGy.cm CT-angiografie thorax, klinische indicatie: longembolie
5
Extramurale röntgentoepassingen
Voor het schatten van de stralingsbelasting van de bevolking zijn tot nu toe drie belangrijke blootstellingen meegenomen die extramuraal plaatsvinden: (1) mammografie-screening, (2) tandheelkundige röntgenfoto’s door tandartsen en orthodontisten en (3) thoraxopnamen voor TBC-screening van risicogroepen. Hieronder worden hernieuwde gegevens ten aanzien van de
mammografie- en de TBC-screening gepresenteerd. De tandheelkundige verrichtingen zijn in een vorig rapport [18] uitgebreid aan de orde geweest en worden hier alleen in het kader van de totale
stralingsbelasting besproken. Hoewel tandheelkundige verrichtingen relatief vaak verricht worden, is de dosisbijdrage van deze groep klein omdat de dosis per verrichting laag is. Binnen de ontwikkelingen in de Nederlandse gezondheidszorg is er een toename van het aantal ZBC’s waar te nemen. Een deel van deze centra voert, in toenemende mate, röntgenverrichtingen uit. De Nederlandse Vereniging voor Radiologie (NVvR) heeft in een nummer van het tijdschrift Memorad speciaal aandacht besteed aan ‘Commercie in de radiologie’ [19
5.1
Bevolkingsonderzoek borstkanker
]. In de enquêtes vanaf verslagjaar 2007 zijn ook de ZBC’s opgenomen waarvan aannemelijk was dat er medisch röntgenonderzoek plaatsvond. De respons van deze categorie instellingen was laag en het opgegeven aantal verrichtingen eveneens.
Sinds 1990 bestaat in Nederland het landelijk bevolkingsonderzoek naar borstkanker. Sinds begin 2006 ligt de coördinatie van het bevolkingsonderzoek bij het RIVM, voorheen lag deze bij het College voor Zorgverzekeringen (CVZ). Gegevens over het bevolkingsonderzoek worden onder andere gepubliceerd door het Landelijk Evaluatie Team voor bevolkingsonderzoek naar Borstkanker (LETB) en op de website www.bevolkingsonderzoekborstkanker.nl waar de jaarverslagen van de negen regio’s te vinden zijn. De meest recente gegevens, gebruikt voor dit rapport, zijn die over 2008 en zijn afkomstig van de jaarverslagen [11].
De organisatie rond het bevolkingsonderzoek naar borstkanker werd in het jaar 2009 gereorganiseerd. De negen stichtingen zijn ondergebracht in vijf nieuwe regio’s. Deze reorganisatie zou per 1 januari 2010 voltooid zijn. De overgang naar digitale screeningsapparatuur is in volle gang.
5.1.1
Aantal verrichtingen
In 2008 zijn ongeveer 1,1 miljoen vrouwen uitgenodigd voor onderzoek. Van de uitgenodigde vrouwen nam gemiddeld 83% deel aan het bevolkingsonderzoek. In Figuur 10 is te zien dat in 1998 de
doelgroep voor het bevolkingsonderzoek in Nederland werd uitgebreid. Tot en met 1997 bestond de doelgroep uit alle vrouwen in de leeftijd van 50-69, vanaf 1998 is de leeftijdsgrens verhoogd tot 75 jaar.
Figuur 10 Overzicht van de doelgroep, de uitgenodigde en de onderzochte vrouwen in het kader van de borstkanker screening vanaf 1990 tot en met 2007 (bron: LETB XI [19] en jaarverslagen screeningsregio’s ).
In 2008 werden ongeveer 919.000 onderzoeken uitgevoerd. Hiervan waren ongeveer 109.000
onderzoeken bij vrouwen die voor de eerste keer deelnamen aan het bevolkingsonderzoek, het overige deel van de onderzoeken waren vervolgonderzoeken.
Als vrouwen de eerste keer voor screening komen, worden er in totaal vier opnamen gemaakt. Bij vervolgonderzoek worden standaard twee opnamen gemaakt. Bij 25% van de vervolgonderzoeken is er een indicatie om het onderzoek uit te breiden met twee extra opnamen [20
5.1.2
Gemiddelde effectieve dosis
]. Bij deze groep worden dus ook vier opnamen gemaakt. Hierdoor komt het aantal opnamen dat gemaakt is in 2008 op ruim
2,46 miljoen en het gemiddeld aantal opnamen per borst komt op 1,34.
Een studie van Zoetelief et al. uit 2005 naar de gemiddelde geabsorbeerde dosis in klierweefsel bij het borstkankeronderzoek in Nederland [20] geeft een gemiddelde glandulaire dosis van 1,3 mGy per opname. Met dit gegeven en de weefselweegfactor uit ICRP 60 [9] is de gemiddelde effectieve dosis per onderzoek berekend. De gemiddelde effectieve dosis per screeningsonderzoek komt hiermee op 0,18 mSv. De combinatie van het aantal onderzoeken met de dosis geeft een gemiddelde effectieve dosis per inwoner in 2008 van 0,0098 mSv.
In 2007 is de ICRP-richtlijn-103 [9] verschenen waarin onder andere nieuwe weegfactoren zijn opgenomen. Indien deze richtlijn in de Nederlandse wetgeving wordt opgenomen, zullen de gegevens van het IMS met deze gegevens worden verwerkt. Tot die tijd zullen de dosisgegevens van het IMS gebaseerd blijven op de ICRP-60-richtlijn uit 1991. Zie paragraaf 2.4.1 voor meer details.
Met de komst van digitale screeningseenheden zal de dosis ten gevolge van de mammografie-onderzoeken in de toekomst mogelijk veranderen.
5.2
Tuberculose-screening
In Nederland vindt er geen algemene screening van de bevolking op tuberculose (TBC) plaats, deze is in 1982 gestopt. Momenteel vindt TBC-screening alleen nog plaats onder speciale doelgroepen:
• risicogroepen (bijvoorbeeld asielzoekers, immigranten, nieuw gedetineerden, buitenlandse zeevarenden);
• vermoede risicogroepen (bijvoorbeeld dak- en thuislozen, drugsverslaafden en illegalen); • contactgroepen (personen die in contact komen met mensen uit risicogroepen of met
TBC-bacillen in microbiologische laboratoria);
• bron- en contactopsporing (opsporing van infectiebronnen en screening van personen die contact hebben (gehad) met geïnfecteerde patiënten).
Sinds 1992 worden wekelijks alle nieuw binnengekomen asielzoekers op tuberculose onderzocht met een mobiele röntgenunit (MRU) [21]. Daarnaast wordt aan vreemdelingen die langer dan drie maanden in Nederland verblijven, twee jaar lang ieder half jaar een TBC-screening aangeboden, deze is niet verplicht. Sinds 1992 worden ook gedetineerden bij aanvang van hun detentie onderzocht op tuberculose met een MRU.
5.2.1
Aantal verrichtingen
Volgens het jaarverslag van GGD Nederland [21
In het jaarverslag TBC-screening 2005 van de GGD Rotterdam en omstreken [
] zijn in 2006 109.000 röntgenfoto’s gemaakt voor de opsporing van TBC-besmetting.
22
5.2.2
Dosis
] staat dat 96% van de röntgenonderzoeken bestaat uit één opname (posterior-anterior). Bij 4% van de röntgenonderzoeken worden aanvullende opnamen gemaakt, waarbij het in de meeste gevallen gaat om een zijdelingse opname.
Bij het maken van de schatting van de gemiddelde effectieve dosis per inwoner is er vanuit gegaan dat één onderzoek 1,04 röntgenopname betekent (Jaarverslag TBC-screening 2005) [22]. De gemiddelde effectieve dosis voor één opname van de thorax is ongeveer 0,02 mSv. Deze dosis is gebaseerd op de metingen die in ziekenhuizen zijn verricht in het kader van het Demonstratieproject patiëntendosimetrie radiologie [14]. Gezien het relatief geringe aantal en de lage dosis per verrichting is een schatting gedaan van de gemiddelde effectieve dosis per inwoner door TBC-röntgenonderzoek op basis van de gegevens van 2006. De combinatie van het aantal onderzoeken met de dosis geeft een gemiddelde effectieve dosis per inwoner als gevolg van de TBC-screening in 2008 van 0,00014 mSv.
6
Nucleaire geneeskundige diagnostiek
Nucleaire geneeskunde vindt in Nederland vrijwel alleen plaats in ziekenhuizen. Niet ieder ziekenhuis heeft een afdeling nucleaire geneeskunde zoals dit wel het geval is met een radiologie afdeling. Naast de ziekenhuizen is er één radiotherapeutisch instituut waar ook nucleair geneeskundige onderzoeken en behandelingen worden uitgevoerd. Nucleair geneeskundig diagnostisch onderzoek maakt geen gebruik van röntgenstraling, maar gebruikt een radioactief gemerkt farmaceutisch preparaat (radiofarmacon) dat aan de patiënt wordt toegediend via de mond of door een injectie. Afhankelijk van het metabolisme hoopt het radiofarmacon zich op in een specifiek orgaan of in een bepaald type weefsel. Met behulp van een zogenaamde gammacamera is het dan mogelijk om afbeeldingen te maken van de door het radiofarmacon uitgezonden straling. Deze vorm van diagnostiek verschaft voornamelijk functionele informatie over het betreffende orgaan of weefsel.
6.1
Aantal verrichtingen
Het aantal nucleair geneeskundige onderzoeken in de Nederlandse ziekenhuizen is in de afgelopen jaren toegenomen. In 2008 ligt het totaal op ongeveer 409.000 onderzoeken. Figuur 11 laat zien dat de toename van het aantal verrichtingen vooral in algemene ziekenhuizen plaatsvindt. Voor het verslagjaar 2006 was de respons op de enquête veel lager dan andere jaren en de betrouwbaarheid van de
uiteindelijke schatting is om die reden ook lager. Voor het jaar 2006 is daarom een
betrouwbaarheidsinterval van 95% aangegeven in de grafiek. Voor de academische ziekenhuizen ontbreken de gegevens van verschillende jaren en zijn er voor 2005 beperkte gegevens beschikbaar, waardoor het totale aantal verrichtingen in de academische ziekenhuizen geschat is op basis van de gegevens die wel beschikbaar waren van enkele van hen.
Figuur 11 Het aantal nucleair geneeskundige onderzoeken met bijbehorende onzekerheid, in algemene, academische en categorale ziekenhuizen en het totaal (bronnen: EJZ, JAZ, JBD en jaarverslagen).
6.2
Radionuclidegebruik
Bij de enquête over 2008 is per verrichting gevraagd naar het gebruikte radiofarmacon en naar de hoeveelheid activiteit die bij een standaard volwassen patiënt wordt toegediend. Uit de verkregen gegevens is een gemiddelde toediening per radiofarmacon bepaald. Hieruit is vervolgens een gemiddelde effectieve dosis per verrichting bepaald door het gewogen gemiddelde te bepalen van de gebruikte radiofarmaca. De belangrijkste verschillen tussen de inventarisatie uit 2008 ten opzichte van 2005 zijn:
• dat in 2008 gevraagd is naar het gebruik per verrichting waar dat in 2005 gebeurde voor een categorie verrichtingen; en
• dat in 2008 ook gevraagd is naar de hoeveelheid activiteit die wordt toegediend terwijl in 2005 uitgegaan is van de aanbevolen hoeveelheid activiteit die vermeld staat in de Aanbevelingen Nucleaire Geneeskunde van de NVNG [15].
In Figuur 12 zijn voor de myocardonderzoeken de verdeling van de gebruikte nucliden in 2008 en 2005 weergegeven. In 2005 hebben alle respondenten aangegeven dat zij gebruik maken van thallium bij het myocard redistributie onderzoek. In 2008 is het gebruik van thallium sterk afgenomen en worden de meeste redistributie onderzoeken uitgevoerd met technetium. Voor het myocard bij inspanning zijn er geen grote veranderringen tussen 2005 en 2008. Bij het myocardonderzoek in rust is het gebruik van technetium toegenomen.
Figuur 12 Nuclidenverdeling bij de myocardonderzoeken in 2005 en 2008.
6.3
Dosis
Per verrichting zijn de resultaten hiervan geanalyseerd. Uit de gegevens van de respondenten is een gemiddelde toediening per radiofarmacon bepaald. Ook is bepaald bij welk deel van de verrichtingen dit specifieke radiofarmacon is toegepast. Met de gemiddelde toediening per radiofarmacon en de dosisconversiefactoren uit ICRP publicatie 80 [23
Door de gemiddelde effectieve dosis per verrichting te combineren met de frequenties van de individuele verrichtingen kan een gemiddelde effectieve dosis per categorie onderzoeken worden bepaald (zie
] is een gemiddelde effectieve dosis per radiofarmacon per (type) verrichting bepaald. Deze nieuwe dosisgegevens zijn gebruikt voor de berekening van effectieve doses door nucleair geneeskundige verrichtingen.
Tabel 7).
Tabel 7 Gemiddelde effectieve dosis bij nucleaire geneeskundige verrichtingen
Categorie nucleaire verrichting Gemiddelde effectieve dosis (mSv) in 2008
Cardiovasculair 6,58 Bewegingsapparaat 3,50 PET 4,72 Endocrinologie 3,56 Bloed en afweer 4,75 Ventilatoir 1,05 Hoofd en zenuwstelsel 5,02 Urogenitaal 0,52 Spijsvertering 1,10 Overig 4,92
De gemiddelde effectieve dosis per inwoner in 2008 als gevolg van nucleair geneeskundige onderzoeken is geschat op 0,095 mSv. De gemiddelde effectieve dosis is berekend door voor de verschillende typen onderzoeken de aantallen te combineren met de gemiddelde effectieve dosis per onderzoek, zie Figuur 13.
Figuur 13 Onderzoeksfrequentie (links) van de verschillende categorieën nucleair geneeskundig onderzoek met de gemiddelde effectieve dosis per onderzoek (midden) en per inwoner (rechts) in 2008.
Van de verschillende typen onderzoeken worden cardiovasculaire onderzoeken het meest frequent uitgevoerd. Deze onderzoeken leveren – in de categorie nucleair geneeskundig onderzoek – ook de grootste bijdrage aan de gemiddelde effectieve dosis per inwoner. Naast de cardiovasculaire onderzoeken en onderzoeken van het bewegingsapparaat dragen ook PET-onderzoeken voor een belangrijk deel bij aan de gemiddelde effectieve dosis per inwoner als gevolg van nucleair geneeskundige onderzoeken.
7
Veranderingen in de medische stralingsbelasting
7.1
Veranderde stralingsbelasting als gevolg van röntgenonderzoeken
(exclusief CT)
De gemiddelde effectieve dosis als gevolg van intramurale radiologie (exclusief CT) is voor 2008 geschat op 0,34 mSv.
Figuur 14 Overzicht van onderzoeksfrequentie, de gemiddelde effectieve dosis per verrichting en de gemiddelde effectieve jaardosis per inwoner voor verschillende radiologische onderzoeken in 2005, 2006 en 2007 (bronnen: Demonstratieproject Patiëntendosimetrie [11], Jaarenquêtes ziekenhuizen en jaarverslagen).
In Figuur 14 zijn de verschillen tussen 2006, 2007 en 2008 te zien. De stijging van het aantal onderzoeken in de categorie ‘overig angiografie’, dit zijn zowel diagnostische als interventie angiografie-onderzoeken niet zijnde coronair, heeft het grootste aandeel in de gemiddelde effectieve dosis per inwoner in alle getoonde jaren. In 2002 waren dit de doorlichting-/contrastonderzoeken.
Ook al is het aantal onderzoeken ‘overig angiografie’ relatief laag, de gemiddelde dosis per onderzoek is hoog, waardoor deze categorie de grootste bijdrage levert aan de totale effectieve dosis.
Naast de stijging van het aantal overige angiografieën zijn ook de aantallen coronaire angiografieën en overige interventie- en de doorlichtingsonderzoeken gestegen. De gemiddelde effectieve dosis per
categorie is niet gewijzigd en voor alle jaren is gebruik gemaakt van de dosisgegevens uit het Demonstratieproject patiëntendosimetrie radiologie [14].
7.2
Veranderde stralingsbelasting als gevolg van computertomografie
De gemiddelde effectieve dosis per inwoner als gevolg van CT-onderzoeken in 2008 is geschat op 0,37 mSv. Dit is een stijging van 15,6% ten opzichte van 2007 en bijna een verdubbeling ten opzichte van 2002, toen de gemiddelde effectieve doses door CT-onderzoeken respectievelijk 0,32 (2007) en 0,19 (2002) mSv waren. In Figuur 6 en Figuur 15 is te zien dat deze stijging het gevolg is van het toegenomen aantal onderzoeken. Voor de gemiddelde effectieve dosis per CT-onderzoek is dezelfde dosis gebruikt als in 2002. Alleen de dosis van de categorie ‘overig’ is iets toegenomen omdat dit het, met het aantal verrichtingen gewogen, gemiddelde van de andere categorieën is.
De gegevens van het jaar 2007 toonden voor het eerst dat het aantal CT-abdomen onderzoeken groter was dan het aantal hoofdonderzoeken (zie Figuur 7). Ook in 2008 is het aantal
CT-abdomenonderzoeken het hoogst, het onderzoek dat tevens de hoogste gemiddelde effectieve dosis per onderzoek oplevert. Zowel in 2006, 2007 en 2008 levert CT-abdomen de grootste bijdrage aan de gemiddelde effectieve dosis per inwoner. Doordat de stijging in de aantallen zich vooral concentreert bij de onderzoeken die ook een hoge dosis per onderzoek opleveren is ook de stijging van de
gemiddelde effectieve dosis per inwoner groot.
Figuur 15 Overzicht onderzoeksfrequentie van de verschillende CT-onderzoeken met de gemiddelde effectieve dosis per onderzoek (midden) en de gemiddelde effectieve dosis per inwoner in 2006, 2007 en 2008
7.3
Veranderde stralingsbelasting als gevolg van nucleair geneeskundige
onderzoeken
De gemiddelde effectieve dosis per inwoner als gevolg van nucleair geneeskundige diagnostiek in 2008 is 0,095 mSv. Dit getal is bepaald met de nieuwe gegevens uit 2008. Als een berekening wordt gedaan op basis van de doseringen uit 2005 komt de gemiddelde effectieve dosis per inwoner op 0,085 mSv.
In Figuur 16 is een overzicht gegeven van het aantal verrichtingen in 2007 en 2008 en de hieruit voortkomende effectieve dosis per inwoner. Bij de aantallen van 2007 zijn in Figuur 16 zowel een koppeling gemaakt met de dosisgegevens uit 2005 als met de ‘nieuwe’ dosisgegevens uit 2008. De dosisgegevens zoals verzameld in 2008 worden hier ook toegepast op de aantallen van 2007. De dosisgegevens van 2008 zijn per verrichting vastgesteld en uitgebreider uitgevraagd dan in 2005. Het toepassen van de dosisgegevens van 2008 op de aantallen van 2007 geeft een meer nauwkeurige en recentere benadering van de effectieve dosis door nucleaire geneeskunde. De gegeven gemiddelde effectieve dosis per categorie onderzoeken is afhankelijk van de frequentieverdeling binnen deze groep verrichtingen en verschilt daarom per jaar.
Het aantal cardiovasculaire onderzoeken is net als voorgaande jaren groot en de cardiovasculaire onderzoeken hebben ook in 2008 de grootste bijdrage aan de gemiddelde effectieve dosis ten gevolge van nucleair geneeskundig onderzoek.
De PET- en PET/CT-onderzoeken lijken een zeer belangrijke ontwikkeling in de nucleaire geneeskunde en de mogelijkheden en het gebruik zullen waarschijnlijk de komende jaren blijven toenemen. De ontwikkelingen op dit gebied zullen nauwlettend in de gaten worden gehouden omdat de PET-onderzoeken een belangrijk deel van de gemiddelde effectieve dosis tot gevolg heeft.
Figuur 16 Overzicht van onderzoeksfrequentie, de gemiddelde effectieve dosis per verrichting en de
gemiddelde effectieve dosis per inwoner voor verschillende nucleair geneeskundige onderzoeken in 2007 en 2008 (bronnen: Jaarenquêtes ziekenhuizen, jaarverslagen).
De opvallendste verandering in de gemiddelde effectieve dosis is de dosis bij PET-onderzoeken. Uit de resultaten van 2008 is gebleken dat de gemiddelde toediening bij een PET-onderzoek lager is dan de hoeveelheid uit de Aanbevelingen Nucleaire Geneeskunde [15] dat het uitgangspunt was bij de
bepaling van de effectieve dosis in 2005. De andere verschillen zijn veelal te verklaren doordat in 2005 alleen gevraagd is naar de gebruikte nucliden bij een bepaald onderzoek of een categorie onderzoeken. De gegevens uit 2005 waren minder gedetailleerd gevraagd dan in 2008 en er is in 2005 uitgegaan van de standaarddosering zoals vastgesteld in de Aanbevelingen Nucleaire Geneeskunde [15]. Ook de verdeling van het aantal verrichtingen binnen een categorie leiden tot veranderingen in de gemiddelde effectieve dosis. De veranderingen in de categorie bloed en afweer worden voornamelijk bepaald door een verschuiving in het aantal leukocytenonderzoeken die een relatief hoge effectieve dosis per verrichting geven.
Het verschil in effectieve dosis bij de cardiovasculaire verrichtingen kan worden verklaard doordat er in 2005 een verdeling van de onderzoeken in een aantal subgroepen was gemaakt en niet per
individuele verrichting. De dosisschatting van 2008 is meer gedetailleerd dan de schatting uit 2005 en is daarom ook toegepast op de data van 2007.
8
Therapie
Radiotherapie (met toestellen en gesloten bronnen) en nucleair geneeskundige therapie (met open bronnen) maken beide gebruik van ioniserende straling. De stralingsdosis is bedoeld om een therapeutisch effect te bewerkstelligen. Dit is wezenlijk anders dan bij de diagnostiek, waarbij het eventuele schadelijke stralingseffect een bijwerking is van de toepassing. In het IMS beperkt het overzicht van therapeutische stralingstoepassingen zich tot de aard en omvang van deze blootstellingen. Conform internationale wetenschappelijke inventarisaties maakt stralingstherapie geen deel uit van de medische stralingsbelasting van de bevolking [3]. In dit rapport worden alleen de frequenties van deze verrichtingen gegeven.
8.1
Radiotherapie
Radiotherapie is te verdelen in therapie met uitwendige bronnen (teletherapie) en therapie met ingekapselde bronnen (brachytherapie). Sinds 1999 is er een onderverdeling in moeilijkheidsgraad (werklast) gemaakt: (1) eenvoudig, (2) standaard, (3) intensief en (4) bijzonder. Deze verdeling geldt voor zowel teletherapie (T1-T4) als brachytherapie (B1- B4). In 2003 is hier nog een categorie bijgekomen, B5; brachytherapie van de prostaat. Teletherapie omvat zowel megavolt- als orthovoltbehandelingen.
Figuur 17 Aantal teletherapieën, onderverdeeld in de categorieën T1-T4 en de T2 equivalent, in de jaren 2000 tot en met 2008 en de geschatte aantallen uit de behoefteraming van de NVRO voor 2005 [25], 2010 en 2015 [24].
In Figuur 17 en Figuur 18 is respectievelijk het aantal tele- en brachytherapieën in de jaren 2000 tot en met 2008 te zien. De aantallen zijn afkomstig uit jaarverslagen, de EJZ en de JAZ. In 2007 heeft de
Nederlandse Vereniging voor Radiotherapie en Oncologie (NVRO), een rapport uitgebracht waarin de te verwachten ontwikkeling van de radiotherapie tot aan 2015 werd beschreven [24
24
]. Op basis van het document ‘Groei met kwaliteit in de Radiotherapie van de NVRO [ ] zijn de T2- en B2-equivalente behandelingen bepaald met de weegfactoren zoals vastgesteld door de NVRO.
Bij de teletherapieën blijft er een stijging zichtbaar van de T4-behandelingen. De T2-behandelingen dalen en de overige categorieën blijven op ongeveer gelijk niveau. Het totale aantal behandelingen blijft stijgen. Bij de brachytherapie lijkt er een duidelijke afname van de B4-behandelingen en een toename van de prostaatbehandelingen (B5).
Op basis van deze equivalente behandelingen is voor de jaren 2010 en 2015 een raming gemaakt van de aantallen behandelingen in die jaren. De ramingen zijn in de grafieken aangegeven. De schatting voor het jaar 2005 is afkomstig uit een eerdere raming van de NVRO [25].
Figuur 18 Aantal brachytherapieën in de jaren 2000 tot en met 2008 en de geschatte aantallen uit de behoefteraming van de NVRO voor 2005 [25], 2010 en 2015 [24]. De aantallen van B5 zijn voor 2003 bij B4 opgeteld, omdat er in 2003 het eerst sprake was van de categorie B5.
8.2
Nucleair geneeskundige therapie
Bij nucleair geneeskundige therapie worden patiënten behandeld door toediening van een radioactieve stof. De in Nederland gangbare therapieën staan beschreven in de aanbevelingen van de NVNG [15], zoals behandeling van skeletmetastasen (Sr-89, Re-186, Sm-153), schildklieraandoeningen (I-131) en radiosynoviorthesis (Y-90, Re-186, Er-169). Andere therapieën zijn behandeling van
pleura-exsudaat/ascites met radioactief colloïd, polycythaemia vera met P-32 en neuro-endocriene tumoren (MIBG met I-131).
Door middel van het JDZ worden gegevens verzameld over het aantal en de soort therapie.
Figuur 19 Verdeling van nucleair geneeskundige therapieën in 2008 (bron: JBD en JDZ).
De meest voorkomende behandeling is de behandeling van de schildklier: hyperthyreoïdie, euthyreoot struma en schildkliercarcinoom. In 2008 is het aantal schildklierbehandelingen bijna 89% van het totale aantal behandelingen. In Figuur 19 is ook te zien dat de behandeling van hyperthyreoïdie veruit het meest wordt uitgevoerd. De acht academische afdelingen doen een relatief groot deel van deze behandelingen.
Het totale aantal nucleair geneeskundige therapieën wordt voor 2008 geschat op iets meer dan 3900 behandelingen, net als de schatting voor 2007. Voor de algemene ziekenhuizen is dit jaar een schatting gedaan van ongeveer 2200 behandelingen.






![Figuur 10 Overzicht van de doelgroep, de uitgenodigde en de onderzochte vrouwen in het kader van de borstkanker screening vanaf 1990 tot en met 2007 (bron: LETB XI [19] en jaarverslagen screeningsregio’s )](https://thumb-eu.123doks.com/thumbv2/5doknet/3050588.8455/33.892.159.785.207.586/overzicht-doelgroep-uitgenodigde-onderzochte-borstkanker-screening-jaarverslagen-screeningsregio.webp)