GRENSOVERSCHRIJDEND GEDRAG IN DE ZORGRELATIE
PERSPECTIEF VAN FAMILIELEDEN
VAN PATIËNTEN OPGENOMEN OP ALGEMENE ZIEKENHUISAFDELINGEN
Aantal woorden: < 6424 >
(excl. inhoudstabel, woord vooraf, abstract, citaten, tabellen, referentielijst en bijlagen)
Evi Verhamme
Stamnummer: 19991295
Promotor: Prof. dr. Sofie Verhaeghe
Copromotor: dr. Tina Vandecasteele
Masterproef voorgelegd voor het behalen van de graad van master in de verpleegkunde en de vroedkunde
2
©Copyright UGent
Zonder voorafgaande schriftelijke toestemming van zowel de promotor als de auteurs is overnemen, kopiëren, gebruiken of realiseren van deze uitgave of gedeelten ervan verboden. Voor aanvragen tot of informatie in verband met het overnemen en/of gebruik en/of realisatie van gedeelten uit deze publicatie, wend u tot de promotor.
Voorafgaande schriftelijke toestemming van de promotor is eveneens vereist voor het aanwenden van de in de masterproef beschreven (originele) methoden, producten en resultaten voor publicatie of commercieel nut en voor de inzending van deze publicatie ter deelname aan wetenschappelijke prijzen of wedstrijden.
4
GRENSOVERSCHRIJDEND GEDRAG IN DE ZORGRELATIE
PERSPECTIEF VAN FAMILIELEDEN
VAN PATIËNTEN OPGENOMEN OP ALGEMENE ZIEKENHUISAFDELINGEN
Aantal woorden: < 6424 >
(excl. inhoudstabel, woord vooraf, abstract, citaten, tabellen, referentielijst en bijlagen)
Evi Verhamme
Stamnummer: 19991295
Promotor: Prof. dr. Sofie Verhaeghe
Copromotor: dr. Tina Vandecasteele
Masterproef voorgelegd voor het behalen van de graad van master in de verpleegkunde en de vroedkunde
Deze pagina is niet beschikbaar omdat ze persoonsgegevens bevat.
Universiteitsbibliotheek Gent, 2021.
This page is not available because it contains personal information.
Ghent University, Library, 2021.
6 Inhoud Woord vooraf ... 8 Abstract ... 9 Abstract ... 10 1 Inleiding ... 11 2 Methodologie ... 15 2.1 Onderzoeksdesign ... 15 2.2 Steekproef en setting... 15 2.3 Datacollectie en procedure ... 17 2.4 Data-analyse ... 18 2.5 Betrouwbaarheid en validiteit ... 18 2.6 Ethische overwegingen ... 20 3 Resultaten ... 21 Gewaardeerde handelingen ... 21 Ongenoegen ... 23 Grensoverschrijdend gedrag ... 26 Beïnvloeding ... 27
Zoeken naar verklaringen ... 28
Taken van de familie ... 30
4 Discussie ... 33
4.1 Terugkoppeling van de resultaten t.o.v. de literatuur ... 33
Gewaardeerde handelingen ... 33
Ongenoegen ... 33
Grensoverschrijdend gedrag ... 34
Beïnvloeding ... 35
Zoeken naar verklaringen ... 35
7
4.2 Methodologische overwegingen ... 37
Literatuurstudie ... 37
Onderzoeksmethodologie ... 37
4.3 Aanbevelingen voor onderwijs-praktijk-onderzoek ... 39
5 Conclusie ... 40
Referentielijst ... 41
Lijst van tabellen ... 45
Bijlagen ... 46
Bijlage 1: Informatiebrief voor participanten onderzoek ... 46
Bijlage 2: Geïnformeerde toestemming tot medewerking ... 49
8 Woord vooraf
Deze masterproef kwam tot stand door de essentiële participatie en steun van enkele mensen. Bij deze wens ik eerst hen te bedanken.
Dankjewel aan alle participanten van dit onderzoek voor jullie tijd, openheid en enthousiasme. Dankzij jullie kon ik inzicht verkrijgen in jullie ervaringen en hoe jullie deze beleefden.
Bedankt aan het Az Damiaan waar ik deze participanten mocht rekruteren. Vooral bedankt aan de verpleegeenheden Cardiologie, Pneumologie, Oncologie en Neurologie.
Dank u mevrouw professor dr. Sofie Verhaeghe en mevrouw dr. Vandecasteele voor de heldere inzichten en constructieve feedback, maar bovenal voor jullie onuitputtelijk begrip en geduld. Dit masterproefparcours liep onderweg veel vertraging op. Toch bleven jullie geloven in mijn oprechtheid en goede intenties. Duizend maal dank.
Bedankt Gerlinde Taets, Hans Hillewaert en Philip Deno om met een frisse blik de hoeveelheid aan citaten bij mijn bevindingen mee te helpen verminderen. Ook aan Katrijn Windels, Justine Depré en Heleen Couckuyt een dankjewel voor jullie aanmoedigende woorden en geloof in mij.
Bedankt aan iedereen die heel lang en heel veel mijn bekommernissen over de masterproef moest aanhoren. Dank je voor het begrip voor het vaak uitstellen van uitjes en afspraken.
Tot slot een grote dankjewel aan mijn ouders. Jullie hebben mij opgevangen zodat ik deze studie en bijhorende masterproef kon voltooien. Dat was geen evidente situatie, maar mede hierdoor kon ik alsnog mijn doel bereiken.
9 Abstract
Grensoverschrijdend gedrag vormt een probleem in de zorg. Eerdere studies onderzochten het perspectief van verpleegkundigen en patiënten om inzicht te krijgen in waarom de interactie als grensoverschrijdend wordt ervaren en welke mechanismen of processen de ernstbeleving hiervan beïnvloeden.
Deze studie wil het perspectief nagaan van familie van volwassen patiënten, die gehospitaliseerd zijn op algemene afdelingen, over grensoverschrijdend gedrag in de zorgrelatie met verpleegkundigen.
Voor een kwalitatief onderzoek, gebaseerd op de Grounded Theory-principes, werden 13 semigestructureerde interviews met familieleden afgenomen. Deze werden gecodeerd aan de hand van het NVivo-softwarepakket om de data via een continue comparatieve methode van betekenis te voorzien.
Familieleden wensen deskundigheid, hulp en respect van de verpleegkundigen tegenover de patiënt(e) en zichzelf. De mening van de patiënt(e) beïnvloedt hoe zij de zorgrelatie tussen de patiënt(e) en verpleegkundigen en tussen zichzelf en de verpleegkundigen ervaren. Ingeloste verwachtingen bieden geruststelling; niet ingeloste wensen leiden tot ongerustheid en ongenoegen. Niet ingeloste verwachtingen worden organisatorisch verklaard: werkdruk en personeelstekort. Naast het emotioneel steunen van de patiënt(e) nemen zij zelf zorgtaken op omdat zij deze ook thuis uitvoeren of omdat zij niet tot last willen zijn. Zij uiten noch kritiek tegen de verpleegkundigen, noch ongenoegen tegen de patiënt(e) uit vrees voor negatieve gevolgen voor de patiënt(e).
De resultaten stemmen overeen met eerder onderzoek. Het valt op dat vooral gedrag tegenover de patiënt(e) dat niet tegemoet komt aan de verwachtingen als ‘grensoverschrijdend’ wordt ervaren. Verder onderzoek is essentieel om te begrijpen waarom veel familieleden dit zo ervaren en wat hun ernstbeleving beïnvloedt.
10 Abstract
Transgressive behaviour is a problem in healthcare. Previous studies explored the perspective of nurses and patients to understand why the interaction is perceived as transgressive and which mechanisms or processes influence that perception.
This study aims to examine the perspective of families of adult patients, who are hospitalized in general wards, concerning transgressive behaviour in the care relationship with nurses.
For a qualitative study, based on the Grounded Theory principles, 13 semi-structured interviews with family members were conducted. These were coded using the NVivo software package to provide meaningful data through a continuous comparative method.
Family members want the nurses to have expertise, to provide help and to respect the patient and themselves. The opinion of the patient influences how they experience the care relationship between the patient and the nurses as well as between themselves and the nurses. Realized expectations provide reassurance; unfulfilled wishes lead to anxiety and dissatisfaction. They explain the unfulfilled expectations mainly from an organizational point of view: workload and staff shortage. In addition to supporting the patient emotionally, they take on certain care tasks themselves because they are used to do them at home or because they do not want to be a burden. They do not criticize and are not inclined to express their dissatisfaction at the patient in fear of negative consequences for the patient.
The results are consistent with previous research. It is noticeable that family members experience especially undesirable behaviour towards the patient as 'transgressive'. Further research is needed to understand why they experience it this way and what influences that experience.
11
De masterproef is in artikelvorm geschreven. De uitgebreide rapportage van de systematische literatuurstudie maakt geen deel uit van het geschreven artikel. De literatuurstudie werd eerder beoordeeld in het gelijkgenoemde opleidings-onderdeel.
1 Inleiding
Een ziekenhuisopname resulteert in een aantal emotionele en psychologische kwesties voor de patiënten en hun dierbaren. Patiënten ervaren zelden een crisis alleen. Wat hen beïnvloedt, beïnvloedt ook hun familie (Davidson 2009).
Familieleden betekenen meestal een belangrijke sociale ondersteuning voor de patiënten. Zij fungeren niet enkel als vertegenwoordigers en spreekbuis voor de patiënten wanneer deze niet voor zichzelf kunnen spreken of handelen, maar treden evengoed op als hun consistente pleiters. Studies in diverse contexten en zorgsituaties wezen uit dat zij over belangrijke inzichten beschikken over de voorkeuren van patiënten. Zo leveren zij een essentiële bijdrage met betrekking tot enkele beslissingen in de zorg (Eriksson et al. 2000, Gladstone et al. 2000, Suhonen et al. 2002, Verhaeghe et al. 2005, Davidson 2009, Utley-Smith et al. 2009, Bridges et al. 2010, Maurer et al. 2012, Carman et al. 2013, Herrin et al. 2015).
Onderzoek in de residentiële setting wees uit dat familieleden er verschillende wensen en verwachtingen ten opzichte van de verpleegkundigen op nahouden (Gladstone et al. 2000). Dit uit zich in uiteenlopende attitudes en reacties. Soms prefereren familieleden bijvoorbeeld om zo weinig mogelijk betrokken te worden bij de zorg en soms nemen zij een afwachtende houding aan (Gladstone et al. 2000, Duxbury et al. 2013). Daarbij maken verpleegkundigen vaak onderschatte of foute veronderstellingen over de noden en wensen van familieleden op basis van eigen waarden en normen (Davidson 2009). Hierdoor ervaren familieleden een tekort aan communicatie, empathie en respect van verpleegkundigen. Dit kan leiden tot een gespannen verstandhouding (Medland et al. 1998, Suhonen et al. 2002, Jangland et al. 2009, Utley-Smith et al. 2009).
12
De angst dat hun dierbaren zouden worden benadeeld, beïnvloedt echter het al dan niet uitdrukken van kritiek op de zorg en de wijze waarop ze misnoegen uiten (Gladstone et al. 2000, Howard et al. 2013). Die angst en afhankelijkheid tonen een ongelijke machtsverdeling tegenover het verpleegkundig personeel en kunnen leiden tot gevoelens van kwetsbaarheid en gebrek aan controle (Bridges et al. 2010).
Gedragingen of interacties die een ervaren machtsverschil teweegbrengen of vergroten worden als grensoverschrijdend gedrag omschreven en kunnen op hun beurt tot grensoverschrijdend gedrag ten opzichte van de verpleegkundigen leiden. Dit kunnen diverse vormen van ongewenst gedrag zijn tot zelfs fysieke weerstand (Rippon 2000, Winstanley et al. 2004, Needham et al. 2005, Estryn-Behar et al. 2008, Hahn et al. 2008, Hahn et al. 2010, Hahn et al. 2012).
Studies naar de beleving van grensoverschrijdend gedrag bij verpleegkundigen in hun interacties met patiënten tonen aan dat het niet het gedrag van de patiënt op zich is dat zij als grensoverschrijdend ervaren. De betekenis die zij aan het gestelde gedrag toekennen hangt immers samen met veel bepalende en regulerende factoren, zoals de mate van ondervonden controle over de zorg en de mate waarin patiënten de regels van de organisatie en afdeling naleven. Ook de ervaren dank en erkenning van patiënten, de vertrouwensrelatie tussen beide partijen en de afdelingscultuur hebben hun aandeel in het al dan niet plaatsvinden en percipiëren van grensoverschrijdend gedrag (Estryn-Behar et al. 2008, Vandecasteele et al. 2015).
Uit onderzoek naar de beleving van patiënten betreffende grensoverschrijdend gedrag blijkt dat zij wensen dat de zorg en de omgang met verpleegkundigen plaatsvinden als gewone humane interacties. Wanneer hun impliciete wensen niet worden beantwoord stellen zij hun verwachtingen of gedrag bij. Ze worden dan bijvoorbeeld alerter bij het toedienen van de zorg, zoeken zelf oplossingen en verontschuldigen de verpleegkundigen. Hierdoor wordt het echter moeilijker voor de verpleegkundigen om hun ontevredenheid te detecteren en kunnen de percepties van die patiënten over het grensoverschrijdend gedrag vanwege de verpleegkundigen zelfs worden versterkt (Vandecasteele et al. 2015).
13
De studie van Vandecasteele et al. (2015) bracht alvast verduidelijking over de uiteenlopende interacties tussen verpleegkundigen en patiënten die bij beide partijen kunnen uitmonden in ervaringen van grensoverschrijdend gedrag. Maar om betere inzichten te verkrijgen in het complexe samenspel tussen persoons- gerelateerde, organisatorische, situationele en interactiefactoren die leiden tot de escalatie van een situatie is verder onderzoek vereist (Liu 2004, Hahn et al. 2012, Liu et al. 2013). Dit moet gedetailleerde kwalitatieve analyses van de visies van alle betrokken partijen bevatten (Hahn et al. 2008, Hahn et al. 2010). Want hoewel vooral patiënten zich agressief gedragen tegen verpleegkundigen, staan familieleden wel op de tweede plaats (Winstanley et al. 2004, O'Connell et al. 2000).
Ondanks dat de voordelen van familiegerichte zorg al sinds decennia worden erkend, worden familieleden nog vaak aanzien als een extensie van patiënten, terwijl patiënten eerder moeten beschouwd worden als deel van een familie (Hughes et al. 2005, Utley-Smith et al. 2009, Dinç & Gastmans 2012, Carman et al. 2013). Een optimale verstandhouding tussen de verpleegkundigen en de familie van patiënten is belangrijk om de continuïteit in zorg te vrijwaren en het veiligheidsgevoel van zowel de patiënten als hun familie te bevorderen (Hughes et al. 2005, Bridges et al. 2010, Carman et al. 2013, Herrin et al. 2015). Dus zijn niet uitsluitend de perspectieven van de verpleegkundigen en hun patiënten van belang voor de inspanningen die gezondheidsinstellingen leveren in het streven naar kwaliteit, veiligheid, kostenreductie en prestatieverbetering, maar ook die van de familie (Bridges et al. 2010).
Omwille van die onmiskenbare positie van familieleden in de zorgrelatie is het cruciaal dat ook de perceptie van familieleden over grensoverschrijdend gedrag in kaart wordt gebracht. Wat wordt door familieleden als grensoverschrijdend ervaren? Betreft het interacties tussen de verpleegkundigen en de patiënt of tussen de verpleegkundigen en zijzelf?
Daarnaast betrof onderzoek over agressie in de gezondheidszorg tot op heden meestal psychiatrische en geriatrische afdelingen of spoedafdelingen (Estryn-Behar et al. 2008). Studies over algemene verpleegeenheden werden nog maar
14
zelden uitgevoerd. Nochtans is ongewenst of agressief gedrag op de werkvloer wijdverspreid (O'Connell et al. 2000, Hahn et al. 2010).
Het doel van deze studie is om het perspectief van familieleden van volwassen patiënten, opgenomen op algemene afdelingen, wat betreft grensoverschrijdend gedrag in de zorgrelaties met verpleegkundigen te verduidelijken en begrijpen.
15 2 Methodologie
2.1 Onderzoeksdesign
Er wordt gekozen voor kwalitatief onderzoek gebaseerd op de grounded theory. Omdat de perceptie en beleving van familieleden de focus vormen van deze studie, worden de gegevens op inductieve wijze verzameld. Via een constante comparatieve methode leiden deze data tot theoretische concepten (Glaser & Strauss 1967, Morse & Field 1996, Holloway & Wheeler 2002, Hallberg 2006, Boeije 2008, Charmaz 2008, Bryman 2012).
2.2 Steekproef en setting
Participanten voor deze studie worden van maart tot juli van 2017 gerekruteerd in een algemeen ziekenhuis in West-Vlaanderen. De afdelingen Cardiologie, Pneumologie, Oncologie en Neurologie worden gekozen, omdat patiënten hier doorgaans langer verblijven en meer door familieleden worden bezocht. De verpleegkundig directeur, de diensthoofden, de zorgmanagers en de hoofdverpleegkundigen ontvangen het onderzoeksvoorstel en een verzoek tot deelname. Na afspraak wordt dit persoonlijk door de onderzoeker toegelicht.
In eerste instantie wordt een doelgerichte steekproef of purposive sample van familieleden, die instemmen met deelname aan dit onderzoek, geselecteerd om de kans op het bekomen van waardevolle informatie te vergroten. Voor het verkrijgen van situationele diversiteit in de perceptie van grensoverschrijdend gedrag wordt een variatie in leeftijd, opleiding en burgerlijke status bij zowel mannelijke als vrouwelijke familieleden vooropgesteld. Zoals gebruikelijk bij de grounded theory wordt hierbij een evenwicht in de mate van homogeniteit en heterogeniteit nagestreefd (Holloway & Wheeler 2002). Vervolgens wordt theoretische sampling toegepast, die zich baseert op de eerste inzichten en analyses. De selectie van participanten voor verdere interviews berust dus op hun potentiele bijdrage aan de analyse en theorievorming (Holloway & Wheeler 2002, Evers 2007, Boeije 2008). Zo worden initiële inzichten verruimd en verder geëxploreerd (Glaser & Strauss 1967, Draucker et al. 2007). Het zoeken en
16
vinden van participanten gebeurt bijgevolg stapsgewijs en hangt steeds af van de reeds verzamelde data.
Naast deze diversificatie moeten de participanten ook aan de vooropgestelde inclusiecriteria voldoen: Er wordt gekozen voor Nederlandstalige volwassen familieleden van volwassen patiënten die minstens drie dagen op een algemene afdeling verblijven tijdens dit onderzoek. Zij bezoeken de patiënt meermaals. Dit wijst op een nauwere betrokkenheid en vergroot de kans dat zij participeren in de zorg en regelmatig met verpleegkundigen communiceren. (bijlage 1)
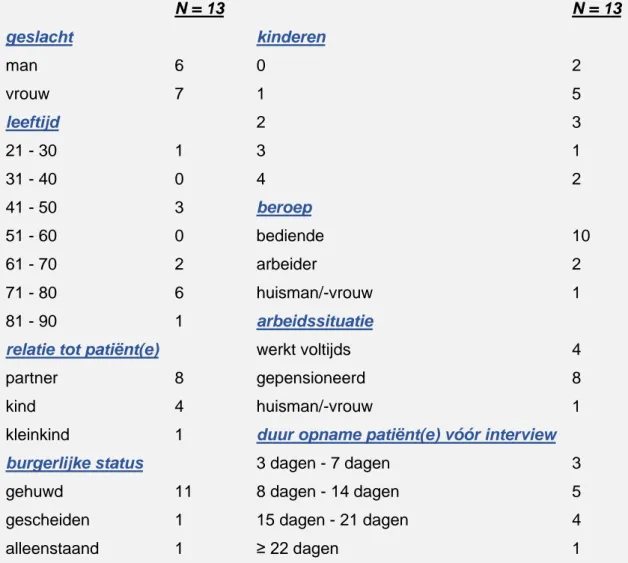
Datasaturatie wordt nagestreefd (Holloway & Wheeler 2002, Boeije 2008, Charmaz 2008). In totaal worden 13 familieleden gerekruteerd. Tabel 1 biedt een overzicht van de kenmerken van de participanten.
Tabel 1: Kenmerken participanten
N = 13 N = 13 geslacht kinderen man 6 0 2 vrouw 7 1 5 leeftijd 2 3 21 - 30 1 3 1 31 - 40 0 4 2 41 - 50 3 beroep 51 - 60 0 bediende 10 61 - 70 2 arbeider 2 71 - 80 6 huisman/-vrouw 1 81 - 90 1 arbeidssituatie
relatie tot patiënt(e) werkt voltijds 4
partner 8 gepensioneerd 8
kind 4 huisman/-vrouw 1
kleinkind 1 duur opname patiënt(e) vóór interview
burgerlijke status 3 dagen - 7 dagen 3
gehuwd 11 8 dagen - 14 dagen 5
gescheiden 1 15 dagen - 21 dagen 4
17
2.3 Datacollectie en procedure
De (hoofd)verpleegkundigen van de gekozen afdelingen spreken de patiënten en/of hun familie aan en geven hen een informatiebrief over het onderzoek (bijlage 1).
Een week nadat het familielid toestemt om aan het onderzoek deel te nemen, wordt telefonisch contact opgenomen door de onderzoeker. In dit eerste contact stelt de onderzoeker zich voor en wordt het onderzoek nogmaals toegelicht. Daarbij worden vragen van de participant naar aanleiding van de informatiebrief beantwoord en een plaats en datum voor het gesprek afgesproken.
De gesprekken vinden plaats vóór ontslag uit het ziekenhuis of in de weken die daarop volgen in een private sfeer. Indien praktisch realiseerbaar, wordt de locatie verkozen door de participant (Draucker et al. 2007).
Het informed consent (bijlage 2) wordt uitgelegd en ondertekend vóór afname van het interview. Hierbij wordt aan elke participant toestemming gevraagd om het gesprek op te nemen (Holloway & Wheeler 2002, Boeije 2008).
Daarna stelt de onderzoeker zich uitgebreider voor. Het thema en de focus van het onderzoek worden aangekaart en er wordt geschetst hoe het gesprek min of meer zal verlopen. Aansluitend start het eigenlijke interview. Alle interviews duren tussen 21 en 55 minuten.
De data worden verzameld via semigestructureerde transversale interviews met open vragen. De familieleden worden op een ongedwongen en empathische manier aangemoedigd om hun verhaal te vertellen.
Aanvankelijk berusten de open interviewvragen enigszins op onderwerpen die werden afgeleid uit de literatuurstudie. Een interviewguide fungeert hierbij als leidraad (Evers 2007). Er wordt gevraagd wat zij ervaren in het contact met de verpleegkundige(n). Vervolgens wordt er afgetast wat moeilijker verliep en wordt de focus van het onderzoek, het grensoverschrijdend gedrag, gaandeweg geïntroduceerd. Passende technieken worden gehanteerd om het begrip, de beleving, de gevolgen en meer details over deze ervaringen op te roepen. Gebaseerd op de analyses wordt de interviewguide aangepast (bijlage 3).
18
De eerste interviews en analyses beïnvloeden zowel de selectie van de volgende deelnemers als de vragen. De thema’s, concepten en antwoorden uit deze interviews verduidelijken hoe het beste inzicht kan worden verkregen in het probleem en vormen de leidraad voor verdere gesprekken (Draucker et al. 2007).
Tijdens en na elk interview worden nota’s gemaakt over het non-verbaal gedrag van de participant. Het interpretatief verslag over de eerste ideeën rond het verhaal van de participant en de eigen perceptie van het gesprek worden zo snel mogelijk na het gesprek genoteerd. Daarna worden de opnames letterlijk getranscribeerd (Holloway & Wheeler 2002, Boeije 2008).
2.4 Data-analyse
Eerst worden de interviews gelezen om een algemeen beeld van het gesprek te krijgen. Om details beter te begrijpen en vertrouwd te raken met de data wordt het gesprek frequent herlezen. De inhoud wordt beschreven en gecodeerd via het NVivo-softwarepakket (QSR International). Deze codering is een complex, cyclisch en interpretatief proces, waarbij het geheel van data wordt opgesplitst in kleinere eenheden en wordt voorzien van betekenisvolle open, feitelijke, actieve of in vivo-codes. Met aandacht voor de nota’s en analytische memo’s worden fragmenten met dezelfde codes constant vergeleken. Er wordt gezocht naar gemeenschappelijke zaken, bepaalde patronen en verschillen en naar wat het concrete en exemplarische overstijgt. Zo wordt geleidelijk meer vat op de data verkregen. Deze analyse verloopt parallel met het verzamelen van nieuwe data, waardoor codes stapsgewijs worden aangepast. Deze methodiek voor het structureren van de transcripties vereenvoudigt de interpretatie van de data om tot concrete betekenissen, inzichten, processen en verklaringen te komen. Door organisatie en ordening van data komen nieuwe conceptuele constructen naar voor (Holloway & Wheeler 2002, Boeije 2008, Charmaz 2008).
2.5 Betrouwbaarheid en validiteit
Om de interne validiteit te bewaken en sociaal-wenselijke re acties te vermijden wordt de vooropleiding van de onderzoeker niet toegelicht of enkel vermeld indien de participant hier uitdrukkelijk naar vraagt. Tevens wordt geprobeerd om het
19
interview buiten het ziekenhuis te laten doorgaan om ook de verwerking van vroegere incidenten en cognitieve coping tegen te gaan.
Door het informed consent en de garantie op anonimiteit worden participanten gestimuleerd om vrijuit en eerlijk te praten over hun ervaringen. De serene sfeer en omgeving leiden tot meer authenticiteit van het onderzoek. De onderzoeker past zich aan de context en tijd van de participant aan (Draucker et al. 2007).
Ook in functie van de ‘trustworthiness’ van het onderzoek werden verscheidene strategieën gehanteerd, zoals onderzoekerstriangulatie, reflexiviteit vanwege de onderzoeker, een gedetailleerde audit trail en peer debriefing.
Onderzoekerstriangulatie wordt aangewend ter bevordering van de objectiviteit en betrouwbaarheid. De data en parallelle analyse worden regelmatig door de promotor en copromotor doorgenomen, besproken en vergeleken. Dit leidt tot een verruiming en nuancering van initiële opvattingen en interpretaties. Om de kans op betrouwbare bevindingen en geloofwaardige interpretaties te verhogen, wordt de geschiktheid van de codes nagegaan en worden diverse theoretische denkpistes verkend (Lincoln & Guba 1985).
De data worden subjectief geïnterpreteerd. Reflexiviteit is nodig om vertekening te voorkomen. Dit vergt continue zelfreflectie over de vooronderstellingen, de ideeën en de emoties met betrekking tot het onderzoek en de invloed die deze op het proces uitoefenen. Om de subjectiviteit te verklaren en bewaken schrijft de onderzoeker een referentiekader over zijn of haar levensgeschiedenis, professionele eigenschappen en het antwoord dat hij of zij verwacht op de onderzoeksvraag. Een gedetailleerde audit trail wordt gehanteerd om het traject te verduidelijken en de consistentie en accuraatheid te verzekeren. De keuzes over de context, de methodologie en analyse worden uitvoerig beschreven om de betrouwbaarheid te versterken (Lincoln & Guba 1985). Door het praten over de emotionele impact van interviews wordt gecontroleerd gebruik gemaakt van de subjectiviteit van de onderzoeker.
20
2.6 Ethische overwegingen
Dit onderzoek met Belgisch Registratienummer B670201629573 werd op 24 november 2016 goedgekeurd door het Ethisch Comité van het UZ Gent en de lokale Ethische Commissie van het participerende ziekenhuis.
Alle participanten gaven zowel mondeling als schriftelijk hun geïnformeerde toestemming. Zij kozen, indien mogelijk, zelf een locatie voor het interview en werden in kennis gesteld omtrent hun recht om zich op eender welk moment uit de studie terug te trekken. Vertrouwelijkheid en anonimiteit werden verzekerd. Alle namen werden vervangen door pseudoniemen om de privacy van zowel de participanten, hun dierbaren als de verpleegkundigen en andere betrokkenen te respecteren. Bovendien waren alle mogelijke participanten onbekenden voor de onderzoeker. De data werden behandeld naar de regels van de bescherming van de privacy, zoals door de wet van 22 augustus 2002 werd bepaald.
21 3 Resultaten
Aanvankelijk reageren familieleden van patiënten positief op de vraag hoe zij de zorgrelatie ervaren. Zij zeggen zeer tevreden te zijn en melden dat iedereen erg vriendelijk is.
P1: “Algemeen gezien moet ik zeggen dat wij zeer tevreden zijn. Het contact was prima
van de eerste minuut tot de laatste minuut. Iedereen was zeer vriendelijk, euh… We +++ hebben praktisch, ik +++ zou niet… Ja, ik zie geen enkele opmerking bijna. Moest ik een formulier moeten invullen, ik kan bijna niet a… Ik weet wel maximum geven is moeilijk, maar ik zou bijna maximum moeten geven op alle punten.”
Gewaardeerde handelingen
Bij het dieper bevragen naar wat zij hiermee bedoelen, wordt die vriendelijkheid omschreven als de uitvoering van bepaalde handelingen en interacties van de verpleegkundigen tegenover zowel de patiënt(e) als zichzelf.
Patiënten worden opgenomen wanneer zijzelf en/of hun familie de vereiste zorg niet (meer) kunnen bieden. Familieleden verwachten van verpleegkundigen een laagdrempelig contact met de patiënt(e) waarbij ze alert en deskundig handelen wat betreft het adequaat en tijdig opvolgen van zowel klachten als medicatie.
P10: “Euh, als de patiënt euh, oproept, dat ze vrij spontaan komen. Euh, en dat ze de
klacht aanhoren en dat ze de klacht opvolgen. Bijvoorbeeld: Ze… We moeten naar het toilet, euh, dat ze daar wat aan doen, dat ze niet zeggen: “Ja, we gaan straks terugkomen.”. Neen, dat wordt direct gedaan. Het wordt dus opgevolgd. “Ik heb pijn.” bijvoorbeeld. Het wordt opgevolgd. Euh, de medicatie wordt goed opgevolgd…”
Daarnaast ligt de gewenste zorg in het verlengde van wat veel familieleden zelf willen doen of reeds doen. Ze rekenen erop dat er behulpzaam en respectvol met de patiënt(e) wordt omgegaan. Als de verpleegkundigen de patiënt(e) geduldig benaderen en geruststellen, stelt dit de meeste familieleden al gerust.
P12: “Euh, met de patient… Alé, euh, mama was enorm bang, enorm +++ bang. En die…
ze konden haar op een bepaald moment gerust… haar doen… geruststellen. Het was niet met kortaf zijn: “Och ja, madame, je bent een trunte (teergevoelig).” Of dat … Neen, echt… Alé, “Dat gaat wel goedkomen en we gaan nu dat doen en met een ogenblikje doen we dat…”. Alé, heel +++ gerust… geruststellend.”
22 P: “Voor mij enorm veel, want ik zit daarbij als dochter. En je hoort dat ook wel veel liever hé? Ik wil mijn mama geruststellen, maar ik heb daar dan nog iemand die naast me staat zogezegd hé, die het ook doet hé. Dus voor haar is dat heel +++ positief dat dat overkomt hé. Ze… Ze hoort het van twee kanten hé. Het is niet alleen van mij.”
Veel familieleden verwachten ook tegenover zichzelf een respectvolle omgang. Dit bestaat uit een beleefde begroeting, een praatje, emotionele ondersteuning of concrete hulp wanneer nodig. Voor meerdere familieleden betekent die hulp betrokken worden bij het zorgproces. Zij ondervinden betrokkenheid wanneer zij uitleg krijgen en op de hoogte worden gehouden. Zo kunnen zij het zorgproces, die zij aan de deskundigheid van derden toevertrouwen, niet enkel beter volgen, maar er ook soepeler deel van uitmaken. Het brengen van de thuismedicatie en erover communiceren, is een veelvoorkomend voorbeeld. Veel partners zien er ook in de thuissituatie op toe dat hun man of vrouw tijdig de juiste medicatie en juiste hoeveelheid inneemt en weten vaak minstens evengoed als de patiënt(e) waartoe de medicatie dient. Dat zij deze informatie kunnen meegeven aan de verpleegkundigen en op hun beurt vernemen hoe dit verder verloopt, stelt de familieleden gerust. Zo vertrouwen zij erop dat de patiënt(e) in goede handen is en creëert dit voor sommigen zelfs een gevoel van samenwerking.
P12: “Oh, ze spreken tegen ons. Ze laten ons daar maar niet zitten voor schut. Ze +++
spreken met ons. Hé, ze zeggen… Als er iets gaat gebeuren, ze zeggen het tegen ons. Dus we zijn ook verwittigd. “Hé, we gaan nu met mevrouw, gaan we nu naar de radiografie. Het zal ongeveer zolang duren.” Dan was onze vraag: “Mogen we eventjes naar huis om iets te halen, de medicatie?”. “Ja.” Dat was geen probleem. Dus we hebben al de medicatie die ze nam, gaan halen. We hebben dat dan terug meegebracht. Die verpleger of dokter of assistent-dokter… kan ook zijn. Die jongen was heel +++ tevreden dat ik al die medicatie mee had. Dat was precies… er begon eigenlijk al een soort samenwerking te zijn.” .”
I: “En wat betekent dat concreet voor u dat u zegt: “Er begon al een soort samenwerking te zijn.”?”
P: “Geruststelling +++. Want je moet ook rekenen, als dat allemaal achter de rug is, moet ik wel mijn mama achterlaten hé. Het is ook, alé, voor mij heel aangenaam, als ik naar huis ga ’s avonds…”
Daarenboven waarderen de meeste familieleden het als er rekening gehouden wordt met hun leefwereld en bestaande regels worden aangepast. Een courant
23
voorbeeld hiervan is dat verpleegkundigen een oogje dichtknijpen bij het strikt naleven van de regels betreffende de bezoekuren. Niet alle familieleden hebben de mogelijkheid om binnen de vooropgestelde uren op bezoek te komen.
P7: “… Want z’n dochter is eens van Limburg gekomen en dat moet ik zeggen… Ze
vroeg: “Mag ik een kwartiertje eerder binnen en mag ik een beetje langer blijven? Ik kom van Limburg voor pa.”. Ja. En ze hebben direct gezegd van: “Ja.”. En dan mocht ik daar ook blijven. We hebben daar zeker wel anderhalf uur gezeten hoor. We moesten wel stil zijn hé. Dat is maar normaal hé. Het zijn allemaal mensen die ziek zijn hé.”
I: “En hoe vond je dat?”
P: “Dat vond ik… Dat vond ik positief.” Ongenoegen
Enkele familieleden ervaren echter ook ongenoegen wanneer verpleegkundigen (te) laat reageren op het belletje, foute medicatie toedienen of de patiënt(e) niet adequaat opvolgen. Als zij een gebrek aan deskundigheid vertonen, leidt dit vaak tot angst en onrust voor mogelijke gevolgen bij de familieleden. Een man meldt dat zijn vrouw was gevallen toen zij te lang moest wachten op hulp nadat zij had gebeld.
P2: “En (…) als ze op het tweede lag (..) in een kamer (..) moest ze ’s nachts plassen.
Ze heeft geduwd op de bel. Ik weet niet hoe lang dat het geduurd heeft, maar het heeft waarschijnlijk te lang geduurd voordat ze gekomen zijn en ze is zelf opgestaan en naar de +++ wc geweest hé om te plassen. Maar ze is dan gevallen. En ze was overal blauw. Van de schouder… -Een geluk dat ze niets gebroken had.- Van de schouder… Overal. Haar arm. Je ziet nog de plaatsen, op het dijbeen, het linkerbeen... Waarschijnlijk op de linkerkant gevallen…”
P2: “Nu, ik had geluk de d… de deur stond open en ik ben binnen gegaan, zoals het hier
zo is. Dus ik ben binnen gegaan en gevraagd: “Waar is de kamer van X?”. Hij zegt dat nummer. Ik ben daar binnen gegaan. Ze lag daar. En euh (Mijnheer kucht kort.) ik heb dan gezien dat ze overal blauw was en ze heeft gezegd dat ze gevallen was doordat er niemand gekomen was. Ik ben dan naar die verpleegster geweest en gezegd: “Heb jij al gezien dat ze daar bont en blauw is overal? Dat ze gevallen is?”. “Nee, we gaan dat dan
wel zien.”, hebben ze gezegd, “We gaan dat dan wel onderzoeken.”. Ze hadden daar
24
Iemand anders is misnoegd omdat de parameters fout werden genoteerd en de verpleegkundigen dit ontkennen. Hij vreest dat de arts de hoeveelheid medicatie verkeerdelijk zal aanpassen.
P3: “Ja. Welja, ik ga een keer zeggen, ze +++ proberen zij ook hun best ja te doen, maar
ik vind als ze een fout dus euh, begaan hebben euh… dat ze daar ook moeten voor uitkomen. Zoals bijvoorbeeld dat verkeerd opschrijven. (…) Het is niet juist. (..) How euh, de dokter neemt +++ op dat wat zij opschrijven hé en als dat dus zo niet juist is hé… Daardoor kan ook euh de medicatie dus veranderd worden, terwijl dat het niet mag of terwijl dat het teveel is. Dat +++ +++… Dat zijn allemaal kleine dingen, maar kun… Dat kan grote gevolgen hebben hé. Ja, dus daar staan zij niet +++ bij stil hé. Nee. Maar ja how, het is euh… Dat zijn al euh…”
Als de familie geen of onvoldoende uitleg krijgt en niet of onvoldoende wordt betrokken bij het zorgproces leidt dit ook tot onrust. Wanneer zij bijvoorbeeld niet op de hoogte worden gehouden van de duur van een onderzoek, vragen zij zich snel af of alles wel goed gaat. Niet enkel patiënten, maar ook familieleden komen zo in een afhankelijke situatie terecht.
P8: “En in ’t begin, kwamen we ook toe van: “Ja, wat is haar diagnose nu eigenlijk? Waarom is ze eigenlijk precies opgenomen?” en ze mochten dat precies ook niet precies zeggen. Ze heeft dan wel een keer een hoge bloeddruk of dit of dat, maar meer… En ook, dat moet… Alé, je moet zelf heel de tijd vragen: “Welke onderzoeken heeft ze al gehad?”.”
P10: “Ja, als het onderzoek lang duurt, als ze lang weg is. Ja, wanneer was dat? Vrijdag
zeker, was ze ook op onderzoek en dan ben je… Dan begin je je een beetje vragen te stellen: “Gaat het nu verkeerd? Wat gebeurt er?”. En dan waren zo twee uren verlopen, dat je zegt: “Verdorie, gaat het nu fout of euh…?” Een onderzoek, ja, een half uurtje, driekwartier, maar twee uur. (…) Ja, allerlei vragen in je kop vliegen er daar rond. Ja, je
zit met problemen hé. Je weet niet… Je weet niet waar dat je… Je zit in het duister hé.
Je weet niet wat er gebeurt. Ik wist ook niet welk onderzoek het was, hé.”
De afhankelijkheid en onzekerheid beperkt zich niet tot de ziekenhuisomgeving. Een vrouw vertelt dat haar man incontinentiemateriaal moet dragen zonder dat één van beiden hiervoor de reden kent. Hierdoor maakt zij zich zorgen over de toekomst. Zal zij in staat zijn om na ontslag de zorg voor haar partner terug op zich te nemen?
25 I: “En wa… Hoe voelt u zich daar bij die situatie?”
P9: “Niet goed. Als hij thuis nu ook moet beginnen een pamper aandoen. (..) Ik vraag mij
af of dat +++ wel nodig is. Als dat nodig is, ga ik er niets tegen hebben. Maar +++ hij zit nog met die bloedsonde. (…) &&& voor zijn groot toilet en hij gaat… Hij gaat op de stoel voor het groot toilet nog. Ik +++ begrijp het niet.”
Tot slot zijn de meeste familieleden ook ontevreden als regels niet worden afgestemd. Zij begrijpen niet altijd waarom zij van sommige verpleegkundigen de kamer van hun partner moeten verlaten als de parameters worden genomen, vooral als zij al weinig tijd bij de patiënt(e) kunnen spenderen. Zij die anders zelf instaan voor de fysieke hulp aan de patiënt(e) mogen nu zelfs niet aan de zijlijn toekijken. Zij moeten door de opname hun verantwoordelijkheden reeds uit handen geven en kunnen zo evenmin hun wakende taak uitvoeren (zie taken familieleden). Zij zijn vooral misnoegd als dit respectloos wordt gecommuniceerd.
P3: “Bij de éne verpleegster hadden ze bloeddruk komen meten en de zuurstof op haar
vingers… mag je blijven zitten en bij een ander vlieg je buiten. Ja. Dus dat ik dan zeg: “Ofwel is het bij iedereen buiten, ofwel is het bij iedereen binnen.”
I: “Ja. En werd daar dan iets over gezegd waarom of +++ dat je buiten moest of…?” P: “Euh euh… “Als ik het bij één doe, doe ik het bij allemaal.” Dat was de reden hé?” (Mijnheer draait zich om naar zijn vrouw en kijkt haar vragend aan.) Ja. Dat was die verpleger. Dat ik zeg: “Alé ja, tenslotte, het is… Het is mijn vrouw ja ten eerste. Ik ga de hele nacht gaan +++ werken. Ik ga dan nog gaan +++ slapen en die twee, drie uurtjes dat ik heb, ben ik blij dat ik haar zie.”. Ik vlieg dan nog buiten en het duurt dan nog een half uur. Dat is dan een half uur dat ik haar minder zie, want in plaats dat hij zegt: “Ja, blijf maar zitten. Het is je eigen vrouw.”. Ik heb ze al vierentwintig jaar, bijna vijfentwintig jaar hé. Precies alsof ik ze nog nooit gezien heb. Ja, dat mens daarnaast vond het ook raar w… waarom dat iedereen in één keer buiten vloog.”
P3: “Maar zoals dat was bij die… bij die verpleger ja, dat +++ was heel anders. Van wat betreft hoe dat hij het zei. Je hebt altijd… Je +++ kan dat op een hele andere manier
zeggen ook. Hé, zeggen dus: “Sorry, maar ik volg de reglementen volgens het ziekenhuis als ik euh bezig ben met mijn patiënten mag er geen bezoek bij zijn. Kun je alsjeblief naar buiten gaan?”. Nee euh, dat komt heel anders over hé.”
Kortom, wanneer er niet wordt tegemoet gekomen aan de eerder omschreven gewaardeerde interacties kan dit tot ongenoegen en ongerustheid leiden.
26 Grensoverschrijdend gedrag
Familieleden vinden het grensoverschrijdend wanneer de verpleegkundigen niet op de hoogte zijn van de situatie van de patiënt(e) en geen adequate opvolging van het zorgproces kunnen verzekeren.
P6: “Ja. Nee. Maar die verpleging zei: “Ja, maar wij zijn niet op de hoogte van die mens,
van die mens z’n +++ ziekte.”. Ja, maar dat kan toch niet hé. Als je op een afdeling ligt, moet je toch weten wat uw patiënt verkeert hé. Maar die mens lag niet op de goeie afdeling als ze die binnen brachten. Daar ben ik akkoord mee, dat er geen plaats is. Maar dan moet de verpleging toch weten wat er met die mens moet gebeuren? In mijn ogen toch. Dat vind ik wraakroepend. Als ze dan komen zeggen, als die man op sterven ligt: “Ja, maar dat was geen patiënt voor onze afdeling.”. Zo zeggen ze dan dat hé: “Dat was geen patiënt voor onze afdeling. Wij kennen daar niets van.”. Ja, zeg, hallo! Dat vind ik,
dat vind ik grensoverschrijdend.”
Maar het valt op dat vooral ongewenste ervaringen of waarnemingen over de interactie met de patiënt(e) als ‘grensoverschrijdend’ worden omschreven. Een paar familieleden geven voorbeelden van respectloze, late reacties, een gebrek aan empathie en/of het negeren van de (impliciete) hulpvraag. Zij getuigen over patiënten die met verkleinwoorden worden aangesproken of over mensen die te lang op hulp moeten wachten, zichzelf bevuilen en vervolgens kwaad worden aangesproken door verpleegkundigen of over patiënten van wie bevuilde kledij niet wordt verschoond. Dit wekt gevoelens van woede en machteloosheid op en maakt dat de familieleden de zorg voor de patiënt(e) op zichzelf gaan nemen.
P8: “Euh, het communicatieve, ik denk… Of bijvoorbeeld, ik ben een keer aan het denken
aan een voorbeeldje dat mijn oma gisteren zei. Zegt ze: “Ze zeggen altijd: “Ga maar naar je bedje.”. En zegt ze: “Ik kan daar niet tegen dat ze in verkleinwoorden babbelen tegen mij.”. En ik zeg: “Ja, ik weet het. We zijn daar nochtans als verpleegkundigen heel +++ hard op getraind dat je dat zeker niet mag doen.” Euh, en zegt ze: “Kijk, dat is nu al elke dag en ik heb al elke dag gezegd: “Dat is mijn bedje niet, dat is mijn bed en dat is niet mijn slaapkleedje, dat is mijn slaapkleed en…”. Alé. En euh, ik denk dat dat ook een vorm is van ja, vooral als de patiënt al elke dag zegt van: “En nu moet je niet meer… Noem mij geen verkleinwoorden.”. Dan vind ik dat ook al een voorbeeld van grensoverschrijdend gedrag. Want het zijn geen baby’s die daar liggen, alé, het zijn ouderen hé. En je moet dat ja… Dan vind ik ja… Ik ga dat zelf ook nooit doen, omdat ik dat weet dat +++ +++
27 oudere patiënten, alé, de meeste patiënten, dat echt vervelend vinden. Euh, dus dat vind ik dan ook al een voorbeeld van: “Alé, pas je aan. Zeg dat niet meer zoiets.”. Ja.”
P6: “Wat ik grensoverschrijdend vind: Mensen laten liggen bijvoorbeeld met een zwart,
euh, alé, een +++ vuil nachthemd. Euh, mensen laten in hun bad, euh, in hun bed plassen. Misschien wel met pamper, maar niet omkijken. Maar ja, die ervaring heb ik hier niet. Ja, en je hebt dan zo, als mensen bellen, gelijk oudere mensen, dan zeggen ze: “Het is weer &&&.”. Ja, je weet, ik zeg altijd: “Ja, ok, je kunt heel moeilijke patiënten hebben. Daar ben ik volledig mee akkoord. Maar je kunt ook heel moeilijke verpleging hebben.”.”
Beïnvloeding
De perceptie van de meeste familieleden over verpleegkundige deskundigheid en over de interactie tussen hen en de patiënten en de verpleegkundigen wordt beïnvloed door diverse factoren. De mening van de patiënt(e) heeft het meeste invloed en stelt hen gerust. Een dochter verklaart dat haar vader liever in het ziekenhuis verblijft dan thuis. Dit is voor haar een grote geruststelling. Zij is immers de enige dochter en kan niemand anders om hulp vragen. Ook zij is op deze manier, net als haar vader, afhankelijk van de verpleegkundige zorg.
P5: “… Als ik dan weet dat hij qua verzorging, euh, hier ok is, dat hij dat zelf vindt, is dat
voor… dat +++, alé, is dat voor mij ook voldoende. Dus, je hebt het medisch aspect en de verzorging. Dus de verzorging is gebaseerd op de verhalen van mijn vader. Als hij dat ok vindt, is dat voor mij ok. En z’n medisch aspect heb ik gehoord van de dokters. Dus dat is voor mij dan ook ok, als ik weet dat hij goed behandeld wordt. Dus…”
Daarnaast blijken ook de vergelijking met opnames in een ander ziekenhuis of eerdere opnames in hetzelfde ziekenhuis de ervaringen van de patiënt(e) en zo ook van de familie te beïnvloeden. Een dame zegt dat haar moeder normaal erg bang is in een ziekenhuis, maar zij nu gerust is en dikwijls vertelt hoe vriendelijk en behulpzaam de verpleegkundigen zijn. Zij gelooft haar moeder op haar woord. Een andere dame vertelt dat haar man bijna al het verplegend personeel van de afdeling kent en hij zich op zijn gemak voelt. Ook hier leidt dit weer tot geruststelling bij de familie.
28 Zoeken naar verklaringen
Familieleden zoeken verklaringen voor zaken die hen ongenoegen bezorgen of die zij als grensoverschrijdend percipiëren.
Het betreft vooral de interactie met de patiënt(e). Zij verwachten een interactie die zowel de patiënt(e) als zijzelf geruststelt. Dan kunnen zij met een gerust hart en zonder schuldgevoel de patiënt(e) achterlaten. De ontgoocheling, frustratie en machteloosheid die zij voelen wanneer dit niet gebeurt neemt af of kan beter worden geplaatst als er een plausibele verklaring is voor een gebrek aan de gewenste interactie.
Het is voor familieleden beter te bevatten als zij geloven dat verpleegkundigen, net al zijzelf, niet alles onder controle kunnen hebben en andere factoren dan persoonlijke eigenschappen aan de basis liggen voor de ongewenste interactie.
Voor de lange wachttijden en late, soms onbeleefde reacties op het belletje wordt vaak naar organisatorische verklaringen gezocht, zoals personeelstekort en werkdruk. Zij veronderstellen dat de verpleegkundigen misschien langer blijven bij patiënten die meer zorg nodig hebben en dat ze niet op twee kamers tegelijk kunnen zijn.
Daarnaast merken zij op dat verpleegkundigen dikwijls moe en gestresseerd zijn omdat er te weinig personeel is. Iemand zegt dat hij de verpleegkundigen bewondert. Hij kan zich voorstellen dat het zwaar en vermoeiend werk is en zegt dat hij er zelf niet voor geschikt zou zijn. Hij begrijpt zelfs dat ze soms geen tijd hebben en nors reageren.
Tenslotte worden ook de vele wisselende shifts aangehaald om te verklaren dat er geen vertrouwensband kan ontstaan.
P9: “Ja, maar kijk, gisteren waren ze met twee op het verdiep. Die meisjes kunnen geen
ijzer breken met hun handen hé. Dat bestaat niet hé. En als ze nu bij mijn man moeten zijn, kunnen ze op geen andere kamer gaan, als die zit te bellen. Ik vind dat er zou meer personeel moeten zijn. Maar ja… De centen zijn er niet hé. De Block zei: “Het kan niet zijn.”. En daarmee is het gedaan.”
29
P12: “… Als je daar een verdiep krijgt en je bent maar met vier mensen voor heel dat
verdiep en je hebt zware patiënten liggen… Maar die mensen ‘draaien’ hé. Dat is niet meer gewoon hé. Dat is ‘draaien’ hé dat die mensen doen. Pak daar een keer twee mensen bij, dat gaat al een heel ander aspect geven. Ik denk hé, als ze altijd maar besparingen gaan doen hé, op dat vlak, dat er heel +++ veel van die mensen in een burn-out zullen geraken of in depressie of niet meer graag hun werk zullen doen..."
Wat betreft de interactie met de familieleden zelf hebben enkelen onder hen geen nood aan spontane uitleg en melden anderen dat dit niet behoort tot de verpleegkundige taken. Ook hier weer wordt de werkdruk aangehaald. Goeie zorg betekent voor hen informatie krijgen als ze erom vragen. De tijd van de verpleegkundigen is te beperkt om naast het beantwoorden van directe vragen aandacht aan de familie te schenken. Er wordt gezegd dat verpleegkundigen onvoldoende onderlegd zijn om te oordelen welke medische stappen er moeten ondernomen worden of om uitleg te geven over de aandoening.
P10: “Als je geen vragen hebt, uit jezelf, moeten ze je ook niet lastig vallen met euh,
andere zaken die misschien minder belangrijk zijn, want zij hebben ook beperkte tijd en het is ook lopen van het één naar het ander hé. Ze zijn druk bezet hé die mensen.” I: “Wat vind je daarvan, dat ze druk bezet zijn?”
P: <<Mijnheer zucht.>> “Ja, dat het beter zou kunnen hé, met meer personeel. Maar ja, moet je een verpleegster hebben per patiënt? Is dat noodzakelijk? Dat is ook mijn vraag. Dat is ook niet nodig hé. Als ze goed recuperen en ze kunnen zelfstandig zijn, moet daar geen euh… Je kunt zo een politie zetten op iedere hoek van de straat om het verkeer te regelen en de mensen te helpen de straat over te steken. Dat hoeft voor mij niet.”
Het weinige contact en het niet spontaan verschaffen van informatie wordt soms verklaard als ‘respect voor de privacy’. De verpleegkundigen kunnen niet op het eerste zicht weten wie zij voor zich hebben. De familie apprecieert het evenmin als zij uitleg zouden geven aan eender wie.
P13: “Maar dat is logisch. Ik bedoel ja… Ik verlang niet dat zij zelf naar mij gaan komen
en zij mij gaan beginnen spontaan uitleg geven en… Nee, ik bedoel, dat is logisch dat je moet zelf gaan hé, ah ja. Maar ze weten zij ook daarom niet wie dat de dichtste familie is hé. Ik ben nu de enige zoon, maar als er andere mensen komen, zou ik ook niet willen dat zij… Als er vrienden komen, dat zij tegen die vrienden beginnen alles te vertellen. Je versta me wel hé? Dat hoeft ook niet hé. Nee.”
30
Respect voor de privacy wordt ook genoemd als reden voor het niet afstemmen van regels. Als enkel het gordijn tussen ziekenhuisbedden wordt dichtgedaan en er niet wordt verzocht om de kamer te verlaten, kunnen derden nog horen wat er aan de patiënt(e) wordt gezegd.
Opvallend is dat een gebrek aan deskundigheid zelden wordt verklaard of wordt verontschuldigd. Het is net omwille van deze deskundigheid dat de zorg voor de patiënt(e) van de familieleden aan de verpleegkundigen wordt overgedragen.
Taken van de familie
Eerder werd al aangegeven dat de meeste familieleden het op prijs stellen wanneer niet enkel zijzelf, maar ook de verpleegkundigen de patiënt(e) proberen gerust te stellen. Naast het geruststellen en gezelschap houden, waken zij ook over de patiënt(e). Vooral als ze eerder merkten dat de patiënt(e) de verkeerde medicatie toegediend kreeg, zullen zij hiervoor alerter zijn.
P6: “Ja, ik vond dat niet kunnen. Als het nu iets anders was, ja, bijvoorbeeld, het was
van een andere patiënt, het was van een vrouwelijke patiënte. Euh, als daar nu iets in zat, dat hij niet verdroeg, wat gingen ze dan zeggen? Ik vind dat zo’n zaken niet kunnen. En die mens is ook dik in de zeventig jaar, mijn schoonbroer, dus die man kan niet zien
en die heeft het verstand ook niet. Want euh… Nu zie ik wel. Maar mijn ma… Ja, nu
heeft ze niets meer aanhangen. Maar ik… Als ze nu een andere zak aanhingen, keek ik wel of het wel bestemd was voor haar. Dus zelf leer je daar ook in bij. Alhoewel je dat niet moet kunnen, maar je geeft meer aandacht.”
Niet enkel het waken over en zorgen voor de patiënt(e), maar vooral het niet tot last willen zijn, maakt dat zij sommige verpleegkundige taken overnemen. Weer wordt de vermoedelijke werkdruk vermeld en wordt er verondersteld dat de verpleegkundigen wellicht geoccupeerd zijn met meer ‘dringende gevallen’ als zij niet of niet direct op een hulpvraag reageren. De meeste familieleden zien het als hun verantwoordelijkheid om dan taken, zoals de patiënt(e) begeleiden naar het toilet, op zich te nemen. Zij vinden dat hun plicht of zijn het vaak al gewoon om dit thuis te doen.
P6: “… Ik zeg altijd: “Als je die mensen hun werk laat doen, ja, en je valt die niet honderd
keer lastig met: “Ik wil nog drinken.”, als je water naast je staat of: “Ik moet eens dit...” of “Ik moet eens dat…”, als je er zelf aan kunt. Ja, dat vind ik dan ook wel een beetje
31 overdreven hé. Zoals ik zeg, ik help, ik bel niet voor mijn moeder om ze naar de wc te doen. Ik neem mijn moeder in mijn arm en ik ga naar de wc met mijn moeder. Ik kon evengoed op het belletje drukken. Dan kon ik in mijn stoeltje blijven zitten. Ik vind dat niet nodig. Ik vind dat gewoon niet nodig dat je al die mensen lastig valt. Die hebben andere mensen ook onder hen. Ja, niet? Er zijn dringender gevallen dan dat mijn moeder moet plassen en ik kan haar helpen. Zo zie ik dat.”
Verder zullen de meeste familieleden niemand beschuldigen of terechtwijzen om de patiënt(e) te beschermen tegen negatieve gevolgen. Ze stellen zichzelf in de plaats van de verpleegkundigen en stellen zich voor hoe zij zouden kunnen reageren ten aanzien van de patiënt(e) als zij hen bij de reeds veronderstelde werkdruk nog meer stress bezorgen. De meeste familieleden hebben schrik dat hun kritiek zou leiden tot een vervroegd ontslag uit het ziekenhuis of nog meer ongewenste interacties.
P1: “Je mag niet… En je… Op een bepaald moment moet je iets, ik vind, moet je iets
kunnen verdragen ook. Als je… Als niet direct gebeurt wat je vraagt. Je moet je ook in de plaats van die mensen zetten bijvoorbeeld hé. Als een kamer… Als alles volzet ligt, euh… Ze kunnen niet overal tegelijk zijn ook niet hé. Hé, want soms zeg ik: “Tiens, die bel die duurt daar eventjes of zoiets, maar euh… Je hebt ook mensen die om de haverklap bellen voor een detail hé eigenlijk. Dus je moet ergens durven… Hé, ik hoor mijn vrouw nog altijd zeggen… Ze heeft me dat twee keer gezegd, denk ik. “Weet je”, zegt ze, “Hiernaast hebben ze werk gehad hé. Meer als een uur hebben ze er bezig geweest.” Niet bij die patiënt, maar in de kamer ernaast hé. Dat ze hoorde dat ze meer dan een uur… dat ze er bezig geweest waren. Maar als het nodig is, is het nodig hé. Maar dan betekent dat
dat de andere eventjes soms moeten wachten, als ze…”
P9: “Ja. Kun je… Kun je hier binnen komen en beginnen zeggen: “En dat doe je niet
goed en dat doe je niet goed.”? En weet je wat ze dan op de duur gaan zeggen?: “Die vie… Die vieze zijn daar weer. Zend ze maar naar huis.”. Ik zie dat zo. En daarom hou je je een beetje koest.”
I: “Daar heeft u wel schrik voor dat dat echt effect zou hebben op uw partner?”
P: “Ja +++ +++, daar heb ik schrik voor. Dat ik niet zou willen dat hetgeen wat ik hier nu zeg op hem uitgewerkt wordt.”
Tot slot uiten de meeste familieleden geen eigen bedenkingen, ongenoegen of twijfels naar of bij de patiënt(e). Dit zou hem of haar onnodig ongerust maken,
32
terwijl de meeste familieleden het net als hun voornaamste taak zien om de patiënt(e) gerust te stellen.
P3: “Euh en dan nog was ik niet tevreden, omdat ze haar medicatie soms op tijd kreeg,
het verkeerde kreeg. Dat maakt mij allemaal kwaad dus vanbinnen hé, maar ik toon dat niet aan haar hé. Dat ik zeg… Alé, ik zei ook wel tegen haar: “Alé, hoe kan dat nu? De dag van vandaag dat zij komen en dat +++ jij het als patiënt moet zien dat +++ jouw pillen dus wel niet zijn?”.”
P3: “Om euh, ja, ik ga me daar niet in druk maken. Zeker niet als zij daar ligt. Nee.” I: “Voor… Eigenlijk vooral voor haar te sparen. Ja.”
P: “Ja +++. Want ik zou moeten eigenlijk… Als ik wilde, kon ik kwaad geworden zijn dus voor dat ziekenbriefje, maar ik weet dan dat zij gaat onder het bed kruipen. Ze gaat er niet meer durven uit komen. Want als ik er geef, geef ik er. Ik stop dus niet meer. Ik moet gelijk hebben dan. Ik ben zo. En hetzelfde zoals dus +++ ja met dat pilletje dus verkeerd… Ik had echt dus om er naartoe te gaan en te zeggen: “Slaan jullie door?”. Maar ik moest eerst weten wie die dat gegeven had.”
I: “Ja. Dat je tegen de juiste…//”
P: “En dan zou ik gezegd hebben: “Jij moet leren een bril aandoen. En dan ben ik bezig hé. En dan… Nee, maar ik weet dan dat zij onder het bed zal kruipen. Het is dan beter dat ik mij kalm houd. Dus is het met een smile hé euh. En dan ’s anderdaags ben ik dat dan… laat ik dat achterwege.”
33 4 Discussie
4.1 Terugkoppeling van de resultaten t.o.v. de literatuur
Familieleden reageren net als patiënten initieel positief op de vraag naar hoe zij de zorgrelatie ervaren (Vandecasteele et al. 2015).
Gewaardeerde handelingen
Zij verwachten specifieke acties en interacties tegenover zowel de patiënt(e) als zichzelf. Gelijke bevindingen kwamen naar voor uit de studies van Gladstone et al. (2000) en Howard et al. (2013). Naast de deskundige opvolging van klachten en medicatie verwachten zij, congruent aan de studie van Gladstone & Wexler (2000), respect en geduld ten opzichte van de patiënt(e). Vooral dit laatste stelt familieleden gerust.
Zoals beschreven door Gladstone & Wexler (2000) en Gagliardi et al. (2014) willen zij ook ten aanzien van zichzelf een respectvolle omgang. Zij waarderen een babbel en luisterend oor, maar in tegenstelling tot wat blijkt uit de studie van Attree (2001) wenst niet iedereen dat verpleegkundigen contact initiëren of dat zij, zoals blijkt uit de studies van Jangland et al. (2009), Hesselink et al. (2012) en Jurgens et al. (2012), naar hun situatie en gevoelens polsen. Enkelen menen dat verpleegkundigen belangrijkere zaken moeten doen.
Overeenkomstig met de studies van Gladstone & Wexler (2000), Attree (2001), Hughes et al. (2005), Jangland et al. (2009) en Gagliardi et al. (2014) wenst de familie op de hoogte gehouden te worden of dat ze ten allen tijde adequate informatie over de toestand van de patiënt(e) kan verkrijgen. Dit verhoogt hun betrokkenheid en stelt hen eveneens gerust.
Dat familieleden het appreciëren wanneer er rekening wordt gehouden met hun situatie en er soepel wordt omgesprongen met regels kwam ook naar voor uit het onderzoek van Gagliardi et al. (2014) met betrekking tot de bezoekuren.
Ongenoegen
Consistent met de studies van Jangland et al. (2009) en Gagliardi et al. (2014) blijkt uit deze studie dat de familie gebrek aan deskundigheid of, congruent met
34
de resultaten van Attree (2001), gebrek aan spontane hulp voor de patiënt(e) respectloos vindt.
Wanneer familie geen of onvoldoende uitleg krijgt leidt dit eveneens tot onrust. Dat ontoereikende communicatie en informatieverstrekking leiden tot angst en onzekerheid werd ook vermeld in eerdere studies (Gladstone & Wexler 2000, Attree 2001, Hughes et al. 2005, Andreassen et al. 2007, Jangland et al. 2009 en Gagliardi et al. 2014).
Volgens Knight et al. (2013) leidt gebrek aan informatie bij ontslag tot onrust. Ook in deze studie komen soortgelijke zaken naar voor. De ongerustheid van de dame die niet weet of haar man nog incontinentiemateriaal moet dragen, is daar een duidelijk voorbeeld van.
Daarnaast stelde Knight et al. (2013) vast dat verpleegkundigen onvoldoende tijd hebben om gepaste informatie te geven. Enkele familieleden vermelden dit letterlijk. Sommigen vinden dit geen verpleegkundige bevoegdheid.
Familieleden zijn misnoegd als de informatie onduidelijk of respectloos wordt gecommuniceerd. Overeenkomstig voorgaand onderzoek zijn zij ontevreden als zij vanwege verpleegkundigen geen empathie voor hun leefwereld en beleving ervaren (Medland et al. 1998, Suhonen et al. 2002, Hughes et al. 2005, Jangland et al. 2009, Utley-Smith et al. 2009 en Jurgens et al. 2012).
Door ontoereikende communicatie en informatie komen naast de patiënten, ook de familieleden in een afhankelijke positie terecht. Zij verliezen zo de weinige controle die hen nog rest. Zoals beschreven door Jurgens et al. (2012) komt ook uit deze studie duidelijk naar voor dat een gebrek aan het inlossen van de eerder omschreven wensen en verwachtingen leidt tot ongenoegen, ongerustheid en controlegedrag.
Grensoverschrijdend gedrag
Familieleden kunnen ontevreden zijn over hoe de verpleegkundige interactie ten opzichte van zichzelf verloopt, imaar net als de patiënten vinden zij het echt grensoverschrijdend wanneer verpleegkundigen de situatie van de patiënt(e) niet kennen of ze niet goed opvolgen. Het zijn echter vooral ervaringen in de interactie
35
met de patiënt(e) die ‘grensoverschrijdend’ worden genoemd: respectloze of late reacties, geen empathie, het negeren van de hulpvraag, verkleinwoorden… Deze bevindingen zijn in overeenstemming met voorgaand onderzoek (Rippon 2000, Winstanley et al. 2004, Needham et al. 2005, Estryn-Behar et al. 2008, Hahn et al. 2008, Hahn et al. 2010, Hahn et al. 2012 en Vandecasteele et al. 2015). Beïnvloeding
Deze studie toont aan dat de waarneming van familieleden zowel wat betreft de verpleegkundige deskundigheid als wat betreft de interactie tussen hen en de patiënten gekleurd wordt door de mening van de patiënt(e). Indien de patiënt(e) dit positief ervaart, is de familie gerustgesteld. Dit werd eveneens vastgesteld in het onderzoek van Davidson (2009).
Ook de vergelijking met opnames in een ander ziekenhuis of eerdere opnames in hetzelfde ziekenhuis bepalen mee hoe de patiënt(e) en de familieleden de interactie ervaren. Als zij dit positiever beleven dan eerdere opnames leidt dit eveneens tot geruststelling bij de familie. Dat verwachtingen over de opname deels afhankelijk zijn van eerdere opnames werd al bevestigd door Jurgens et al. (2012).
Zoeken naar verklaringen
Familieleden verklaren het lang wachten op reactie van de verpleegkundigen nadat zij of de patiënt(e) belden en de gepercipieerde onbeleefdheid door organisatorische zaken, zoals het personeelstekort en de werkdruk. Soortgelijke bevindingen kwamen naar voor uit het onderzoek van Gladstone & Wexler (2000). Met de wisselende shifts wordt het uitblijven van een vertrouwensband verklaard. Dit sluit aan bij de resultaten uit de studie van Gagliardi et al. (2014). Patiënten worden het beste zoveel mogelijk door dezelfde verpleegkundigen verzorgd voor continuïteit in zorg.
Consistent aan de studies van Gladstone & Wexler (2000), Attree (2001), Hughes et al. (2005), Jangland et al. (2009) en Gagliardi et al. (2014) is de hoeveelheid informatie die familieleden willen individueel bepaald. Jangland et al. (2009), Jurgens et al. (2012) en Gagliardi et al. (2014) verklaarden dat de familie discreet
36
wenst te worden geïnformeerd. Ook de participanten aan dit onderzoek hechten hier belang aan. ‘Respect voor hun privacy’ is voor hen een verklaring voor het weinige contact, het niet spontaan geven van informatie en zelfs de reden waarom bepaalde regels rigoureus door de verpleegkundigen worden nageleefd.
Een gebrek aan deskundigheid wordt zelden verklaard omdat dit buiten de controle en mogelijkheden van de familie ligt.
Taken van de familie
Conform de resultaten uit de studies van Hughes et al. (2005), Utley-Smith et al. (2009), Dinç & Gastmans (2012) en Carman et al. (2013) wil de familie bovenal een emotionele ondersteuning betekenen voor de patiënt(e). Daarnaast is waken over de patiënt(e) een veel voorkomende taak wanneer de verpleegkundige deskundigheid ontoereikend is of de communicatie respectloos.
Gladstone & Wexler (2000) beschrijven dat familieleden een sterkere band met verpleegkundigen krijgen door zelf te helpen. Uit dit onderzoek blijkt echter dat zij vooral helpen omdat ze niet tot last willen zijn en omdat zij vermoeden dat de verpleegkundigen al veel werkdruk ondervinden. Een andere reden is dat zij zich moreel verplicht voelen omdat ze thuis al dezelfde hulp bieden. Dat er hierdoor een sterkere band met de verpleegkundigen ontstaat en dat zij van hen erkenning wensen komt niet expliciet naar voor. Aansluitend bij de bevindingen van Eriksson et al. (2000), Gladstone et al. (2000), Suhonen et al. (2002), Verhaeghe et al. (2005), Davidson (2009), Utley-Smith et al. (2009), Bridges et al. (2010), Maurer et al. (2012), Carman et al. (2013) en Herrin et al. (2015) komt ook hier naar voor dat zij beschikken over de beste inzichten over de voorkeuren van de patiënt(e).
Congruent aan eerdere studies van Gladstone et al. (2000), Gladstone & Wexler (2000) en Bridges et al. (2010) bevestigt dit onderzoek eveneens dat het al dan niet uitdrukken van kritiek op de zorg en de wijze waarop dat gebeurt wordt beïnvloed door de angst dat de patiënt(e) hierdoor zal worden benadeeld. Dit is echter niet de enige reden. De familie wil de patiënt(e) afschermen van eigen ongenoegen om deze geen oncomfortabel gevoel te geven. Want ongenoegen
37
en kwaadheid zou geen geruststelling bieden, terwijl het net datgene is dat de familie zelf verwacht van de verpleegkundigen.
4.2 Methodologische overwegingen
Literatuurstudie
Het voorafgaande literatuuronderzoek is onvoldoende grondig omdat het werd uitgevoerd door één student-onderzoeker en met beperkte middelen. Daarbij bevat het gedateerde studies met meestal kleine en doelgerichte steekproeven van familieleden voor wie het mogelijk was om toestemming voor deelname aan het onderzoek te geven. De geïncludeerde studies vonden plaats op meerdere locaties, met elk hun eigen gezondheidszorgsysteem wat ook de generalisatie van bevindingen bemoeilijkt. Ook de vertalingen creëren fouten en variaties in de interpretatie. De kwaliteit van de onderzoeken was variabel. Maar ongeacht het gewicht die zo aan de verkregen data werd toegekend, werd de kwaliteit van de studies slechts door één reviewer beoordeeld. Dit geldt ook voor de zoektocht naar relevante literatuur en de selectie van publicaties. Dit alles beïnvloedt de methodologische striktheid en geldigheid van de literatuurstudie.
Onderzoeksmethodologie
Ook de resultaten van het masterproefonderzoek moeten genuanceerd worden door enkele beperkingen in de onderzoeksmethodiek.
Het exploratieve onderzoeksdesign en de kleine steekproef begrenzen de generaliseerbaarheid van de resultaten.
Omwille van ethische overwegingen werden de participanten gerekruteerd via de verpleegkundigen van de afdelingen. Zij fungeerden als gatekeepers en spraken de familieleden als eersten aan. De verpleegkundigen selecteerden dus in eerste instantie wie er werd geïncludeerd.
De inclusiecriteria waaraan de participanten moesten voldoen werden met de promotor en copromotor besproken en zorgvuldig aan de verpleegkundigen toegelicht. Voor een evenwicht in homogeniteit en heterogeniteit werd gestreefd naar diversiteit in leeftijd, job, relatie tot de patiënt… (Holloway & Wheeler 2002)
38
De beperkte generaliseerbaarheid en de beïnvloeding van de verpleegkundigen werden deels gereduceerd door de inclusiecriteria. Toch was het niet steeds duidelijk waarom zij er wel of niet voor kozen om bepaalde personen aan te spreken.
Alle bereidwillige participanten waren personen die graag iets wilden vertellen. Ook dit beïnvloedt de resultaten. Interviews met minder enthousiaste personen zouden tot andere resultaten kunnen leiden.
De interviews werden afgenomen op een locatie die de participanten verkozen. Enkele participanten prefereerden dat het gesprek plaatsvond in het ziekenhuis, wanneer zij de patiënt bezochten of met de patiënt op controle kwamen. Er werd in deze gevallen wel steeds gezorgd dat de onderzoeker het interview met de participant onder vier ogen kon afnemen. Desalniettemin is het mogelijk dat sfeer- of omgevingselementen het verhaal van de participant beïnvloedden.
Hoewel het familielid van de participant tijdens het onderzoek in het ziekenhuis moest verblijven, waren de data retrospectief. Participanten keken tijdens het interview immers terug op bepaalde momenten en de daaraan verbonden herinneringen. Dat verschilt misschien van wat direct na de feiten zou worden verteld en kan vertekend zijn. De beleving en de betekenis die aan de ervaring werd gegeven, kan geëvolueerd zijn. Sommige aspecten bleven wellicht beter bij, andere vervaagden misschien.
De interviews werden afgenomen door een student-onderzoeker. De bevraging was nogal suggestief en vooral feiten werden bevraagd. De interviews en analyses werden wel uitvoerig besproken met de promotor en copromotor. Via deze onderzoekerstriangulatie, een audit trail en continue reflexiviteit werd de subjectiviteit beperkt, de interpretatie verruimd en de validiteit ervan verhoogd.
Tot slot was het bereiken van theoretische datasaturatie door tijdsrestricties en de beperkte steekproefgrootte onmogelijk en vonden naast de literatuurstudie ook de interviews enkele jaren geleden plaats.
39
Ondanks de beperkingen is er een hoge consistentie in de dataverzameling. De resultaten uit de semigestructureerde interviews zijn congruent met de eerder gepubliceerde literatuur.
4.3 Aanbevelingen voor onderwijs-praktijk-onderzoek
Binnen de opleiding Verpleegkunde wordt op vandaag steeds meer aandacht geschonken aan mantelzorg. Door de maatschappelijke vergrijzing en verkorte opnameduur van patiënten wordt de zorg sneller en meer overgedragen aan familie. Deze fungeert vaak als spreekbuis voor de patiënt(e) en vormt zo een voorname bron van informatie voor adequate zorg op maat. De fundamenten van de zorgrelatie worden gecreëerd gedurende de eerste contacten met de patiënt(e) en diens familie. Vanaf dat ogenblik dient een vertrouwelijke patiënt-zorgverlener-familie-relatie te worden opgebouwd. Als dit fout loopt, beïnvloedt dit het zorgproces. Een respectvolle omgang met de familie is onontbeerlijk, maar blijkt nog geen evidentie. De beleving van en aandacht voor familie moet aan belang winnen binnen deze en voortgezette opleidingen.
Dit geldt eveneens voor de permanente vormingen van verpleegkundigen in het werkveld. Workshops en simulatie-training voor het inoefenen en bijsturen van communicatieve vaardigheden zoals het gepast polsen naar de wensen van de familie kunnen een meerwaarde betekenen. Dit vereist het engagement en de steun van leidinggevenden en management.
Verder onderzoek naar het perspectief van familieleden is noodzakelijk voor een grotere generaliseerbaarheid van deze studie. Waarom vinden zij ongepast gedrag ten opzichte van de patiënt(e) grensoverschrijdend en niet zozeer ten opzichte van zichzelf? Een heldere theoretisch wetenschappelijke onderbouw vormt op zijn beurt dan weer de basis voor de eerder vermelde trainingen in communicatieve vaardigheden.