DIE BEDÜRFNISSE UND ERWARTUNGEN VON
GESUNDHEITSDIENSTLEISTERN IN BEZUG AUF
EINE APPLIKATION ZUR UNTERSTÜTZUNG DER
KOMMUNIKATION MIT ANDERSSPRACHIGEN
PATIENTEN
FELDFORSCHUNG IN ‚DE PIRAMIDE‘ IN MENEN
Aantal woorden: 21 301
Jasmijn Declercq
Studentennummer: 01607270
Promotor: Prof. Dr. Ellen Van Praet
Proefschrift voorgedragen tot het behalen van de graad van Master in de Meertalige
Communicatie
VERKLARING IN VERBAND MET AUTEURSRECHT
De auteur en de promotor(en) geven de toelating deze studie als geheel voor consultatie
beschikbaar te stellen voor persoonlijk gebruik. Elk ander gebruik valt onder de beperkingen
van het auteursrecht, in het bijzonder met betrekking tot de verplichting de bron uitdrukkelijk
te vermelden bij het aanhalen van gegevens uit deze studie.
Het auteursrecht betreffende de gegevens vermeld in deze studie berust bij de promotor(en).
Het auteursrecht beperkt zich tot de wijze waarop de auteur de problematiek van het
onderwerp heeft benaderd en neergeschreven. De auteur respecteert daarbij het
oorspronkelijke auteursrecht van de individueel geciteerde studies en eventueel bijhorende
documentatie, zoals tabellen en figuren.
PREAMBULE
Door de COVID-19-crisis is de methode van deze masterproef licht gewijzigd.
Oorspronkelijk was het de bedoeling om het veldwerk op te splitsen in de volgende drie
componenten:
- interviews met de zorgverleners
- een focusgroep met de zorgverleners
- observaties van consultaties met anderstalige patiënten
De observaties waren na 13 maart 2020 voorzien en konden wegens de maatregelen tegen het
COVID-19-virus niet doorgaan.
Deze masterproef werd afgewerkt met het materiaal dat reeds voorhanden was, namelijk met
het materiaal uit de interviews en de focusgroep. Dat materiaal volstond en er was geen
heroriëntering van de masterproef nodig.
Deze preambule werd in overleg tussen de student en de promotor opgesteld en door beide
goedgekeurd.
DANKESWORT
Für die Realisierung dieser Masterarbeit möchte ich mich gern bei meiner Betreuerin Prof.
Dr. Ellen Van Praet bedanken. Dank ihrer Richtlinien, Ratschläge und Rückmeldungen
konnte ich diese Masterarbeit absolvieren. Ich möchte mich auch gern bei meiner
Sprachberaterin Dr. Jelena Vranjes, die mir bei dem sprachlicher Ansatz dieser Arbeit
geholfen hat, bedanken.
Auch bei den neun Gesundheitsdienstleistern aus dem kommunalen Gesundheitszentrum De
Piramide in Menen, die zu dieser Studie beigetragen haben, möchte ich mich auch sehr
bedanken. Es war für sie nicht immer einfach, so viel Zeit freizumachen, aber trotzdem
machten sie das und zwar mit Begeisterung.
Zuletzt möchte ich meinem Freund und meiner Mutter für ihre Unterstützung während dieser
Arbeit danken.
ABSTRACT
Im Rahmen der Projekte Het Klikt (KBS) und MATCHeN (VLAIO) wird versucht, eine
Applikation zur Unterstützung der Kommunikation zwischen Gesundheitsdienstleistern und
anderssprachigen Patienten zu entwickeln. So könnten die Gesundheitskompetenzen
anderssprachiger Patienten erweitert und soziale Ungleichheit in Bezug auf Gesundheit und
Pflege ausgeglichen werden. Das Ziel der vorliegenden Arbeit besteht darin, die Bedürfnisse
und Erwartungen bei Gesundheitsdienstleistern in Bezug auf eine Applikation zur
Unterstützung der Kommunikation zwischen Gesundheitsdienstleistern und anderssprachigen
Patienten im Allgemeinen bzw. zur Unterstützung der Kommunikation über die
Medikamenteneinnahme bei jungen Kindern mit anderssprachigen Eltern herauszufinden.
Dazu wird Feldforschung betrieben: neun Gesundheitsdienstleister eines kommunalen
Gesundheitszentrums
in
Menen
werden
interviewt
und
mit
fünf
dieser
Gesundheitsdienstleister wird eine Fokusgruppe organisiert. Aus der Datenanalyse ergibt
sich, dass sich die Gesundheitsdienstleister bisher nicht viel auf mehrsprachige Hilfsmittel
berufen, weil sie sich aus Zeitmangel nicht in die vorhandenen Tools vertiefen können. Kurze
Trainings oder Vorstellungen von den Vertretern einer Applikation vor Ort würden ihnen
dazu nutzen. Sie erwarten weiterhin eine sehr effiziente Funktionsweise, attraktives Design
und Aufmachung und eine klare Sprache. Die Applikation sollte auch Prävention und
Nachberatung und die Zielgruppen Hausärzte und Pflegekräfte unterscheiden. Zuletzt
erwarten die Gesundheitsdienstleister, dass sie im Hinblick auf mehr Interaktion ihren
Patienten Gesundheitsinformationen mitgeben könnten. In Bezug auf das Thema der
Medikamenteneinnahme bei jungen Kindern sollte die Applikation allgemeine Informationen
zu häufigen Kinderkrankheiten (Husten, Ekzem, Atemwegsinfektionen, Fieber, Diarrhö,
psychosomatische Beschwerden, Diabetes, Schlaf-und Essprobleme und Wundpflege) und
deren Therapie enthalten. Weiterhin sollte das Ziel der Medikation erörtert werden, da
Patienten im Falle einer guten Erläuterung therapietreuer und beteiligter sind. Auch
Informationen zu der Art des Medikamentes, der Dosierung, den Momenten der Einnahme,
der Dauer, der Art und Weise der Einnahme, dem Nutzen und den Risiken sollten besprochen
werden. Zuletzt hoffen die Gesundheitsdienstleister, dass die Applikation für Kinder attraktiv
sein wird.
INHALTSVERZEICHNIS
Tabellenverzeichnis 1
1 Einleitung 2
2 Literaturüberblick 6
2.1 Begriffserklärung: Gesundheitskompetenzen 6
2.2 Überblick früherer Studien über digitale Tools 6
2.2.1 Studie von Kerremans, De Ryck, De Tobel, Janssens, Rillof und Scheppers (2018) 7 2.2.2 Studie von Kerremans, Gutiérrez, Stengers, Cox, und Rillof (2019) 9 2.2.3 Studie von Van Praet, De Wilde und Van Vaerenbergh (2019) 10 2.2.4 Masterarbeit von De Sutter, Van De Walle und Benzing (2019) 12 2.2.5 Studie von Van Praet, De Wilde und Karanfil (2020) 14
2.2.6 Bericht Fokusgruppe von MATCHeN (2020) 15
3 Daten und Methodologie 18
3.1 Motivation Feldforschung 18
3.2 Datenerfassung 18
3.2.1 Das kommunale Gesundheitszentrum De Piramide 19
3.2.2 Interviews 20
3.2.3 Fokusgruppe 21
3.3 Methodologie 22
3.3.1 Verarbeitung der Interviewdaten 22
3.3.2 Verarbeitung der Fokusgruppedaten 23
4 Analyse 24 4.1 Herangehensweise 24 4.2 Angewandte Hilfsmittel 26 4.2.1 Professionelle Dolmetscher 27 4.2.2 Informelle Dolmetscher 32 4.2.3 Google Übersetzer 34 4.2.4 Google Bilder 36
4.2.5 Übersetzte Webseiten und Applikationen 38
4.2.6 Angewandte Tools für Medikamenteneinnahme 45
4.2.7 Keine digitalen Tools 49
4.2.8 Informationsquelle über die Hilfsmittel 53
4.3 Bedürfnisse nach Unterstützung 58
4.3.1 Bedürfnis nach mehr Unterstützung im Allgemeinen 59
4.3.3 Analphabetismus 77
4.3.4 Häufigste Kinderkrankheiten 80
4.3.5 Interkulturelle Verschiedenheiten 82
4.3.6 Ausbildung und Training 85
4.4 Erwartungen hinsichtlich einer neuen Applikation 90
4.4.1 Medikamenteneinnahme 91
4.4.2 Informationen zur Krankheit und Therapie 94
4.4.3 Prävention 96 4.4.4 Nachberatung 97 4.4.5 Interaktivität 99 4.4.6 Visuelle Aspekte 104 4.4.7 Storyboard 108 4.4.8 Nicht zeitaufwendig 109 4.4.9 Klarheit 112 4.4.10 Vorstrukturierte Gespräche 114 4.4.11 Wörterbuch – Übersetzungsmaschine 116 4.4.12 Pflegekräfte 118 4.4.13 Andere Hilfsmittel 120
5 Schlussfolgerung und diskussion 123
5.1 Schlussfolgerung 123
5.1.1 Angewandte Hilfsmittel 123
5.1.2 Bedürfnisse nach mehr Unterstützung 124
5.1.3 Erwartungen hinsichtlich einer neuen Applikation 125 5.1.4 Bedürfnisse und Erwartungen in Bezug auf die Medikamenteneinnahme 127
5.2 Diskussion 128
6 Literaturverzeichnis 132
7 Anhänge 134
Anhang 1: Poster Het Klikt-Projekt 134
Anhang 2: Leitfragen Interviews 135
Anhang 3: Leitfragen Fokusgruppe 137
Anhang 4: Transkription der Interviews 140
GZ1 140
GZ2 145
GZ3 151
GZ4 154
GZ6 164
GZ7 172
GZ8 175
GZ9 180
TABELLENVERZEICHNIS
Tabelle 1: Überblick von befragten Gesundheitsdienstleistern………..…20 Tabelle 2: Kodierungsschema……….….25
1 EINLEITUNG
Im Jahr 2016 haben die Universität in Löwen (KU Leuven) und die belgische christliche
Krankenkasse (CM) eine Studie über die Gesundheitskompetenzen in Belgien durchgeführt
(Avalosse, Verniest, Vancorenland, De Cock, Gérard, Cornerotte & Van den Broucke, 2017).
Diese Studie ergab, dass 28% der Belgier nur über beschränkte Gesundheitskompetenzen
verfügen und dass das Niveau der Gesundheitskompetenzen sogar bei 15% der Belgier
unzureichend ist. Obwohl der belgischen Bevölkerung viele Informationen zur Verfügung
stehen, sind sie für viele Menschen schwierig zu verstehen. Weiterhin zeigte die Studie, dass
der Hausarzt die wichtigste Informationsquelle ist
1. Neben älteren und geringqualifizierten
Personen verfügen auch Migranten über geringere Gesundheitskompetenzen (Vandenbroeck
&
Jenné,
2018).
Das
heißt,
dass
diese
Gruppen
es
schwieriger
haben,
Gesundheitsinformationen
zu
finden,
zu
begreifen
und
anzuwenden.
Diese
Gesundheitskompetenzen zu erweitern ist wichtig, um die soziale Ungleichheit in Bezug auf
Gesundheit und Pflege auszugleichen.
Seitens der Gesundheitsdienstleister wird darüber hinaus festgestellt, dass sie mit einer
wachsenden Diversität ethnischer Hintergründe und mit einer damit einhergehenden
Mehrsprachigkeit konfrontiert werden
2. Sie empfänden die Gespräche mit anderssprachigen
Patienten als sehr mühsam und die Hilfsmittel reichten außerdem nicht aus. Hausärzte geben
zum Beispiel an, dass es immer schwieriger wird, einen Dolmetscher, der der gewünschten
Sprache mächtig ist, zu finden (De Sutter, Van De Walle & Caroline Benzing, 2019).
Um die wachsenden mehrsprachigen Konversationen zwischen anderssprachigen Patienten
und Gesundheitsdienstleistern zu erleichtern, sind schon verschiedene technologische Tools
in Bezug auf unterschiedliche Gesundheitsthemen (wie Asthma, Essstörungen oder
HIV-Behandlung und Tests) entwickelt worden (Van Praet, De Wilde & Van Vaerenbergh, 2019).
Trotzdem seien die pragmatischen Studien in Bezug auf die Globalisierung und die
Technisierung in diesem Kontext beschränkt. Die Komplexität würde allerdings in
medizinischen Konsultationen wegen der Sprachenvielfalt und der technologischen
Herausforderungen wachsen (Van Praet et al., 2019).
1Dieser Teil der Einleitung basiert auf den unveröffentlichten Projekttext von MATCHeN für die Flämische
Agentur für Innovation und Unternehmen (VLAIO), auf den unveröffentlichten Projekttext von Het Klikt fur die König-Baudoin-Stiftung (KBS) und auf die Beratschlagung mit der Betreuerin dieser Arbeit und der Ansprechpartnerin der beiden Projekte, Prof. Dr. Ellen Van Praet.
In den letzten Jahren haben sich allerdings einige belgische Forscher mit den Tools, die
Gespräche zwischen Gesundheitsdienstleistern und anderssprachigen Patienten unterstützen,
beschäftigt. Die Arbeit von Kerremans, De Ryck, De Tobel, Janssens, Rillof und Scheppers
(2018) zum Beispiel zeigte, dass sechszehn Gesundheitsdienstleister aus Brüssel nur selten
technologische Tools für ihre mehrsprachigen Gespräche benutzen, obwohl sie anführten zu
glauben, dass derartige Hilfsmittel in Zukunft immer wichtiger sein werden. Aus einer
späteren Studie von Kerremans, Gutiérrez, Stengers, Cox, und Rillof (2019) ging hervor,
dass auch 188 professionelle Dolmetscher und Übersetzer im öffentlichen Dienst aus
verschiedenen Ländern nur wenig die folgenden Hilfsmittel benutzen: computerunterstützte
Übersetzung, maschinelle Übersetzung, Instant Messaging, Videodolmetschen und
Terminologie-Management Systeme. Vandenbroeck und Jenné (2018) zufolge, würde es
große Vorteile bieten, auf eine webbasierte Plattform zu setzen, weil sie gebrauchsfreundlich
ist und einen niedrigen Entwickelungskost und großen Bereich hat. Auf der anderen Seite
brauche eine derartige Plattform ein großes Budget, um mit einem leistungsfähigen Tool
positive Ergebnisse in Gesundheitskompetenzen zu erzielen. Aus der Studie von Van Praet,
De Wilde und Van Vaerenberg (2019) ließ sich weiterhin feststellen, dass
Gesundheitsdienstleister ein Gespräch mit einem digitalen Tool besser als ein Gespräch ohne
digitales Tool beurteilen. Dieselbe Studie zeigte allerdings auch, dass sich die
Gesundheitsdienstleister nicht völlig mit dem genannten digitalen Tool vertraut fühlten. Ein
Gespräch mit dem digitalen Tool dauerte deshalb länger aufgrund des Nicht-Vertrautseins
mit der Applikation seitens der Ärzte. Zusätzliche Trainings seien deshalb ratsam. Die Studie
von Van Praet, De Wilde und Karanfil (2020) bestätigte, dass die Gesundheitsdienstleister
mehr Zeit brauchen, um abstrakte und zeitgebundene Konzepte zu erklären. Auf der anderen
Seite zeigten sich die Gesundheitsdienstleister motivierter, diese Konzepte mit einem
digitalen Tool zu erklären. Die Studie von De Sutter, Van De Walle und Benzing (2019) ging
näher auf ein Hilfsmittel ein, nämlich das Ferndolmetschen. Aus ihrer Analyse wurde
ersichtlich, dass acht Hausärzte aus Genter Gesundheitszentren dem Ferndolmetschen vor
allem negativ gegenüber stehen.
Vor diesem Hintergrund entstand 2019 das Projekt Het Klikt (siehe Poster in der ersten
Anlage), finanziert von dem Fonds Dr. Daniël De Coninck, einem Unterteil der
König-Baudoin-Stiftung (KBS). In diesem Projekt versuchen Forscher der Forschungsgruppe
MULTIPLES (Universität Gent) und der Forschungsgruppe BIAL (Freie Universität Brüssel)
in Zusammenarbeit mit der Abteilung für primäre Gesundheitsfürsorge und Volksgesundheit
der Universität Gent, ein digitales Tool, das Gesundheitsdienstleister während einer
medizinischen Konsultation mit anderssprachigen Eltern einsetzen können, in sechs
verschiedenen Sprachen zu entwickeln. Diese Arbeit schließt sich diesem Projekt an.
Daneben schließt sich diese Arbeit auch dem Projekt MATCHeN, finanziert von der
Flämischen Agentur für Innovation und Unternehmen (VLAIO), an. MATCHeN ist ein
Projekt der Forschungsgruppe MULTIPLES (Universität Gent), der Abteilung für Sprachen
und Abteilung für Pflege der Hochschule Gent und der Forschungsgruppe BIAL (Freie
Universität Brüssel). Dieses Projekt hat zum Ziel, eine gemeinsame Wissensplattform, auf
der Gesundheitsdienstleister Gesundheitsinformationen finden und teilen können, zu
entwickeln und zu evaluieren.
2015 entwickelte die Forschungsgruppe MULTIPLES in Zusammenarbeit mit Kind en Gezin
eine Pilotversion einer Applikation, finanziert von dem Impulsfonds. Diese Applikation
verfolgte das Ziel, den Gesundheitsdienstleistern beizustehen, anderssprachigen Eltern
Gesundheitsinformationen in Bezug auf Töpfchentraining für ihre jungen Kinder zu
übermitteln. Van Praet, De Wilde und Van Vaerenbergh (2019) und Van Praet, De Wilde und
Karanfil (2020) haben diese Pilotversion schon getestet und die Ergebnisse werden im
Literaturverzeichnis dieser Arbeit wiedergegeben. Die Applikation von Het Klikt baut auf
dieser Pilotversion von 2015 weiter auf und dazu wird das Thema Medikamenteneinnahme
bei jungen Kindern mit anderssprachigen Eltern gewählt.
In Vorbereitung auf die Entwicklung dieses neuen Themas wird in dieser Masterarbeit die
Voruntersuchung durchgeführt: Im kommunalen Gesundheitszentrum De Piramide in Menen
wird bei neun Gesundheitsdienstleistern untersucht, was ihnen zufolge die Bedürfnisse und
Erwartungen bezüglich eines digitales Tools zur Unterstützung der Kommunikation mit
anderssprachigen Patienten im Allgemeinen bzw. zur Unterstützung eines Gespräches über
die Medikamenteneinnahme bei jungen Kindern mit anderssprachigen Eltern sind.
Diese Arbeit bedient sich der Methode der Feldforschung, um auf die obenstehende
Untersuchungsfrage zu antworten. Neun Gesundheitsdienstleister (fünf Ärzte und vier
Pflegekräfte) werden zuerst getrennt interviewt. Der zweite Aspekt besteht aus einer
Fokusgruppe mit fünf Gesundheitsdienstleistern, innerhalb welcher die herausstechenden
Themen aus den Interviews näher diskutiert werden. Für diese Arbeit wird eine Hypothese als
nicht relevant geachtet, da es das Ziel dieser Arbeit ist, auf eine offene Weise und ohne
vorherige Annahmen zu ermitteln, was die Ansichten von Gesundheitsdienstleistern sind.
Der erste Teil der vorliegenden Arbeit widmet sich einem Überblick über relevante Studien
in Bezug auf digitale Tools im medizinischen Bereich in Flandern. In Kapitel 3 wird erörtert,
wie die Daten für diese Arbeit gesammelt und analysiert worden sind. In Kapitel 4 werden
Auszüge aus den Interviews und aus der Fokusgruppe in unterschiedlichen Kategorien
dargestellt und analysiert. Kapitel 5 befasst sich mit dem Fazit der Analyse. Eine Diskussion,
die die Empfehlungen und die Einschränkungen dieser Studie und die Vorschläge für
2 LITERATURÜBERBLICK
2.1 Begriffserklärung: Gesundheitskompetenzen
Effiziente Gespräche zwischen Gesundheitsdienstleistern und Patienten trügen zur
Erweiterung
der
Gesundheitskompetenzen
der
Bevölkerung
bei.
Starke
Gesundheitskompetenzen führten wiederum zu einer besseren Volksgesundheit. Da vor allem
ältere Personen, Geringqualifizierte und Personen mit einem Migrationshintergrund über
geringere Gesundheitskompetenzen verfügten, sei es umso wichtiger, auf ihre
Gesundheitskompetenzen einzusetzen. Das würde zu einer Abnahme der sozialen
Ungleichheit in Bezug auf Wohlsein und Pflege führen (Vandenbroeck & Jenné, 2018).
Zunächst soll erläutert werden, was genau mit Gesundheitskompetenzen gemeint wird.
Sørensen et al. (2012) haben eine Definition aufgestellt, in der erklärt wird, dass
Gesundheitskompetenzen die Kenntnisse, der Einsatz und die Kompetenzen, um
Gesundheitsinformation zu finden, zu verstehen, zu evaluieren und anzuwenden, sind
(Vandenbroeck & Jenné, 2018).
Zuerst in den Vereinigten Staaten werde zu Gesundheitskompetenzen geforscht. Am Beispiel
von den Vereinigten Staaten machten einige europäische Länder, wie Schottland und
Deutschland, Gesundheitskompetenzen zu einer politischen Priorität. In Belgien allerdings
widmeten die Behörden den Gesundheitskompetenzen der Bevölkerung weniger
Aufmerksamkeit. Seit 2014 erbringen jedoch verschiedene Studien den Beweis dafür, dass
dieses Thema in der belgischen Politik allmählich mehr in den Vordergrund tritt
(Vandenbroeck & Jenné, 2018). Ein Beispiel ist die Studie der Universität in Löwen und der
belgischen christlichen Krankenkasse (2017), deren Ergebnisse schon in der Einleitung
erwähnt worden sind.
2.2 Überblick früherer Studien über digitale Tools
Im Folgenden werden sechs Studien in Bezug auf die Empfindungen von
Gesundheitsdienstleistern und Patienten mit digitalen Tools während mehrsprachiger
medizinischer Konsultationen besprochen. Diese Studien zeigen, inwiefern diese Tools
benutzt und geschätzt werden und welche Vor- und Nachteile dieser Tools schon in der
Literatur angeschnitten sind. Manche Ergebnisse werden in den Fragen für die Interviews und
für die Fokusgruppe berücksichtigt oder werden an die Befunde der Analyse geknüpft.
2.2.1 Studie von Kerremans, De Ryck, De Tobel, Janssens, Rillof und Scheppers (2018)
Die Arbeit von Kerremans, De Ryck, De Tobel, Janssens, Rillof und Scheppers (2018)
untersuchte welche Hilfsmittel, um linguistische Probleme mit Patienten zu lösen,
Gesundheitsdienstleister in Brüssel bevorzugen. Dabei lag der Fokus auf technologische
Hilfsmittel. Sechszehn Gesundheitsdienstleister aus zwei verschiedenen öffentlichen
Diensten, nämlich aus den öffentlichen Diensten für Asylbewerber und aus dem mentalen
Gesundheitswesen, sind dazu befragt worden.
Die Gesundheitsdienstleister erklärten, dass sie meistens nicht fließend in einer der zwei
offiziellen Sprachen in Brüssel, Französisch und Niederländisch, mit den Patienten
kommunizieren können. Deshalb benutzten sie oft verschiedene Hilfsmittel, um die wegen
der Sprachbarriere langen Gespräche einzuschränken. Der erste Kontakt mit dem Patienten
sei für die Gesundheitsdienstleister entscheidend, um das geeignete Hilfsmittel zu bestimmen.
Am meisten begegne der Empfangschef der Organisation zuerst dem Patienten und danach
vermittle er, ob ein Hilfsmittel für die nächsten Konsultationen notwendig sei. Zweitens
werde das Hilfsmittel aufgrund des Gesprächssubjektes bestimmt. Aus den Interviews ergab
sich letztens, dass die Gesundheitsdienstleister am liebsten auf einen professionellen
Dolmetscher zurückgreifen. Andere regelmäßig verwendete Strategien seien: eine
Verkehrssprache, sehr einfaches und klares Französisch oder Niederländisch oder die
Sprache des Patienten. Manchmal benutzten sie Handbewegungen oder bezögen sie
Personen, die den Patienten kennen, ein. Technologische Tools, interkulturelle Mediatoren
oder schriftliche Dokumentationen würden weniger benutzt und visuelle Hilfsmittel,
Terminologielisten und Videos würden von den Gesundheitsdienstleistern nie verwendet.
Weiter werden in der Studie von Kerremans, De Ryck, De Tobel, Janssens, Rillof und
Scheppers (2018) die Gründe für die Wahl bestimmter Hilfsmittel erklärt. Die
Gesundheitsdienstleister seien der Meinung, dass die Sprache des anderssprachigen Patienten
zu sprechen, oder wenigstens eine Verkehrssprache, und Handbewegungen zu machen, dafür
sorge, dass der Patient sich am besten ausdrücken könne und sich am wohlsten fühlte. Andere
bevorzugten ein einfaches und klares Französisch oder Niederländisch, weil sie die
Sprachpolitik der Organisation achten möchten, obwohl sich diese Wahl oft nicht für ein
fließendes Gespräch eigne.
Weiterhin würden professionelle Dolmetscher den informellen Dolmetschern vorgezogen,
vor allem von den Gesundheitsdienstleistern im mentalen Gesundheitswesen. Sie möchten
nämlich verhindern, dass die informellen Dolmetscher den Patienten kennten, wenn
persönliche und vertrauliche Informationen vermittelt werden müssten, und dass diese
Dolmetscher aus Mangel an Sprachkenntnissen die Botschaft falsch übersetzten. Im
öffentlichen Dienst für Asylbewerber dagegen würden regelmäßiger informelle Dolmetscher
für
praktische
und
nicht-vertrauliche
Kommunikation
eingesetzt.
Den
Gesundheitsdienstleistern zufolge beziehen sich die Nachtteile der professionellen
Dolmetscher auf den inhaltlichen und auf den organisatorischen Aspekt: sie seien zum
Beispiel mangels thematischer Kenntnisse nicht imstande, die Botschaft richtig zu
übersetzen, oder es werde einfach kein Dolmetscher, der die Sprache oder Dialekte des
Asylbewerbers oder Patienten beherrscht, gefunden. Die Gesundheitsdienstleister schlügen
ferner vor, dass professionelle Dolmetscher eine psychologische Ausbildung bekämen, weil
sie oft mit emotional schweren Gesprächen konfrontiert würden.
Die Gesundheitsdienstleister gäben in den Interviews an, dass sie nur selten technologische
Tools während mehrsprachiger Konversationen benutzten. Trotzdem erwarteten sie, dass
mehrsprachige und technologische Hilfsmittel in Zukunft eine wichtigere Rolle spielen
würden. Zum Beispiel Tools für Feedback für professionelle Dolmetscher könnten diesen
erlauben, ein Problem das nächste Mal zu verhindern. Eines dieser Probleme sei zum
Beispiel, einen professionellen Dolmetscher mit der benötigten Sprache physisch in der
Konversation zu bringen. Eine technologische Lösung dafür ist das sogenannte ‚Remote
Interpreting‘ (Ferndolmetschen) (Kerremans, De Ryck, De Tobel, Janssens, Rillof &
Scheppers, 2018, S.766). Das heiße, dass die Dolmetscher über Telefon oder über Video im
Gespräch anwesend sind. Obwohl die befragten Gesundheitsdienstleister angaben, diese
Technologien gern in Zukunft zu verwenden, zeigte die Studie von De Sutter, Van De Walle
und Benzing (2019), dass Hausärzte mit diesen Hilfsmitteln doch oft auf Probleme stoßen
und dass diese neuen Technologien für eine optimale Anwendung noch weitere Anpassungen
brauchen. Einige der Nachteile des Ferndolmetschens werden in der Studie von Kerremans et
al. (2018) genannt, aber sie werden im Kapitel 2.2.4 über die Studie von De Sutter et al.
(2019)
ausführlich
besprochen.
Eine
der
Technologien,
die
die
befragten
Gesundheitsdienstleister schon benutzten, sind die (oft mobilen) Tools mit prognostizierten
Fragen und Antworten, wie UniversalDoctor Speaker. Zuletzt ergaben die Interviews, dass
die Gesundheitsdienstleister standardisierter Formate für Datenaustausch bedürfen, so dass
sie ihre mehrsprachigen Kenntnisse einfach austauchen könnten.
Die Studie endet mit vier Ratschlägen: um die Verwendung der Hilfsmittel zu optimieren,
sollten erstens die Hilfsmittel nicht getrennt, sondern als eine Vielzahl von Funktionen
betrachtet werden. Zweitens sollten alle Hilfsmittel über eine einzige Anlaufstelle
dargestellt
werden. Dienstleistungsorganisationen sollten drittens eine klare Politik, wie ihre
Gesundheitsdienstleister in mehrsprachigen Situationen die Hilfsmittel benutzen sollten,
ausarbeiten. Zum Schluss sollten alle Gesundheitsdienstleister ausgebildet werden, so dass sie
lernen, welche Hilfsmittel sich für welche Situation eignen und wie sie sie am effizientesten
verwenden können.
2.2.2 Studie von Kerremans, Gutiérrez, Stengers, Cox, und Rillof (2019)
Nach der Arbeit von Kerremans De Ryck, De Tobel, Janssens, Rillof und Scheppers im Jahr
2018 wurde eine neue Studie durchgeführt, in der Kerremans, Gutiérrez, Stengers, Cox und
Rillof (2019) 188 professionelle Dolmetscher und Übersetzer im öffentlichen Dienst aus
verschiedenen Ländern über eine Umfrage befragt haben. Im Fokus der Studie stand der
Zusammenhang zwischen der vorherigen Ausbildung der Befragten und der Häufigkeit der
Anwendung der folgenden Technologien: computerunterstützte Übersetzung, maschinelle
Übersetzung, Instant Messaging, Videodolmetschen und Terminologie-Management
Systeme.
Die Befunde haben gezeigt, dass die Dolmetscher und Übersetzer die fünf oben stehenden
Technologien im Allgemeinen nur wenig benutzen. Ungefähr die Hälfte der Befragten kenne
sogar diese Tools nicht. Weiterhin sei kein Verhältnis zwischen der Benutzung dieser
Technologien und dem Alter (ausgenommen des schwachen Verhältnisses im Fall der
maschinellen Übersetzung) gefunden. Die niedrige Anwendung der technologischen Tools
könnte an der Ausbildung, in der von diesen Technologien nie die Rede wäre, liegen.
In offenen Fragen konnten die Befragten erklären, warum sie bestimmte Technologien nicht
benutzen. Die computerunterstützte Übersetzung werde nicht viel verwendet, weil die
Befragten oft angaben, nur Dolmetscherarbeit zu machen oder nur gelegentlich zu
übersetzen. Dasselbe gilt für die Terminologie-Management Systeme, die sich nicht für die
Dolmetscher eignen. Instant Messaging, maschinelle Übersetzung und das Videodolmetschen
würden schon ein wenig mehr in professionellen Situationen benutzt, obwohl nicht die Hälfte
der Befragten angab, sie gelegentlich oder regelmäßig zu benutzen. Instant Messaging werde
aus Sicherheits- und Vertraulichkeitsinteressen nicht oft verwendet und die maschinelle
Übersetzung werde wegen mangelhafter Zuverlässigkeit und der Schwierigkeit, sie in
mündlichen Situationen einzusetzen, oft ausgelassen. Zuletzt werde das Videodolmetschen
meistens nicht berücksichtigt, weil einfach viele der Befragten nur Übersetzer seien oder nur
vor Ort oder Face-to-Face dolmetschten. Andere gaben an, dass sie sich mit der technischen
Seite des Videodolmetschens nicht auskennen oder dass sie diese Technologie in
professionellen Situationen nicht praktisch finden.
Um das Verhältnis zwischen der vorherigen Ausbildung der professionellen Dolmetscher und
Übersetzer und der Häufigkeit der Anwendung der Technologien zu bestimmen, wurden sie
gefragt, ob sie während der Ausbildung gelernt hatten, eine der Technologien zu benutzen.
Nur 10% bis 18% der Befragten hätten in der Ausbildung über eine oder mehrere
Technologien gelernt. Alle technologischen Tools würden von den Befragten, die schon ein
Training über technologische Tools bekommen haben, mehr benutzt. Allerdings sei nur das
Verhältnis zwischen der computerunterstützten Übersetzung und einem vorherigen Training
statistisch signifikant. Es wurde auch untersucht, ob eine bestimmte Trainingsform zu einer
höheren Anwendung der Technologien führen würde, aber es wurde kein signifikantes
Verhältnis zwischen einer bestimmten Trainingsform und einer höheren Anwendung
gefunden (ausgenommen für die computerunterstützte Übersetzung und für die
Terminologie-Management Systeme, bei denen Selbsttraining zu einer signifikant höheren
Anwendung führe). Die Ergebnisse in Bezug auf die maschinelle Übersetzung wiesen auf
zwei Faktoren, die die Benutzung dieser Technologie positiv beeinflussten, hin, nämlich das
Alter (je jünger, desto mehr die Technologie benutzt werde) und vorheriges Training.
Abschließend ergaben die Befunde, dass die europäischen Dolmetscher und Übersetzer
signifikant mehr die computerunterstützte Übersetzung und die Terminologie-Management
Systeme als ihre australischen Kollegen benutzen.
2.2.3 Studie von Van Praet, De Wilde und Van Vaerenbergh (2019)
Die Arbeit von Van Praet, De Wilde und Van Vaerenbergh (2019) untersuchte Face-to-Face
medizinische Konsultationen, die Gesundheitsdienstleister heutzutage
mit
neuen
Technologien herausfordern. Konsultationen zwischen simulierten anderssprachigen Müttern
und Gesundheitsdienstleistern von Kind en Gezin mit technologischem Tool und ohne
technologisches Tool wurden miteinander qualitativ und quantitativ verglichen. Das
Experiment stützte auf die These, dass technologische Tools die Übermittlung von
Informationen erleichtern würden. Die Forscher setzten sich mit den folgenden
Forschungsfragen auseinander: Beeinflusst die technologische Unterstützung die
Zufriedenheit der Patienten oder der Gesundheitsdienstleister, den Augenkontakt oder die
Abfolge von Gesprächssequenzen und fördert die technologische Unterstützung das
kommunikative Verständnis?
Im Experiment simulierten elf spanischsprachige Austauschstudentinnen anderssprachige,
junge Mütter in einem Gespräch mit digitalem Tool und neun spanischsprachige
Austauschstudentinnen simulierten anderssprachige, junge Mütter in einem Gespräch ohne
digitales Tool. Im Experiment erfüllten zwei Gesundheitsdienstleister von Kind en Gezin, die
Niederländisch sprechen und beide mehr als fünfzehn Jahre Erfahrung haben, die Rolle der
Gesundheitsdienstleister. Kind en Gezin ist eine flämische Organisation, die sich mit
präventiver Familienförderung, Kinderbetreuung und Adoption auseinandersetzt. Elf
Konsultationen wurden von einer Pilotversion einer multimodalen und mehrsprachigen
Applikation über Töpfchentraining unterstützt. Diese Pilotversion wurde 2015 entwickelt und
wurde in der Einleitung schon erwähnt.
Für den quantitativen Teil der Untersuchung wurde nach dem Experiment allen Teilnehmern
eine Zufriedenheitsumfrage vorgelegt. Für den qualitativen Teil der Untersuchung sind die
Gespräche alle transkribiert und analysiert worden. Feldnotizen und Interviews mit den
Gesundheitsdienstleistern unterstützten die Zufriedenheitsumfragen und die Transkriptionen
der Konsultationen.
Aus den Ergebnissen der Zufriedenheitsumfragen ließ sich erkennen, dass die simulierten
Patienten im Allgemeinen den Gesprächen sehr positiv gegenüberstanden, ungeachtet der
Anwesenheit der Applikation. Die Gesundheitsdienstleister beurteilten die Gespräche mit der
Applikation signifikant besser. Dass die Patienten ein Gespräch mit technologischem Tool
nicht besser schätzten, könnte daran liegen, dass ihnen willkürlich eine Konversation mit oder
ohne Applikation zugewiesen sei und dass sie dadurch weniger vergleichen könnten. Trotz
der positiven Beurteilung der Applikation von den Gesundheitsdienstleistern ging aus einigen
retrospektiven Interviews hervor, dass sie sich nicht völlig mit der Applikation vertraut
fühlten und dass deshalb zusätzliche Trainings zu empfehlen seien.
Die Analyse der simulierten Gespräche zeigte, dass die Applikation keinen Einfluss auf die
Abfolge von Gesprächssequenzen ausübte: die allgemeine Struktur des Gespräches sei in
beiden Fällen ähnlich und es würden nicht mehr Fragen gestellt. Die Benutzung der
Applikation verlängerte dagegen die Gesprächsdauer: obwohl die Gesundheitsdienstleister
während der zusätzlichen Pausen immer etwas zu machen versuchten (lesen, navigieren,
Information nachschlagen), würden diese Pausen als unangenehm empfunden.
Darüber hinaus ging aus der Analyse der simulierten Gespräche hervor, dass die Benutzung
der Applikation signifikant den Augenkontakt mit dem Patienten reduzierte. Das sei bei
einem der Gesundheitsdienstleister meistens, weil sie sich nur auf den Bildschirm
konzentriere,
was
mit
den
unangenehmen
Pausen
einhergehe.
Der
andere
Gesundheitsdienstleister verliere am meisten den Augenkontakt, weil sie während ihrer Rede
viele Handbewegungen mache: Sie zeige zum Beispiel etwas auf dem Bildschirm, sie spreche
und erkläre und sie klicke auf den Schirm. Sie versuche auf viele verschiedene Weisen, dem
Patienten etwas zu erklären. Dieser zweite Grund von Verlust des Augenkontaktes erweise,
dass weniger Augenkontakt nicht unbedingt einen Nachteil darstelle, denn er könne auf eine
intensivere Art und Weise, um etwas verständlich zu machen, hinweisen.
Die letzte Schlussfolgerung aus der Analyse der simulierten Gespräche war, dass die Bilder
auf der Applikation die folgenden Aspekte des kommunikativen Verständnisses förderten:
Interesse wecken, emotionale Beziehungen aufbauen, konkrete Wörter und abstrakte
Konzepte erklären und Schlussfolgerungen ziehen.
2.2.4 Masterarbeit von De Sutter, Van De Walle und Benzing (2019)
In der Masterarbeit von De Sutter, Van De Walle und Benzing (2019) wurden anhand von
Interviews mit acht Hausärzten aus Genter Gesundheitszentren die zwei Typen von
Ferndolmetschen, Video- und Telefondolmetschen, in medizinischen Konsultationen
untersucht. Die Untersuchungsfragen bezogen sich auf die allgemeine Meinung der
Hausärzte gegenüber dem Ferndolmetschen, die Bewertung der Dolmetschleistung, die
Kenntnisse der Hausärzte von der Deontologie der Dolmetscher und die vorausgehenden
Trainings über Ferndolmetschen in der Ausbildung der Ärzte.
Aus der Analyse der Interviews ging hervor, dass die Hausärzte das Ferndolmetschen vor
allem negativ beurteilen, da sie überwiegend Nachteile genannt haben, wie die schlechte
Verfügbarkeit, die schwierige Sprachkombinationen und den Mangel an nonverbalen
Aspekten (De Sutter, Van De Walle & Benzing, 2019, S.80). Die meisten Nachteile bezögen
sich vor allem auf das Telefondolmetschen, weil bei dieser Form die nonverbalen Aspekten
fehlten. Beim Videodolmetschen störten vor allem die technischen Probleme die Ärzte,
während beim Telefondolmetschen sie viel weniger technische Probleme empfänden. Die
Analyse ergab außerdem drei Aspekte, die die Hausärzte als eine Voraussetzung für einen
guten Dolmetscher betrachten: Sprachgefühl, Kulturkenntnisse und Neutralität in schwierigen
Themen.
Die Analyse setzte sich auch mit der Frage nach der Bewertung der Dolmetschleistung
auseinander. Videodolmetscher würden überwiegend nie und Telefondolmetscher würden nie
bewertet. Wenn die Videodolmetscher beurteilt würden, dann sei das im Fall eines
technischen Problems. Die Hausärzte seien der Meinung, dass es sich nicht lohne, die
Dolmetscher zu bewerten. De Sutter, Van De Walle und Benzing (2019) gaben in ihrer Studie
an, dass es einen Zusammenhang zwischen dem ersten und dem zweiten Befund gibt: „Weil
Hausärzte remote interpreting bisher abgeneigt und negativ gegenüber stehen, ist es logisch,
dass sie es nicht immer notwendig finden, dass Ferndolmetscher bewertet werden“ (S.
80-81).
Weiterhin zeigte die Analyse der Interviews, dass die Hausärzte sich gut mit der Deontologie
der Dolmetscher auskennen und versuchen, sie zu respektieren. Da die Dolmetscher jeweils
am Anfang des Gespräches die Deontologie wiederholten, kennten die Ärzte die Regeln gut.
Sie versuchten vor allem die Regel, den Patienten in der ersten Person Singular
anzusprechen, zu achten. Sie stießen aber auf Schwierigkeiten in Bezug auf die Position der
Webcam beim Videodolmetschen: „Nicht in jedem Fall versuchen sie die beiden
Gesprächspartner ins Bild zu bringen während eines Arztbesuchs“ (De Sutter, Van De Walle
& Benzing, 2019, S. 81).
An letzter Stelle wurde festgestellt, dass die Hausärzte in ihren vorausgehenden Studien nie
über Ferndolmetschen gelernt haben. Die Ärzte erwähnten allerdings zwei Gründe, weshalb
es nützlich wäre, Trainings über Ferndolmetschen in die Ausbildung zu integrieren: Auf diese
Weise wüssten die Ärzte erstens, dass das Ferndolmetschen überhaupt bestehe und sie
könnten zweitens im Voraus schon über die deontologischen Regeln erfahren und sie üben.
2.2.5 Studie von Van Praet, De Wilde und Karanfil (2020)
Die Studie von Van Praet, De Wilde und Karanfil (2020) verfolgte die Frage, ob digitale
Tools erstens die Zeit und zweitens die Zahl an Handbewegungen, um anderssprachigen
Müttern abstrakte und zeitgebundene Konzepte zu erklären, reduzieren. Die Daten sind
dieselben als aus demselben Experiment von Van Praet, De Wilde und Van Vaerenbergh
(2019), das im Kapitel 2.2.3 erörtert wurde. In diesem Experiment handelte es sich um zwei
Gesundheitsdienstleister, die mit zwanzig spanischen Austauschstudentinnen, die
anderssprachige Mütter simulierten, ein Gespräch mit oder ohne Unterstützung eines
digitalen Tools führten.
Aus den Ergebnissen wurde ersichtlich, dass, um den simulierten anderssprachigen Müttern
das abstrakte Konzept ‚Geduld‘ zu erklären, die Gesundheitsdienstleister in der Situation mit
digitalem Tool mehr Zeit brauchten als in der Situation ohne digitales Tool. Wenn man das
Verhältnis zwischen der Zeit für die Erklärung zu ‚Geduld‘ mit der Zeit der vollständigen
Konsultation verglich (das ‚Coverage Percentage‘), wurde festgestellt, dass die
Gesundheitsdienstleister in den Gesprächen ohne digitales Tool weniger Zeit für die
Erklärung aufwandten. Das liege vielleicht daran, dass sie das schwierige, abstrakte Konzept
vermeiden möchten. Dagegen sei der Unterschied in Zeit für die Erklärung von Zeitbegriffen
mit digitalem oder ohne digitales Tool viel weniger signifikant (ein Unterschied von 20,2
Sekunden bei Zeitbegriffen gegenüber 32,9 Sekunden bei dem Begriff ‚Geduld‘). Das
‚Coverage Percentage‘ bei Zeitbegriffen ähnle sich in den Situationen mit und ohne Tool.
Zusammenfassend ließ sich feststellen, dass digitale Tools die Zeit, um abstrakte Konzepte zu
erklären, nicht reduzierte. Das liege daran, dass die Gesundheitsdienstleister mehr pausieren,
während sie zum Beispiel etwas läsen, auf dem Tool navigierten oder etwas zeichneten.
Diese
Pausen
würden
als
ungemütlich
empfunden.
Zweitens
kennten
die
Gesundheitsdienstleister die Funktionsweise des Tools noch nicht gut. Die dritte
Schlussfolgerung
beziehe
sich
auf
einen
positiven
Punkt,
nämlich
dass
Gesundheitsdienstleister mit dem digitalen Tool sich mehr bemühten, die abstrakten Begriffe
zu erklären, während man ohne digitales Tool schneller aufgebe.
Auf den zweiten Teil der Untersuchungsfrage über die Handbewegungen wurde wie folgt
geantwortet: Die Gesundheitsdienstleister machten mit digitalem Tool sowohl um ‚Geduld‘
als
auch
um
Zeitbegriffe
zu
erklären
weniger
Handbewegungen.
Da
die
Gesundheitsdienstleister das Konzept mit dem digitalen Tool übersetzen könnten und mit
Symbolen eine Art Erzählung zusammensetzen könnten, brauchten sie nicht mehr zusätzlich
ihre Hände zu benutzen.
Obwohl die Umfrage von Van Praet, De Wilde und Van Vaerenbergh (2019) ergab, dass
sowohl die Gesundheitsdienstleister als auch die anderssprachigen Patienten eine
Konsultation mit digitalem Tool bevorzugten, zeigte diese Studie, dass derartige
Konsultationen auch nicht reibungslos verlaufen: Hinderliche Pausen störten das Gespräch,
die Gesundheitsdienstleister fühlten sich mit dem Tool nicht vertraut und das Tool habe die
Fragen und also den Anteil der Patienten im Gespräch nicht erhöht. Die Ergebnisse von Van
Praet, De Wilde und Karanfil (2020) schließen sich an diese Ambiguität an. Auf der einen
Seite brauchten die Gesundheitsdienstleister mit dem digitalen Tool mehr Zeit, um abstrakte
und zeitgebundene Konzepte zu erklären. Auf der anderen Seite seien die
Gesundheitsdienstleister mit dem digitalen Tool motivierter, um sich um die Erklärung
abstrakter Begriffe zu bemühen, denn ihnen ständen dazu mehr Möglichkeiten zur Verfügung
und deshalb gäben sie weniger schnell auf im Vergleich zu ähnlichen Situationen ohne
digitales Tool.
2.2.6 Bericht Fokusgruppe von MATCHeN (2020)
Im Rahmen derselben Voruntersuchung des Projektes MATCHeN ist eine Fokusgruppe
organisiert worden. In dieser Fokusgruppe wurde bei den Gesundheitsdienstleistern,
untersucht, welche Bedürfnisse und Erwartungen in Bezug auf digitale Tools für Gespräche
mit anderssprachigen Patienten sie haben.
Die Gesundheitsdienstleister gäben zuerst alle an, dass sie mit Superdiversität konfrontiert
würden. Sie träten nämlich mit immer unterschiedlicheren ethnischen Gruppen in Kontakt
und die Mehrsprachigkeit wachse deswegen. Zweitens wurden verschiedene Strategien, die
die Gesundheitsdienstleister bei Mehrsprachigkeit anwenden, unterschieden. Zunächst
benutzten die Gesundheitsdienstleister digitale Tools wie Google Übersetzer, Pharos und
YouTube. Sie stellten allerdings die Zuverlässigkeit der Qualität von Google Übersetzer in
Frage. Neben diesen digitalen Tools verwendeten sie auch andere Hilfsmittel, wie Bilder,
Gebärden, Piktogrammen, Zeichnungen und Videos. Weitere Hilfsmittel seien Dolmetscher
und eine Verkehrssprache. Es falle einem Gesundheitsdienstleister auf, dass manche
anderssprachige
Patienten
trotz
geringer
niederländischer
Sprachkenntnisse
eine
Verkehrssprache in medizinischen Kontexten bevorzugten. Sie hätten nämlich Angst, dass sie
die medizinischen Informationen falsch interpretieren würden. Neben Dolmetschern würden
auch informelle Dolmetscher wie Verwandte eingesetzt. Dolmetscher über Internet und
Telefon würden von den Gesundheitsdienstleistern nicht sehr geschätzt, denn sie hielten die
nonverbale Kommunikation für sehr wichtig.
Die Gesundheitsdienstleister nennten weiterhin verschiedene Herausforderungen für
mehrsprachige Kommunikation. Erstens seien die professionellen Dolmetscher schlecht
verfügbar und es sei nicht immer klar, ob die Dolmetscher die Informationen richtig übersetzt
hätten. Zweitens sollten sich Gesundheitsdienstleister ihrer eigenen kulturellen Orientierung
und deren des Patienten bewusst sein. Drittens fänden die Gesundheitsdienstleister die
Fragmentierung der verschiedenen Hilfsmittel problematisch. Darüber hinaus sind viele
Hilfsmittel für Analphabeten und für digital weniger geübte Gesundheitsdienstleister nicht
geeignet. Letztens fehlten manchmal finanzielle Mittel, um die geeignete Unterstützung zu
bezahlen.
Die Gesundheitsdienstleister teilten in der Fokusgruppe außerdem mit, dass sie Interaktivität
sehr stark schätzten und dass das in mehrsprachigen Gesprächen oft fehle. Sie erkennten zum
Beispiel nicht genau, ob der Patient alles richtig verstanden habe. Neben einem guten
kommunikativen Austausch zwischen Gesundheitsdienstleistern und Patienten sei auch ein
guter Austausch zwischen den verschiedenen Hilfsmitteln praktisch.
Zum Schluss gäben die Gesundheitsdienstleister einige Empfehlungen für ein neues
Hilfsmittel. Das erste Thema sei das Medium: über Papier oder über eine Applikation. Da
seien sich die Gesundheitsdienstleister nicht einig und der Vorzug hange von dem Kontext
ab. Unabhängig von dem Medium sollten die Kulturspezifische Elementen berücksichtigt
werden. Effizienz und Klarheit würden auch betont. In Bezug auf die Geschwindigkeit
wollten einige Gesundheitsdienstleister Zugeständnisse machen: Wenn die Applikation die
Qualität der Kommunikation fördere, dann dürfe die Konversation länger dauern. Ein
Gesundheitsdienstleister,
tätig
im
Krankenhaus,
erkläre
dagegen,
dass
Gesundheitsdienstleister nie eine Applikation benutzen würden, wenn sie das Gespräch
verlängere. Weiterhin sollte die Applikation intuitiv funktionieren und dazu seien eine gute
Suchfunktion und eine klare Struktur wichtig. Trotzdem schienen zusätzliche Trainings über
die Hilfsmittel den Gesundheitsdienstleistern interessant. Letztens konnte man aus dieser
Fokusgruppe schließen, dass Interaktivität für die Gesundheitsdienstleister sehr wichtig sei
und dass dazu Standardsätze ihnen helfen könnten.
3 DATEN UND METHODOLOGIE
3.1 Motivation Feldforschung
In der vorliegenden Arbeit wird versucht, die Bedürfnisse und Erwartungen von
Gesundheitsdienstleistern erstens in Bezug auf eine Applikation, die das Gespräch zwischen
Gesundheitsdienstleistern und anderssprachigen Patienten im Allgemeinen unterstützt, und
zweitens in Bezug auf eine Applikation spezifisch zur Unterstützung eines Gespräches über
die Medikamenteneinnahme bei jungen Kindern mit anderssprachigen Eltern, zu untersuchen.
Um die oben genannte Frage zu beantworten, wird Feldforschung betrieben. Wie Blommaert
und Dong (2010) erklären ist Feldforschung eine induktive Wissenschaft, in der man anhand
von Daten versucht, Theorien abzuleiten. Der US-Amerikanische Anthropolog Clifford
Geertz nuanciert, dass diese Daten darauf abzielen, dichte Beschreibung zu bekommen. Mit
der dichten Beschreibung meint er, dass man in der Feldforschung die Ereignisse, die zu
klaren, objektiven Theorien führen sollten, nicht nur beobachten sollte, aber dass man sie
auch im Kontext des Beobachteten interpretieren sollte. Geertz begreift Kultur als ein „Netz
von Interpretationen“ (Roidner, 2011, S. 114). Er meint damit, dass man in einer Kultur nicht
nach klaren Gesetzen suchen sollte, aber man sollte diese Kultur interpretieren. Mit der
dichten Beschreibung wird beabsichtigt, die Muster, aus denen Schlussfolgerungen, basierend
auf Interpretation, gezogen werden können, zu finden.
3.2 Datenerfassung
Die Daten sind im kommunalen Gesundheitszentrum De Piramide in Menen, einem Partner
des Het Klikt-Projektes, erfasst worden. Die erste Komponente der Feldforschung sind
getrennte Interviews mit neun Gesundheitsdienstleistern, darunter fünf Hausärzte und vier
Pflegekräfte. Danach ist eine Fokusgruppe mit drei Hausärzten und zwei Pflegekräften
organisiert worden. Die Fokusgruppe hat zum Ziel, näher auf manche herausstechende
Themen aus den Interviews einzugehen. Die dritte Komponente der Forschung wären drei
Observationen von Konsultationen zwischen einem Gesundheitsdienstleister und einem
anderssprachigen Patienten. Diese Observationen haben aber wegen der COVID-19-Krise
nicht stattfinden können. Letztens sind einige Feldnotizen genommen geworden. Es handelt
sich um Beobachtungen vor und nach den Interviews und der Fokusgruppe. Sie werden
allerdings nicht getrennt analysiert, aber tragen zur Analyse der Interviews und der
Fokusgruppe bei. Wie Blommaert und Dong (2010) erklären, dienen sie vor allem für das
eigene Verständnis des Feldes und sie erlauben es, Aussprachen verschiedener
Gesundheitsdienstleister zu verschiedenen Momenten miteinander in Verbindung zu setzen.
Die Bedürfnisse und Erwartungen der neun verschiedenen Gesundheitsdienstleister von De
Piramide werden auf alle Gesundheitsdienstleister im flämischen Gesundheitswesen
durchgezogen. Generalisierung in der Feldforschung ist nämlich möglich, da ein einzigartiger
Fall ein Beispiel der Lage vieler ähnlicher Fälle ist (Blommaert & Dong, 2010). Der Fall in
De Piramide ist für die Lage, in der flämische Gesundheitsdienstleister sich befinden,
nachvollziehbar.
3.2.1 Das kommunale Gesundheitszentrum De Piramide
Ende April 2016 wurde das kommunale Gesundheitszentrum De Piramide in Menen
gegründet. Das Ziel dieses Zentrums besteht darin, interdisziplinäre und zugängliche
Primärversorgung zu leisten. Im Zentrum arbeiten acht Hausärzte, zehn Gesundheits- und
Krankenpfleger, drei Pflegehelfer und diese behandeln nur Patienten aus Menen („De
Piramide vzw“, o.D.).Während der Forschung war eine Hausärztin von De Piramide die
Ansprechpartnerin und sie beschrieb ein kommunales Gesundheitszentrum mit den zwei
folgenden Eigenschaften: Interdisziplinarität und einem Pauschalbetrag, den das Zentrum pro
Patient bekommt, wodurch die Patienten kostenlos die Gesundheitsdienstleister konsultieren
können.
Die Gesundheitsdienstleister begegnen sehr oft anderssprachigen Patienten aus Menen. Aus
einer lokalen Studie zur Einbürgerung- und Integration
aus dem Jahr 2018 wurde nämlich
ersichtlich, dass 2017 in Menen insgesamt 92 verschiedene Nationalitäten anwesend sind und
dass im Durchschnitt der Prozentsatz von Personen mit einer ausländischen
Staatsangehörigkeit höher liegt als in der Flämischen Region, nämlich 10,6% gegenüber
8,4% (Agentschap Binnenlands Bestuur, 2018). In Menen lebt zum Schluss ein beträchtlicher
Anteil von Personen mit einer ausländischen Staatsangehörigkeit und man kann annehmen,
dass viele eine andere Muttersprache haben. Deshalb sind die Gesundheitsdienstleister dieses
kommunalen Gesundheitszentrums eine repräsentative Gruppe von Befragten für das Thema
dieser Arbeit.
3.2.2 Interviews
Die Interviews dauern alle zwischen 11 und 30 Minuten und die meisten ungefähr 17
Minuten. Die Befragten variieren in Alter und Erfahrung zum Zweck einer möglichst
gemischten Gruppe von Befragten. Aufgrund Ausbildung, in der heutzutage interkultureller
Kommunikation mehr Aufmerksamkeit gewidmet wird, und aufgrund Alter und Erfahrung
haben die Hausärzte unterschiedliche Ansichten über Kommunikation mit anderssprachigen
Patienten. Zwei Hausärzte (GZ2 und GZ5) sind Ärzte in der Berufsausbildung und machen
ihr Praktikum in De Piramide. Deshalb haben sie weniger Erfahrung als die drei anderen
Hausärzte. Diese drei anderen Hausärzte (GZ1, GZ6 und GZ7) haben alle viel Erfahrung,
nämlich 20, 25 oder 35 Jahre. GZ6 ist weiterhin unsere Ansprechpartnerin in De Piramide
und sie ist neben ihrem Beruf als Hausärztin auch als Professorin an der Universität Gent im
Fachbereich interkulturelle Kommunikation in der Ausbildung für Allgemeinmedizin tätig.
Dadurch kennt sie sich mit diesem Thema gut aus und sie zeigt in ihrem Interview deutlich
mehr Erfahrung mit mehrsprachigen Tools.
Bevor
die
Interviews
anfingen,
haben
die
Gesundheitsdienstleister
alle
eine
Einverständniserklärung, in der sie einstehen, dass die Interviews aufgenommen werden und
wissenschaftlichen Zwecken dienen dürfen, unterschrieben. Ihnen wird mit dieser Erklärung
unter anderem versichert, dass die Daten anonym verarbeiten werden. Deswegen sind alle
Namen in der Transkription und in der Analyse anonymisiert worden.
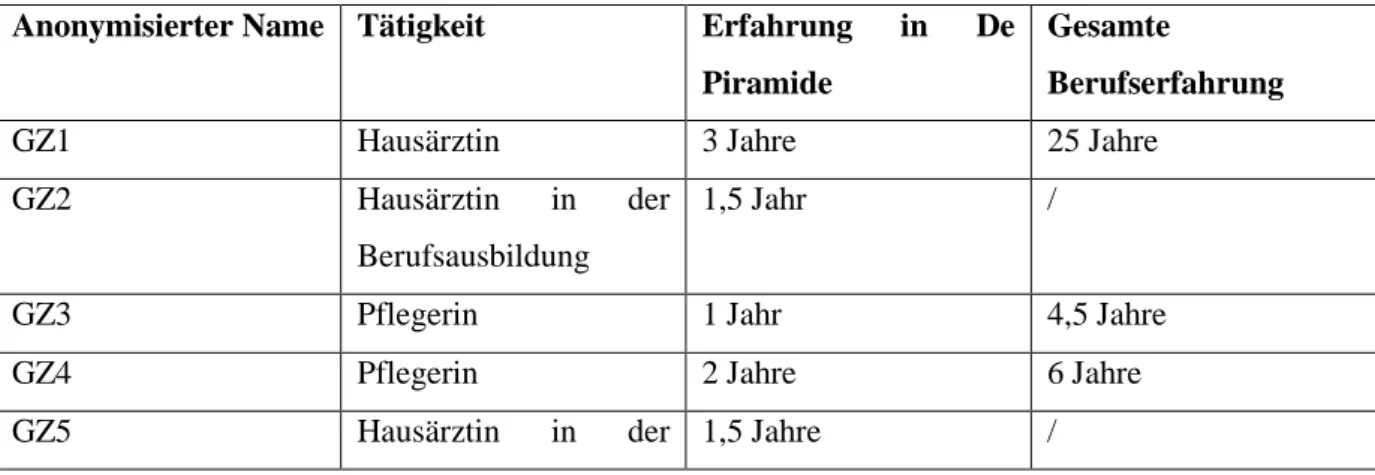
In dieser Tabelle wird ein Überblick über jeweils die Tätigkeit, die Erfahrung in De Piramide
und die gesamte Berufserfahrung der Gesundheitsdienstleister für jeden anonymisierten
Namen wiedergegeben.
Tabelle 1: Überblick von befragten Gesundheitsdienstleistern
Anonymisierter Name Tätigkeit Erfahrung in De
Piramide
Gesamte
Berufserfahrung
GZ1 Hausärztin 3 Jahre 25 Jahre
GZ2 Hausärztin in der
Berufsausbildung
1,5 Jahr /
GZ3 Pflegerin 1 Jahr 4,5 Jahre
GZ4 Pflegerin 2 Jahre 6 Jahre
Berufsausbildung
GZ6 Hausärztin 3 Jahre 20 Jahre
GZ7 Hausarzt 2,5 Jahre 35 Jahre
GZ8 Pflegerin 0,5 Jahre 1 Jahr Pflegerin, 12
Jahre als Pflegehelfer
GZ9 Pflegerin 0,5 Jahre 2,5 Jahre
Die Interviews mit den Gesundheitsdienstleistern sind semistrukturiert und die Fragen, die
das Interview geleitet haben, befinden sich in der zweiten Anlage. Ein Interview in der
Feldforschung ist keine Befragung, sondern eine zweiseitige Konversation, in der der
Befragte in seinem eigenen Kontext offen über dem Feld erzählen soll (Blommaert & Dong
2010). Deshalb war es nicht das Ziel, alle Fragen in jedem Interview zu beantworten. Sie
dienten in den Interviews als einen roten Faden und die Befragten bestimmten selbst die
weiteren Themen des Gespräches. Darüber hinaus gab es manchmal unterschiedliche
Ansichten bei den Gesundheitsdienstleistern aufgrund ihrer Tätigkeit und Erfahrung. Deshalb
wurde jedes Thema bei jedem Gesundheitsdienstleister nicht genauso ausführlich oder
manchmal nicht besprochen. Die Fragenliste diente dazu, diese Bedürfnisse und Erwartungen
qualitativ zu überprüfen. Nach einigen einleitenden Fragen wurden die befragten
Gesundheitsdienstleister nach ihren Bedürfnissen und Erwartungen gefragt, zum Beispiel
anhand von der Frage, was sie selbst in eine Applikation integrieren würden. Dieselben
Fragen wurden auch spezifisch in Bezug auf die Medikamenteneinnahme junger Kinder mit
anderssprachigen Eltern gestellt.
Es ist die Absicht der Analyse der Interviews, die Bedürfnisse und Erwartungen der
Gesundheitsdienstleister in Bezug auf Konversationen mit anderssprachigen Patienten im
Allgemeinen bzw. in Bezug auf eine Konversation über die Medikamenteneinnahme bei
einem jungen Kind mit anderssprachigen Eltern zu untersuchen.
3.2.3 Fokusgruppe
Nach den Interviews wird mit fünf Gesundheitsdienstleistern, mit denen wir auch ein
Interview geführt haben, eine Fokusgruppe organisiert. Am Anfang gab es zwei Pflegekräfte
und zwei Hausärztinnen, aber in der Mitte des Gespräches trat noch eine Hausärztin der
Gruppe bei.
Auch in der Fokusgruppe wird mit einer Fragenliste, die sich in der dritten Anlage befindet,
gearbeitet. Die Fragenliste dient aufs Neue als roden Faden, aber die meisten Fragen sind
tatsächlich beantwortet worden. Die Fragen werden je nach Thema eingeteilt und beziehen
sich auf Themen aus den Interviews.
Das Ziel der Fokusgruppe besteht darin, näher auf auffällige Antworten und Themen der
Interviews einzugehen. Manche Themen in den Interviews kommen nämlich mehrmals vor,
sind herausstechend oder sind zwischen den Gesundheitsdienstleistern widersprüchlich.
Diese Themen werden in der Fokusgruppe weiter besprochen und erklärt. Darüber hinaus
werden auch einige relevante Themen des Berichtes der Fokusgruppe von MATCHeN (2020)
in die Fragen integriert, da diese Fokusgruppe der Fokusgruppe dieser Arbeit ähnelt.
Die Absicht der Analyse der Fokusgruppe besteht darin, tiefer nach den Bedürfnissen und
Erwartungen in Bezug auf eine Applikation für mehrsprachige Kommunikation zu graben.
Die Antworten der Fokusgruppe ergänzen und erläutern die Antworten aus den Interviews.
3.3 Methodologie
3.3.1 Verarbeitung der Interviewdaten
Die neun Interviews werden völlig mithilfe eines online Tools Transcribe.wreally in einem
Worddokument transkribiert. Die Transkriptionen der Interviews befinden sich in der vierten
Anlage. Sechs Interviews sind Videodateien, die mit einer Videokamera aufgenommen sind,
und drei Interviews sind mit einem Audio-Rekorder auf dem Handy aufgenommene
Audiodateien. Die Interviews sind den Transkriptionsregeln von Paul ten Have (2007) gemäß
transkribiert worden. Wie vorgegeben werden alle mündlichen Aussprachen einschließlich
grammatischer und sprachlicher Fehler schriftlich übernommen, aber da es sich in dieser
Arbeit nicht um die phonetischen Aspekte handelt, sind manche dialektische oder
umgangssprachliche Fehler korrigiert worden. So wird zum Beispiel das dialektische ‘under’,
was ‘onze’ (unser) in der niederländischen Sprache bedeutet, korrigiert und so wird zum
Beispiel auch die umgangssprachliche Auslassung des letzten Buchstaben im Wort ‚da‘ statt
‚dat‘ (dass oder das) korrigiert. Vielerlei grammatische Fehler oder Irrtümer werden nicht
korrigiert, weil sie für die Analyse relevant sein könnten.
Mit dem Tool NVivo 12 Pro werden alle Interviews kodiert. Dazu wird ein
Kodierungsschema aufgestellt, in das die Antworten der Befragten qualitativ in Codes
eingeteilt worden. Die Analyse im folgenden Kapitel wird nach diesem Kodierungsschema
strukturiert. Die Codes des Kodierungsschemas bündeln zum Beispiel die Antworten
desselben Themas und zeigen von welchen Themen bei den Gesundheitsdienstleistern oft die
Rede ist, was auf ein wichtiges Thema hinweisen kann. Jedoch sind die Antworten nicht
strikt kumulierbar, da nicht in allen Interviews genau dieselben Themen zur Sprache
kommen. Manche Fragen und Antworten ergeben sich nach der Datenerfassung als irrelevant
und werden deshalb auch nicht in der Analyse integriert.
Die Interviews werden völlig auf Niederländisch geführt. Obwohl diese Arbeit auf Deutsch
geschrieben ist, werden die Interviews in der Anlage und die Auszüge in der Analyse wegen
der Zeitbeschränkung nicht übersetzt.
3.3.2 Verarbeitung der Fokusgruppedaten
Das Gespräch der Fokusgruppe wird mit einem Audiogerät aufgenommen und wird wie die
Interviews mit Transcribe.wreally in einem Worddokument ausgeschrieben. Die
Transkription der Fokusgruppe befindet sich in der fünften Anlage. Für die Transkription
sind auch die Transkriptionsregeln von Paul ten Have (2007) berücksichtigt worden. Da die
dialektischen und umgangssprachlichen Elemente der Sprache für diese Arbeit nicht relevant
sind, werden sie teilweise, wie bei den Interviews, korrigiert.
Mit NVivo 12 Pro werden alle Themen der Fokusgruppe einem Code zugewiesen. Dazu wird
dasselbe Kodierungsschema als bei den Interviews benutzt. Dieses Schema wird also mit den
Antworten der Fokusgruppe ergänzt und, wenn von neuen Themen die Rede ist, werden neue
Codes geschaffen. Im folgenden Kapitel werden die Antworten der Fokusgruppe zusammen
mit den Antworten der Interviews dargestellt.
Wie die Interviews wird auch die Fokusgruppe in der niederländischen Sprache geführt. Die
Transkription wird aber wegen Zeitbeschränkung nicht übersetzt. Die Analyse wird trotzdem
in Übereinstimmung mit dieser Arbeit im Deutschen ausgeschrieben.
4 ANALYSE
4.1 Herangehensweise
In der Analyse wird versucht, auf die folgende Untersuchungsfrage zu antworten: Was sind
die Bedürfnisse und Erwartungen von Gesundheitsdienstleistern in Bezug auf erstens eine
Applikation zur Unterstützung eines Gespräches zwischen Gesundheitsdienstleistern und
anderssprachigen Patienten im Allgemeinen und zweitens in Bezug auf eine Applikation zur
Unterstützung eines Gespräches über Medikamenteneinnahme bei jungen Kindern mit
anderssprachigen Eltern?
Die Analyse wird anhand eines Kodierungsschemas strukturiert. Im Kodierungsschema gibt
es drei übergreifende Codes mit jeweils einem eigenen Thema, das in den Interviews
behandelt worden ist: erstens die Hilfsmittel, die die Gesundheitsdienstleister schon benutzen,
zweitens, ihre Bedürfnisse nach mehr Unterstützung bei der Kommunikation mit
anderssprachigen Patienten und drittens ihre Erwartungen hinsichtlich einer neuen
Applikation zur Unterstützung der Kommunikation mit anderssprachigen Patienten. In der
Analyse werden diese drei Themen getrennt und ausführlich behandelt. Zu jedem Thema
gehören verschiedene Unterthemen.
Da die Untersuchungsfrage zweifach ist und sich der zweite Teil um eine Spezifizierung
handelt, ist das Thema Medikamenteneinnahme im Kodierungsschema jeweils als ein
getrenntes Unterthema behandelt worden. Manchmal ist diese Unterteilung weniger relevant,
weil zum Beispiel manche Erwartungen für eine Applikation sowohl für die Kommunikation
im Allgemeinen als auch für die Kommunikation über Medikamenteneinnahme bei jungen
Kindern gelten. Doch wird so viel wie möglich das Medikamenteneinnahmethema getrennt
besprochen, denn auf diese Weise kann der zweite Teil der Untersuchungsfrage besser
beantwortet werden.
Verschiedene Themen, die während der Interviews besprochen worden sind, bekamen im
Kodierungsschema einen Code. Nicht alle Codes haben sich aber in der Analyse als relevant
erwiesen und deshalb werden manche nicht besprochen. Die Gesundheitsdienstleister werden
zum Beispiel gefragt, mit welchen Sprachen sie am meisten im Kontakt stehen, aber, weil die
Sprachen für die Applikation während dieser Arbeit schon bestimmt worden sind, wird dieses
Thema in der Analyse nicht weiter besprochen. Bei den drei übergreifenden Codes wird
jeweils erklärt, welche Codes nicht behandelt werden und warum. In der folgenden Tabelle
wird das vollständige Kodierungsschema dargestellt.
Tabelle 2: Kodierungsschema Angewandte Hilfsmittel o Professionelle Dolmetscher o Informelle Dolmetscher o Google Übersetzer o Google Bilder
o Übersetzte Webseiten und Applikationen o Angewandte Tools für Medikamenteneinnahme o Keine digitalen Tools
o Informationsquelle für die Hilfsmittel
Bedürfnisse nach mehr Unterstützung
o Bedürfnis nach mehr Unterstützung im Allgemeinen
o Bedürfnis nach mehr Unterstützung für die Medikamenteneinnahme o Analphabetismus
o Häufigste Kinderkrankheiten o Interkulturelle Verschiedenheiten o Ausbildung und Training o Sprachenvielfalt
o Kontakt mit anderssprachigen Patienten o Skepsis Applikation
Erwartungen hinsichtlich einer neuen Applikation o Medikamenteneinnahme
o Informationen zur Krankheit und Therapie o Prävention o Nachberatung o Interaktivität o Visuelle Aspekte o Storyboard o Nicht Zeitaufwendig o Klarheit o Vorstrukturierte Gespräche o Wörterbuch – Übersetzungsmaschine o Pflegekräfte o Andere Hilfsmittel o Niederländisch lernen