BORDERLINE PATHOLOGIE OP
JONGE LEEFTIJD:
LONGITUDINALE ASSOCIATIE
MET KLINISCHE STOORNISSEN
DOORHEEN DE KINDERTIJD EN
ADOLESCENTIE
Aantal woorden: 16.572
Jakob Neutjens
Studentennummer: 01211291
Promotor: Prof. dr. Barbara De Clercq Begeleidster: mevr. Raissa Franssens
Masterproef voorgelegd voor het behalen van de graad master in de Klinische Psychologie
Corona Preambule
Aangezien huidige studie gebruikmaakt van data die reeds voorhanden waren voor de Corona-uitbraak, werd er vastgehouden aan het originele onderzoeksopzet. Deze preambule werd in overleg tussen de student en de promotor opgesteld en door beide goedgekeurd.
Woord vooraf
Deze masterproef vormt het eindpunt van mijn opleiding tot master klinische psychologie aan de Universiteit van Gent. Doorheen dit proces breidde mijn kennis omtrent de borderline persoonlijkheidsstoornis aanzienlijk uit en leerde ik het wetenschappelijk proces beter kennen.
Tijdens het schrijven van mijn masterproef kreeg ik de hulp van verschillende personen die ik bij deze graag zou willen bedanken. Vooreerst wil ik Prof. Dr. Barbara De Clercq bedanken voor haar diensten als promotor van deze masterproef. In het bijzonder wil ik haar bedanken voor de kans die ze mij gaf dit onderzoeksonderwerp uit te werken en voor de energie die ze in mijn werk stak. In eenzelfde noot wil ik mijn begeleidster mevr. Raissa Franssens bedanken voor de kritische feedback, haar gedreven inzet en haar motiverende manier van werken, wat me steeds weer de moed gaf om me verder te verdiepen in de materie van deze masterproef. Vervolgens wil ik mijn ouders bedanken om mij de kans te geven deze opleiding aan te vangen, voor de vele aanmoedigingen en voor hun onvoorwaardelijke steun. Tot slot wil ik graag mijn vriendin Marie bedanken om er steeds voor mij te zijn en mijn steun en toeverlaat te zijn tijdens het ganse proces van deze studie.
Abstract
Borderline persoonlijkheidspathologie is een van de meest bestudeerde problematieken sinds de opkomst van onderzoek naar de ontwikkeling van
persoonlijkheidsproblematieken bij jongeren. Onderzoek heeft reeds aangetoond dat borderline gerelateerde trekken voorspellend zijn voor een borderline persoonlijkheids-stoornis (BPS) in de late adolescentie, de periode waar BPS-symptomen zouden pieken. Bovendien blijkt er een duidelijke overlap tussen het vroegklinische profiel van BPS en symptomen van de traditionele As I-problematieken. Toch werd er tot nog toe weinig aandacht geschonken aan de onderlinge verhouding tussen deze klassieke uitingen van psychopathologie op jonge leeftijd, zoals beschreven met traditionele vragenlijsten, en de maladaptieve trekken die karakteristiek zijn voor BPS. In deze masterproef wensen we dit onderzoeksperspectief te belichten en wordt er in het bijzonder aandacht
geschonken aan de mate waarin verschillende vormen van psychopathologie covariëren met de borderline trekpathologie doorheen de kindertijd.
Het onderzoek baseert zich op data afkomstig uit de Personality and Affect Longitudinal Study (PALS; De Bolle, Beyers, De Clercq, & De Fruyt, 2012; De Clercq, Hofmans, Vergauwe, De Fruyt, & Sharp, 2017), een nog steeds lopende prospectieve longitudinale studie van zowel kinderen en adolescenten uit de algemene populatie (N = 574, 54.4% meisjes, M leeftijd = 10.73, SD = 1.39), als kinderen en adolescenten uit de klinische populatie (N = 146, 52.1% meisjes, M leeftijd = 10.87, SD = 1.84). Aan de hand van moederrapportages gedurende 3 meetmomenten (T1, T3 en T4) werden de Child Behaviour Checklist (CBCL; Verhuylst, Van der Ende, & Koot, 1996), de Dimensional Personality Symptom Item Pool (DIPSI; De Clercq, De Fruyt, Van
Leeuwen, & Mervielde, 2006) en de Personality Inventory for DSM-5 (PID-5; Krueger, Derringer, Markon, Watson, & Skodol, 2012) afgenomen. Uit de resultaten blijkt dat de symptomatologische piek, die volgens de literatuur te situeren is ten tijde van de
adolescentie, reeds eerder plaatsvindt en afneemt in de adolescentie. Daarnaast blijken symptomen van algemene psychopathologie tijdens de kindertijd betekenisvolle voorspellers te zijn voor BPS-trekken tijdens de adolescentie. Bijgevolg doen huidige resultaten suggereren dat er reeds vroeg gestart moet worden met klinische interventies.
Inhoudsopgave
Borderline Pathologie op Jonge Leeftijd: Longitudinale Associatie met Klinische
Stoornissen doorheen de Kindertijd en Adolescentie 1
Borderline Persoonlijkheidsstoornis 3
Categoriale versus dimensionele classificatie van borderline pathologie. 3
Borderline in de Volwassenheid 3
Heterogeniteit van de symptomen. 4
Overlap met As I pathologie. 4
Borderline Persoonlijkheidspathologie op Jonge Leeftijd 5
Vroege symptomen van de BPS-pathologie. 6
Differentiatie met de normatieve turbulentie tijdens de adolescentie. 6
Verloop van de symptomen over de tijd heen. 7
Overlap met syndroomschalen. 9
Huidige Studie 16
Methode 18
Steekproef 19
Opzet en Procedure 19
Steekproef uit de algemene bevolking. 21
Klinische steekproef. 21
Materiaal 21
Child Behaviour Checklist (CBCL). 21
Dimensional Personality Symptom Item Pool (DIPSI). 22
Personality Inventory for DSM-5 (PID-5). 22
Analyses 23 Resultaten 24 Onderzoeksvraag 1 24 Onderzoeksvraag 2 24 Onderzoeksvraag 3 26 Onderzoeksvraag 4 28
Discussie 31
Sterktes, Beperkingen en Toekomstig Onderzoek 31
Implicaties 37
Conclusie 38
Borderline Pathologie op Jonge Leeftijd: Longitudinale Associatie met Klinische Stoornissen doorheen de Kindertijd en Adolescentie
Borderline persoonlijkheidsstoornis (BPS) bij volwassenen wordt als een relatief stabiele persoonlijkheidsstoornis beschouwd (Bleiberg, 2001). Het is een ernstige aandoening waarbij sprake is van duidelijke ontregeling van het affect en de
gedragscontrole, samen met instabiliteit in interpersoonlijke relaties, problemen met het zelfbeeld en de identiteit, wat bij sommigen zelfs kan resulteren in suïcidaliteit. Hoewel de presentatie van de stoornis heterogeen is en van persoon tot persoon verschilt, lijden mensen met BPS vaak onder functionele beperkingen in sociale-, academische- en beroepscontexten (Skodol et al., 2002; Skodol et al., 2005), en tonen zij ernstig verstoord gedrag, zoals vijandigheid naar anderen toe (Fertuck, Makhija, & Stanley, 2007; Newhill, Eack, & Mulvey, 2009). BPS is dus een sterk invaliderende stoornis met een sterftecijfer dat ongeveer 50 keer hoger ligt dan dat van de doorsneebevolking (APA, 2000), met een geschat prevalentiecijfer van 1-2% binnen de algemene
bevolkingspopulatie (Coid, Yang, Tyrer, Roberts, & Ullrich, 2006; Grant et al., 2008; Lenzenweger, Loranger, Korfine, & Neff, 1997; Samuels et al., 2002; Swartz, Blazer, George, & Winfield, 1990; Torgersen, Kringlen, & Cramer, 2001). Op basis van cijfers uit klinische steekproeven kan besloten worden dat BPS één van de meest voorkomende persoonlijkheidsstoornissen is, met gerapporteerde prevalenties tussen 10% en 25% in populaties met een persoonlijkheidsproblematiek (Gratz et al., 2009; Johnson et al., 2003). Dit kan begrepen worden vanuit het feit dat de ernstige symptomatologie ertoe leidt dat individuen met een BPS-problematiek opvallend vaker beroep doen op de geestelijke gezondheidszorg. Ook zijn ze relatief vaker terug te vinden binnen klinische steekproeven in vergelijking met individuen met andere persoonlijkheidsstoornissen. Op zijn beurt zorgt de grote nood aan mentale zorg bij individuen met BPS-symptomen voor een aanzienlijke sociale en economische kost (Feenstra et al., 2012; Kaess,
Brunner, & Chanen, 2014; Leichsenring, Leibing, Kruse, New, & Leweke, 2011; Zanarini, Frankenburg, Khera, & Bleichmar, 2001). Dit alles toont het belang van en de noodzaak aan een vroege identificatie van en interventie bij personen met
belang om vroeg te kunnen interveniëren bij adolescenten met een zich ontwikkelende borderlinepersoonlijkheidsstoornis om zo een verdere evolutie naar een meer
geconsolideerde BPS-pathologie op volwassen leeftijd om te buigen (Kaess et al., 2014).
Ondanks het feit dat de prospectieve evidentie tot voor kort zeer beperkt was, is er vandaag de dag steeds meer consensus dat de persoonlijkheidstrekken die gerelateerd zijn aan BPS relatief stabiel zijn en invloed hebben op later functioneren, dat de stoornis reeds betrouwbaar kan worden gediagnosticeerd tijdens de adolescentie, en dat een diagnose van BPS op deze leeftijd valide is (Álvarez-Tomás, Ruiz, Guikera, & Bados, 2019; Burke, Waldman, & Lahey, 2010).
Daarnaast blijkt ook duidelijk dat het klinisch profiel van BPS reeds vroeg in de ontwikkeling overlap vertoont met een aantal symptomen die traditioneel op As I werden beschouwd (Keuroghlian et al., 2014; Stepp, Burke, Hipwell, & Loeber, 2012). Toch werd er tot nog toe weinig aandacht geschonken aan de onderlinge verhouding tussen deze klassieke uitingen van psychopathologie op jonge leeftijd, zoals beschreven met traditionele vragenlijsten, en de maladaptieve trekken die karakteristiek zijn voor BPS. In deze masterproef wensen we dit onderzoeksperspectief te belichten en wordt er in het bijzonder aandacht geschonken aan de mate waarin verschillende vormen van psychopathologie covariëren met de borderline trekpathologie doorheen de kindertijd.
In wat volgt zal een uiteenzetting worden gegeven van de relevante literatuur omtrent de borderline persoonlijkheidspathologie. Hierbij wordt er vooreerst ingegaan op de borderline persoonlijkheidsstoornis op volwassen leeftijd en meer bepaald wordt er gekekennaar hoe BPS wordt geclassificeerd volgens een categoriaal dan wel
dimensioneel systeem. Daarnaast worden er in dit literatuuroverzicht de symptomen van BPS beschreven, en meer specifiek de heterogeniteit van deze symptomen binnen de BPS-populatie en de overlap met andere As I-pathologieën. Na dit algemene overzicht wordt er specifiek gekeken naar studies van de borderline persoonlijkheidsstoornis op jonge leeftijd en het belang van het identificeren van eventuele vroege symptomen voor een latere BPS-pathologie. Ook wordt er stilgestaan bij het differentiëren van BPS op jonge leeftijd van de meer normatieve turbulentie tijdens de adolescentie en hoe deze normatieve turbulentie eventueel invloed heeft op het symptomatologische verloop over de tijd heen. Tot slot wordt er een overzicht gegeven van de literatuur die schrijft over
de overlap van BPS op jonge leeftijd met andere psychopathologieën. In een laatste deel van deze inleiding worden de verschillende hypotheses en de daarbij horende
onderzoeksvragen opgesteld waarop het onderzoek van deze masterproef zich richt.
Borderline Persoonlijkheidsstoornis
Categoriale versus dimensionele classificatie van borderline pathologie. Niettegenstaande symptomen van persoonlijkheidsstoornissen vaak
dimensioneel worden beoordeeld, worden persoonlijkheidsstoornissen in de klinische praktijk grotendeels geconceptualiseerd volgens een categorisch model. Dit duaal denken over psychische stoornissen stamt voort uit een traditioneel medisch denken dat psychische stoornissen als kwalitatief verschillende aandoeningen beschouwt. Het boegbeeld van dit categorisch denken is de DSM, dat oorspronkelijk ontworpen werd om spraakverwarring tussen clinici te helpen voorkomen. Ook nu nog is de DSM moeilijk weg te denken uit de klinische en wetenschappelijke wereld en is het een van de belangrijkste en meest verspreide handleidingen voor het diagnosticeren van psychische stoornissen in de wereld.
In de DSM-5 wordt de borderline persoonlijkheidsstoornis geclassificeerd binnen de cluster B-persoonlijkheidsstoornissen (APA, 2014). Ook de antisociale, narcistische en theatrale/histrionische persoonlijkheidsstoornis behoren tot deze cluster. Individuen uit deze cluster B worden gekenmerkt door impulsiviteit en vinden het vaak moeilijker dan anderen om met hun emoties om te gaan. De DSM-5 beschrijft BPS als “een pervasief patroon van instabiliteit van de interpersoonlijke relaties, het zelfbeeld en van affecten, en duidelijke impulsiviteit, beginnend op jongvolwassen leeftijd en
aanwezig in uiteenlopende contexten" (APA, 2014, pp. 456-457). Om een BPS-diagnose te kunnen stellen, moeten minstens vijf van de negen criteria aanwezig zijn. Daarbij moeten de symptomen een ernstige beperking of leed veroorzaken.
Ondanks het veelvuldig gebruik van dit categorische systeem om
persoonlijkheidsstoornissen te classificeren zijn er een aantal kritieken te formuleren op deze aanpak, waaronder het comorbiditeitsprobleem, te wijten aan het gebrek aan validiteit (Stern, Caligor, & Clarkin, 2018), grote heterogeniteit binnen de categorieën (Widiger & Trull, 2007) en het gebrek aan comprehensiviteit van de categorieën
tijd heen en is er een lage interbeoordelaarsbetrouwbaarheid, wat tot uiting komt in de geringe overeenkomst tussen scores van verschillende diagnostische testen en
beoordelaars over de tijd heen (Trull & Durrett, 2005). De dimensionele benadering ter beschrijving van persoonlijkheidsstoornissen is ontwikkeld als antwoord op deze kritieken (Trull, Distel, & Carpenter, 2011; Widiger & Trull, 2007). De ondertussen stevige wetenschappelijke evidentie voor de dimensionele aard van psychopathologie beweegt onderzoekers ertoe een fundamentele verschuiving in de conceptualisatie en diagnostisering te overwegen (Hengartner & Lehmann, 2017; Widiger & Trull, 2007). Deze aanpak conceptualiseert persoonlijkheidsstoornissen eerder als kwantitatief dan kwalitatief verschillend van een normale persoonlijkheid. In tegenstelling tot de categorische benadering, waar er duaal wordt gedacht over de aanwezigheid van een bepaalde eigenschap bij een individu, wordt er binnen de dimensionele benadering gebruikgemaakt van een continuüm waarop een individu verschillende niveaus van een kenmerk kan hebben (Trull & Durrett, 2005). Ook kan een dimensionele benadering de psychiatrisch diagnostische handleiding beter integreren met psychologisch onderzoek naar de algemene persoonlijkheidsstructuur (Hengartner & Lehmann, 2017; Widiger & Trull, 2007). Tot slot is er steeds meer consensus dat deze pathologische
persoonlijkheidstrekken van BPS, die volgens het categorische systeem pas vanaf de volwassenheid vastgesteld kunnen worden, zich reeds manifesteren op jonge leeftijd en dat deze niet van voorbijgaande aard zijn (Álvarez-Tomás et al., 2019; Bach, Sellbom, Bo, & Simonsen, 2016).
Borderline in de Volwassenheid
Heterogeniteit van de symptomen.
Volgens de huidige criteria van de DSM zijn er 256 verschillende combinaties mogelijk om aan de DSM-criteria voor een BPS-diagnose te voldoen (Trull et al., 2011). Dit zorgt er uiteraard voor dat mensen met BPS enorm van elkaar kunnen
verschillen qua etiologie en uiting van symptomen, wat een probleem van heterogeniteit vormt (Mak & Lam, 2013). Mede door dit heterogeniteitprobleem en het gegeven dat veel patiënten meer dan één diagnose hebben, wordt het classificeren van BPS, het opstellen van adequate patiëntengroepen in wetenschappelijk onderzoek, het selecteren
van een geschikte behandeling en het ontwikkelen van een goede preventie aanzienlijk bemoeilijkt (Hasler, Hopwood, Jacob, Brandle, & Schulte-Vels, 2014).
Recent onderzoek naar de heterogeniteit van de symptomen vond door middel van variantietechnieken vier subgroepen binnen de BPS-populatie: een
impulsieve/antisociale groep, een laag psychopathische groep, een interpersoonlijk uitbuitende/narcistische groep en een psychopathische/antisociale groep (Newhill, Vaughn, & DeLisi, 2010). Deze heterogene uitingen van de borderline
persoonlijkheidsstoornis maken het interessant om te gaan kijken naar de voorlopers van BPS. Zo zou het kunnen dat deze verschillen in uiting van BPS voorafgegaan worden door verschillen in voorspellers van BPS zoals meer internaliserende, dan wel externaliserende symptomen, of denkproblemen. Om deze heterogene uitingen na te gaan is het interessant te bekijken welke pathologieën overlap vertonen met BPS. Vervolgens kan onderzocht worden of eventueel comorbide syndroomschalen als voorspeller kunnen dienen van de borderline persoonlijkheidsstoornis.
Overlap met As I-pathologie.
Naast dit heterogeniteitsprobleem komen BPS-patiënten vaak in contact met de klinische praktijk voor de behandeling van een of meer symptomen die eerder gekaderd worden binnen een algemene, klinische stoornis (zoals beschreven onder As I in DSM-IV). Vaak maskeren deze meer manifeste symptomen de onderliggende borderline-pathologie, wat het stellen van een juiste diagnose bemoeilijkt (Zanarini et al., 1998).
De meest voorkomende DSM-4 comorbide As I-diagnoses met BPS zijn de majeure depressie (Andrulonis & Vogel, 1984; Coid, 1993) en de middelgerelateerde stoornissen (Hudziak et al., 1996). Verder hebben enkele studies ook aangetoond dat er een significant groter aantal BPS-patiënten de diagnose chronisch depressieve stoornis krijgen (Alnaes & Torgerse, 1988; Zanarini, Gunderson, & Frankenburg, 1989) en hebben patiënten met BPS een verhoogd risico op een angst- of een eetstoornis (Alnaes & Torgerse, 1988; Oldham et al., 1995). Enkele onderzoekers schatten de prevalentie van BPS-patiënten met een majeure depressie op 61%, met middelgerelateerde stoornissen op 13%, met een algemene angststoornis op 47% (waarvan 42% met een sociale angststoornis en 28% met een paniekstoornis en agorafobie), met PTSS op 35%, en met een eetstoornis op 17% (Zanarini et al., 1998; Zimmerman & Mattia, 1999).
Naast een comorbide As I-diagnose, krijgen patiënten met BPS significant meer levenslange diagnoses van een DSM-4 As I-stoornis, dit ten opzichte van de algemene populatie (Zimmerman & Mattia, 1999). Zanarini, Barison, Frankenburg, Reich, en Hudson (2009) stelden echter dat eerdere studies de overlap van BPS met As I-pathologieën overschatten omwille van enkele foute methodologische keuzes en het gebruik van een te kleine steekproef. Zanarini et al. schatten de prevalenties van BPS-patiënten met een majeure depressie en een dysthyme stoornis op 18% en 11%, met een middelgerelateerde stoornis op 35%, met een angststoornis op 9%, met PTSS op 6% en met een eetstoornis op 18%.
Borderline Persoonlijkheidspathologie op Jonge Leeftijd Vroege symptomen van de BPS-pathologie.
Hoewel BPS tijdens de kinder- en jeugdjaren een controversieel
onderzoeksonderwerp blijft, groeide de onderzoeksinteresse hieromtrent de afgelopen decennia. Steeds meer evidentie toonde echter aan dat persoonlijkheidspathologie wel degelijk betrouwbaar en valide vastgesteld kan worden voor de leeftijd van 18 jaar bereikt is. Anderen benadrukten het belang van de identificatie van diagnostische criteria bij kinderen.
De evidentie voor BPS-gerelateerde problemen voorafgaand aan de
volwassenheid werd onder meer teruggevonden in een studie van Zanarini et al. (2001). Ze toonden aan dat patiënten met BPS vaak pas op de leeftijd van 18 jaar starten met een behandeling, hoewel dikwijls bepaalde borderline gerelateerde symptomen al vroeger aanwezig zijn. Uit hun resultaten bleek dat meer dan 30% van de patiënten met BPS zichzelf beschadigde voor de leeftijd van twaalf jaar, en nog eens 30% zichzelf begon te beschadigen tussen de leeftijd van dertien en zeventien jaar. Ondanks dat zelfbeschadiging vaak voorkomt tijdens de pubertijd en de vroege volwassenheid en niet beperkt blijft tot de borderline pathologie, bepalen volgens Chanen en Kaess (2012) vooral de frequentie van het zelfbeschadigende gedrag en de link met een of meerdere zelfmoordpogingen of een persoon voldoet aan de diagnose van BPS tijdens de adolescentie.
Een ander argument voor het kunnen stellen van BPS voor de volwassenheid bereikt is, is de aanwezigheid van vergelijkbare symptomen en risicofactoren die
kenmerkend zijn voor BPS tijdens de volwassenheid (Stepp et al., 2010; Stern, Caligor, & Clarkin, 2018; Zelkowitz, Paris, Guzder, & Feldman, 2001). Het verloop van deze symptomen en de risicofactoren tijdens de adolescentie zijn echter minder voorspelbaar in vergelijking met de manifestatie van BPS bij volwassenen (Biskin, 2015; Stepp et al., 2010). Een bijkomend argument om deze arbitraire leeftijdsgrens af te schaffen werd gevonden in een studie van Álvarez-Tomás et al. (2019), die vanuit preventief oogpunt concludeerde dat het stellen van een diagnose van BPS op jonge leeftijd voor hogere percentages van verbetering zorgde op langere termijn.
Ondanks argumenten voor het bestaan van BPS tijdens de kindertijd, zorgen verschillen in gebruikte definities van BPS voor onduidelijkheid. Hierop stelden Crick et al. (2005) voor om mogelijke heterotypische continuïteit in het ontstaan van BPS over de ontwikkeling heen in overweging te nemen. Dit wil zeggen dat symptomen van BPS (bijvoorbeeld impulsiviteit, instabiliteit, vijandigheid, intense relaties, …),
afhankelijk van de ontwikkelingsperiode waarin een persoon zich bevindt, zich anders kunnen manifesteren.
Het krijgen van inzicht in het verloop van BPS en de vroege symptomen, en het scheppen van duidelijkheid in de omschrijving van BPS voor de volwassenheid kunnen een significante invloed hebben op de klinische behandeling van patiënten met de aandoening. Zo kan volgens Zanarini en Frankenburg (2008), het stellen van een nauwkeurige diagnose op jonge leeftijd, gevolgd door het geven van psycho-educatie omtrent deze stoornis, therapeutisch werken. Ook is het geven van informatie over het al bij al gunstige verloop van BPS, vanwege de afname in ernst van de symptomen, hoopgevend voor de meeste personen (Biskin & Paris, 2012) en dienen patiënten volgens Biskin (2013) zo vroeg mogelijk behandeld te worden, aangezien er reeds enkele evidence-based behandelingen beschikbaar zijn.
Differentiatie met de normatieve turbulentie tijdens de adolescentie.
Naast het krijgen van inzicht in de vroege symptomen, en het scheppen van een duidelijke omschrijving van BPS tijdens de adolescentie, moet er ook duidelijk
gedifferentieerd worden met de normatieve turbulentie tijdens de adolescentie.
Volgens Steinberg (2005) is de adolescentie een periode waarin men ertoe komt langetermijndoelen te installeren en rekening begint te houden met mogelijke
implicaties van gedrag en beslissingen. Om dit te verwezenlijken moet de adolescent leren zijn gedrag en affect te reguleren, wat vaak gepaard gaat met een verlangen om meer autonoom te handelen, zonder de inmenging van een zorgfiguur die de jongere in een vroeger ontwikkelingsstadium nog structuur en begeleiding gaf. Naast deze
uitdagingen is de adolescentie ook een periode waarin verschillende processen zich ontwikkelen zoals bepaalde hersenfuncties, gedragsmatige systemen en cognities. Deze processen verlopen gelijktijdig maar niet gelijklopend, dit omwille van de
afhankelijkheid van enkele biologische ontwikkelingen. Dit maakt volgens Steinberg dat de adolescentie een coördinatieproces is tussen de gedragsmatige, de emotionele en de intellectuele aanpassingen. Dit coördinatieproces wordt gekarakteriseerd door
impulsiviteit, emotionele en psychologische onrust, snelle stemmingswisselingen en een verhoogde kwetsbaarheid voor verstoringen van adaptief gedrag (Fossati, 2015). Deze uitdagende periode kan bijgevolg erg gelijken op de symptomatologie van BPS tijdens de adolescentie (cfr. impulsiviteit, emotionele ontregeling en disfuncties van adaptieve gedragingen). Echter, psychopathologie kan begrepen worden als een uiting van ernstige moeilijkheden binnen deze periode van aanpassing. Daarom is het belangrijk BPS te kunnen onderscheiden van de normale ontwikkeling, zodat deze adaptieve turbulentie niet foutief wordt gediagnosticeerd als een opkomende BPS of omgekeerd.
Fossati (2015, pp. 5-6) omschrijft BPS tijdens de adolescentie als “een
inadequaat sociaal en academisch functioneren dat gekenmerkt wordt door een geheel van symptomen van emotionele ontregeling, instabiliteit van het zelfbeeld en de interpersoonlijke relaties, en impulsiviteit die zeer sterk gelijkt op de impulsiviteit bij volwassenen met BPS”. Verder toonde een studie van Winograd, Cohen en Chen (2008) aan dat deze adolescenten een langzaam verminderende sociale steun waarnemen en sneller dan hun leeftijdsgenoten een afname in de kwaliteit van hun relaties ervaren. In vergelijking met hun leeftijdsgenoten is deze groep jongeren bovendien minder
tevreden over hun leven. Ook Chanen en Kaess (2012) stellen dat bepaalde reeds vroeg aanwezige temperaments- en persoonlijkheidskenmerken, lijkend op de specifieke criteria van BPS en andere internaliserende en externaliserende psychopathologieën, voorspellers kunnen zijn van een BPS-problematiek tijdens de adolescentie. Ten slotte vertonen adolescenten met een borderline persoonlijkheidsstoornis meer risicogedrag in vergelijking met hun leeftijdsgenoten. Zo hebben ze meer onveilige seks en meer
verschillende bedpartners. Ook beginnen deze adolescenten vroeg met roken, hebben ze vaker dan hun leeftijdsgenoten een nicotineverslaving en lopen ze meer risico op een middelgerelateerde stoornis (Chanen, Jovev, & Jackson, 2007; Irwin, Burg, & Cart, 2002).
Om BPS tijdens de adolescentie te differentiëren van de adaptieve adolescente turbulentie, onderscheidt Fossati (2015) volgende kenmerken: identiteitsverstoring (in het bijzonder bij meisjes), ongepaste en intense woede, paranoïde gedachten (vooral bij jongens), een chronisch gevoel van leegte, zelfverwondend gedrag en dissociaties. Hierbij maakt Fossati wel de kanttekening dat de aanwezigheid van een van deze symptomen niet meteen hoeft te wijzen op BPS, maar enkel een combinatie van meerdere (twee of meer) kenmerken kan een aanwijzing zijn voor BPS tijdens de adolescentie.
Verloop van de symptomen over de tijd heen.
Gezien de normatieve turbulentie tijdens de adolescentie sterk gelijkend is op de symptomatologie van BPS tijdens de adolescentie en er significante aanwijzingen zijn dat BPS reeds op jonge leeftijd betrouwbaar en valide vastgesteld kan worden, kan de vraag gesteld worden of het symptomatologische verloop van de BPS-trekken
gelijklopend is met de normatieve turbulentie tijdens de adolescentie. Bijgevolg bestaat het vermoeden dat dit binnen de borderline populatie resulteert in een
symptomatologische piek tijdens de adolescentie.
Uit recent onderzoek is het duidelijk geworden dat er steeds meer aanwijzingen zijn dat het verloop van BPS wordt gekarakteriseerd door fluctuaties in de aanwezigheid van de symptomen en een afwisseling tussen periodes van verbetering en van terugval. Algemeen vinden de meeste longitudinale studies dat er over de tijd heen een
symptomatische verbetering plaatsvindt tijdens de volwassenheid (Álvarez-Tomás et al., 2019; Gunderson et al., 2011; Skodol et al., 2005; Zanarini, Frankenburg, Hennen, Reich, & Silk, 2005; Zanarini et al., 2007). Zo vonden studies naar het symptomatische verloop bij BPS in de volwassenheid dat symptomen van impulsiviteit en
externaliserend gedrag sneller afnemen dan symptomen van internaliserend gedrag, waaronder affectieve ervaringen en depressieve symptomen (Álvarez-Tomás et al., 2019; Biskin, 2015). Deze bevindingen liggen in lijn met later gevonden bewijs dat stelt
dat de ernst van de symptomen kan afnemen, en in het bijzonder de externaliserende uitingen, zoals impulsiviteit, zelfverwondend gedrag en zelfmoord (Fríasa, Palma, Solves, Martínez, & Salvadora, 2017). Echter is het aantal studies die het verloop van de borderline symptomen tijdens de kindertijd onderzoeken eerder beperkt. De studies die op adolescenten gericht zijn en het longitudinale symptomatologische verloop bespreken, zijn tot nog toe relatief beperkt in steekproefgrootte en duur van de follow-up studies. Desondanks toonden Bornovalona, Hicks, Iacono, en McGue (2009) aan dat er vanaf de leeftijd van 14 jaar een significante daling van de BPS-kenmerken op gemiddeld niveau optreedt tot 17 jaar. Deze bevindingen liggen in lijn met eerder onderzoek dat stelde dat de BPS-trekken het meest tot uiting komen tijdens de pubertijd, meer bepaald tussen de leeftijd van 12 en 14 jaar (Bernstein et al., 1993; Johnson et al., 2003). Volgens Roberts, Walton en Viechtbauer (2006) is deze symptomatologische piek tijdens de adolescentie en de significante afname tot de volwassenleeftijd te wijten aan de mate van impulsiviteit, disfunctie en emotionele stress waaraan de patiënt wordt blootgesteld. Dit kan bijgevolg gelinkt worden aan de normatieve turbulentie en de gedragsmatige, emotionele en intellectuele uitdagingen tijdens de adolescentie (Fossati, 2015).
Ondanks de positieve trend binnen het onderzoeksveld is er tot nog toe weinig aandacht geschonken aan het verloop van de stoornis voor de leeftijd van 12 en, bij uitbreiding, 14 jaar. Aangezien men met het ouder worden het vermogen ontwikkelt om zich aan te passen aan steeds moeilijkere eisen in steeds meer uiteenlopende situaties, lijkt het plausibel dat de symptomatologische mildering van BPS reeds plaatsvindt voor de adolescentie, en in het bijzonder in de BPS-trekken die invloed hebben op het
rekening houden van mogelijke implicaties van gedragingen en beslissingen (Steinberg, 2005). Huidige studie wil nagaan of de symptomatologische piek die beschreven wordt in de literatuur plaatsvindt tijdens de adolescentie, dan wel tijdens de kindertijd.
Overlap met syndroomschalen.
Het heterogene karakter van BPS maakt het interessant om te gaan kijken naar welke voorlopers als voorspellers kunnen dienen voor het stellen van een diagnose van BPS op jonge leeftijd en welke vormen van psychopathologie ten tijde van de kindertijd en de vroeg-adolescentie gelinkt kunnen worden met borderline symptomen tijdens de
kindertijd en de vroeg-adolescentie. Chanen en Kaess (2012) toonden reeds aan dat bepaalde internaliserende en externaliserende psychopathologieën als voorspeller kunnen dienen van een BPS-diagnose tijdens de adolescentie.
Gezien er in huidige studie gewerkt zal worden met de Child Behaviour Checklist (CBCL; Verhuylst, Van der Ende, & Koot, 1996) als maat voor algemene psychopathologie, zal het hierna beschreven literatuurstuk besproken worden overeenkomstig de syndroomschalen die in de CBCL zijn opgenomen.
Angstig/depressief.
Enkele studies konden een overlap aantonen tussen BPS en angststoornissen (Benjamin, Silk, Lohr, & Westen, 1989; Keuroghlian et al., 2014), en BPS en OCS (Keuroghlian et al., 2014). Verder toonden Gratz et al. (2008) aan dat angstgevoeligheid een temperamentsfactor is die het risico op BPS verhoogt. Angstgevoeligheid is de neiging om angstgerelateerde symptomen (cfr. kortademigheid en verhoogde hartslag) te gaan interpreteren als schadelijk. Vaak zijn dit interpretaties met negatieve
somatische, cognitieve of sociale gevolgen, zoals een hartaanval, bewustzijnsverlies of het verliezen van controle. Vooral deze cognitieve en sociale misinterpretaties vormen de link met de borderline persoonlijkheidsstoornis omwille van de gelijkenis met processen die kenmerkend zijn voor BPS. Bovendien is ook de mate van deze angstgevoeligheid bij BPS-patiënten ernstig en vergelijkbaar met de mate van
gevoeligheid die patiënten met een gegeneraliseerde angststoornis, OCD en een sociale angststoornis vertonen. Daarenboven kan de vrees voor deze angstgerelateerde
symptomen na verloop van tijd leiden tot het ontstaan van een angststoornis, vanwege de maladaptieve pogingen om deze angstgerelateerde symptomen te vermijden. Verder toonden Davoren et al. (2017) aan dat naast de link met angstgevoeligheid er ook een relatie bestaat tussen angststoornissen en plegers van partnergeweld die grotendeels verklaard kan worden door individuele borderline trekken. Vooral de vrees om verlaten te worden, en in mindere mate de onstabiele intense relaties en moeilijkheden met boosheid onder controle te krijgen, draagt bij tot deze relatie. Deze link werd ook gedeeltelijk teruggevonden in een studie van Matthies et al. (2018) die de relatie tussen een separatieangststoornis en BPS onderzocht. Ze concludeerden dat een
en het in standhouden van BPS. Ook konden Deckers et al. (2015) aantonen dat BPS-patiënten een hoger negatief affect vertonen als reactie op negatieve stimuli. Hierbij aansluitend werd aangetoond dat BPS vaker voorkomt bij patiënten met een depressie op jonge leeftijd, wat doet vermoeden dat een voorgeschiedenis van depressie als mogelijke voorspeller zou kunnen dienen voor latere BPS (Fava et al., 1996).
Bovendien kunnen relaties met anderen affectregulerend werken voor personen met een depressie, wat bij bepaalde depressieve personen kan leiden tot een wanhopig handelen om anderen dichtbij te houden in de vorm van manipulatief gedrag, dreigen met het plegen van zelfmoord en angstvallige pogingen om scheiding te voorkomen
(Koenigsberg et al., 1999). Dit wanhopig handelen is erg gelijkend op het verstoord gedrag, waaronder hostiliteit naar anderen toe, manipulatief gedrag en affectieve ontregeling, dat kenmerkend is voor patiënten met BPS (Newhill, Eack, & Mulvey, 2009).
Sociaal teruggetrokken.
Volgens een studie van Gutz et al. (2015) hebben patiënten met BPS de neiging om afwijzing te verwachten, dit snel waar te nemen en hier snel op te reageren. Deze gevoeligheid voor afwijzing wordt volgens deze onderzoekers versterkt door biases in de verwerking van informatie in en maladaptieve reacties op sociale situaties, wat na verloop van tijd kan resulteren in een self-fulfilling prophecy voor toekomstig interpersoonlijk contact. Dit heeft als gevolg dat afwijzingsangst en verlatingsangst ertoe leiden dat BPS-patiënten zich terugtrekken uit interpersoonlijk contact en sociale relaties gaan vermijden. Verder dragen deze hechtingsmoeilijkheden en de neiging om zich terug te trekken uit sociale relaties bij tot het in stand houden van BPS (Gunderson & Lyons-Ruth, 2008). Hierbij aansluitend vonden Boldero et al. (2009) dat de angst om afgewezen, verlaten en onbemind te worden, correleert met het aantal gerapporteerde borderline kenmerken.
Lichamelijke klachten.
Tot nog toe is er nog maar weinig onderzoek gedaan naar de relatie tussen BPS op jonge leeftijd, en somatische klachten en fysieke stoornissen. Wel werd er al eerder een verband gevonden tussen BPS en obesitas, en tussen BPS en het gebruikmaken van medische diensten (Sansone, Wiederman, & Monteith, 2001; Sansone, Wiederman, &
Sansone, 1998). Verder hebben BPS-patiënten met weinig symptomatische
verbeteringen van borderline symptomen na verloop van tijd vaker een diagnose die Frankenburg et al. (2004) beschrijven als ‘weinig begrepen medisch syndroom’. Onder deze term vallen het chronisch vermoeidheidsyndroom, fibromyalgie en
temporomandibulaire dysfunctie. Gemeenschappelijk aan deze stoornissen is het chronische aspect en het feit dat ze gelinkt zijn met affectieve stoornissen. Naast deze groep syndromen vonden Frankenburg et al. (2004) ook een significant hoger
voorkomen van obesitas in de BPS-populatie ten opzichte van de normale populatie. Het gevolg hiervan is dat BPS-patiënten met weinig symptomatische verbeteringen van borderline symptomen meer klachten zoals osteoartritis, diabetes, hoge bloeddruk en cardiovasculaire aandoeningen, rugpijn, en urine-incontinentie vertonen ten opzichte van BPS-patiënten die wel symptomatische verbetering van borderline symptomen vertonen na verloop van tijd. Ook hebben patiënten met BPS meer klachten in verband met slapeloosheid en fysieke pijnen, en doen deze groep patiënten minder aan
lichaamsbeweging in vergelijking met een referentiegroep.
Tot slot vonden El-Gabalwy et al. (2010) dat er over het algemeen een significant verband bestaat tussen BPS en elke vaststelbare medische aandoening. In het bijzonder vond men binnen de BPS-patiëntenpopulatie hogere prevalentiecijfers van
cardiovasculaire aandoeningen, van hoge bloeddruk, van maag- en darmziektes, van aantasting van de lever, van artritis, van arteriosclerose, en van seksueel overdraagbare aandoeningen ten opzichte van de algemene populatie.
Sociale problemen.
Volgens Lis en Bohus (2013) hebben personen met BPS over het algemeen minder sociale interacties in het dagelijkse leven, hebben ze meer moeilijkheden met het identificeren van gepaste hulpbronnen voor het krijgen van sociale ondersteuning
binnen hun sociaal netwerk en vertonen ze hogere variabiliteit in hun sociaal gedrag. Daarnaast vonden deze onderzoekers dat deze groep patiënten meer negatieve
gevoelens ervaren binnen sociale interacties, vaker de confrontatie met anderen aangaan ondanks dat ze meer toegeeflijk zijn en vertonen ze over het algemeen meer extreem gedrag. Ook zijn deze personen minder stabiel binnen hun sociale relaties, wat effect heeft op hun omgeving en hun intieme relaties. Dit resulteert volgens Hill et al. (2008)
in meer relatiebreuken, hechtingsproblemen, communicatieproblemen en fysiek en psychisch geweld. Verder zijn ook de non-verbale kenmerken en het interactiegedrag van BPS-patiënten verstoord binnen neutrale sociale situaties (McKay, Gavigan, & Kulchycky, 2004). Dit komt vooral tot uiting in het communiceren, ontvangen en interpreteren van non-verbale emotionele informatie.
Specifiek voor adolescenten werd er gevonden dat het aantal aanwezige BPS-symptomen de mate van verstoringen in het sociaal functioneren, zoals werkloosheid, risicogedrag, sociaal isolement, lage zelfwaarde en grensoverschrijdend gedrag, voorspelt (Hill et al., 2008; Wertz et al., 2019; Winograd et al., 2008). Ook heeft deze groep adolescenten moeite met het plannen van gedrag, het beheersen van woede en het aangaan van sociale interacties, wat invloed heeft op hun ontwikkelingsproces en het behalen van belangrijke levensdoelen.
Denkproblemen.
Aansluitend bij de sociale problemen ervaren patiënten met BPS verstoringen in het oplossen van sociale problemen en heeft deze groep patiënten moeite met het selecteren van een juiste oplossing om problemen binnen een interpersoonlijke context te verhelpen (Bray, Barrowclough, & Lobban, 2007; Dixon-Gordon, Chapman, Lovasz, & Walters, 2011). Meer specifiek werd er gevonden dat patiënten met BPS die
zelfverwondend gedrag hebben gesteld vaker passieve, en geen actieve, oplossingen zoeken om sociale problemen te verhelpen. Zo hebben personen met BPS de neiging om problemen negatief op te vatten en vallen ze vaker terug op impulsieve en
onvoorzichtige probleemoplossingsstrategieën in sociale situaties. Verder toonden Rosenthal en collega’s (2005) aan dat BPS-patiënten ongewenste gedachten opzettelijk onderdrukken om affectief ongemak te verminderen. Het onderdrukken van negatieve gedachten resulteert echter in een reboundeffect waarbij de frequentie van de
ongewenste gedachten toeneemt, wat op lange termijn kan leiden tot een toename van psychische stress en borderline trekken.
Aandachtsproblemen.
Uit onderzoek blijkt dat er een significante associatie bestaat tussen ADHD op jonge leeftijd en de borderline persoonlijkheidsstoornis (Davids & Gastpar, 2005; Storebø & Simonsen, 2014). Beide stoornissen worden gekenmerkt door ineffectieve
zelfregulatie en verstoringen in enkele executieve werkprocessen zoals het
werkgeheugen en de aandachtsregulatie die volgens Stepp et al. (2012) te wijten zijn aan een verminderde corticale remming binnen beide patiëntengroepen. Specifiek voor BPS vonden Davids en Gastpar (2005) dat deze groep personen moeite hebben met het vasthouden van aandacht, het verbale en visuele geheugen, het plannen en verwerken van informatie, cognitieve flexibiliteit, het reguleren van hun aandacht en met het volharden van hun inspanningen tijdens het uitvoeren van een taak. Ook werd er een link gevonden tussen zelfverwondend gedrag en aandachtsproblemen, en verstoringen in het geheugen. Tot slot toonden enkele studies aan dat patiënten met BPS een
aandachtsbias hebben voor het verwerken van emotionele stimuli en dat dit in verband gebracht kan worden met traumatische ervaringen. Zo vonden Ceumern-Lindenstjerna, Parzer, Mundt, Fiedler, en Resch (2009) dat personen met BPS een aandachtsbias hebben voor emotionele negatieve stimuli. Dit werd gedeeltelijk bevestigd in een recentere studie (Jovev et al., 2012) die vond dat adolescenten met BPS moeite hebben met het loskoppelen van de aandacht van bedreigende informatie, dit in tegenstelling met een controlegroep.
Agressief gedrag.
Impulsief agressief gedrag is een belangrijke voorspeller van de ernst en het sterftecijfer van BPS (Goodman & New, 2000) en behoort volgens Skodol et al. (2002) tot de kern van BPS. Onder deze term vallen onder andere zelfverwondend gedrag, huiselijk geweld, aanranding, middelenmisbruik, vandalisme en zelfmoordpogingen. Dit gedrag zou volgens Dutton (2002) voor een groot deel verklaard kunnen worden vanuit het hechtingsperspectief. Zo zou voor borderline patiënten het geloof dat de huidige levenspartner hem of haar zal verlaten, als motivator kunnen dienen voor het stellen van relationeel agressief gedrag. Deze bevindingen werden gedeeltelijk bevestigd door Critchfield, Levy, Clarkin en Kernberg (2008). Zij toonden aan dat agressief gedrag vaker voorkomt bij personen met BPS die meer angst en vermijding ervaren binnen hun intieme relatie.
Delinquent gedrag.
in vergelijking met adolescente meisjes met BPS (Taylor, James, Reeves, & Kistner, 2009). Dit komt tot uiting in de hoge prevalentiecijfers van geïnterneerde jongens en het hoge aantal BPS-patiënten die een ernstig jeugddelict pleegde. Volgens Panda en Gite (2019) zou dit geslachtsverschil verklaard kunnen worden doordat jongens en mannen ervaren dat het hun plicht is om te nemen waar zij recht op zouden hebben. Hierbij zou ook impulsiviteit een belangrijke rol spelen, en zou het delinquent gedrag en herval kunnen voorspellen (McManus, Brickman, Alessi, & Grapentine, 1984; Taylor et al., 2009). Als er enkel gekeken wordt naar vrouwelijke veroordeelden, vonden Sansone en Sansone (2009) dat BPS binnen deze groep vrouwen oververtegenwoordigd is.
Seksuele problemen.
Over het algemeen stellen adolescenten uit de psychiatrische populatie meer seksueel risicovol gedrag en zijn seksueel overdraagbare aandoeningen
oververtegenwoordigd binnen deze klinische populatie (Anatale & Kelly, 2015;
Cunningham, Martinez, Scott-Sheldon, Carey, & Carey, 2017). In het bijzonder lijkt de adolescente BPS-populatie kwetsbaar te zijn voor het stellen van risicovol seksueel gedrag. Met name de borderline trekken impulsiviteit, emotie- en
gedragsregulatieproblemen, verlatingsangst, onstabiele relaties, laag zelfbeeld en gevoel van leegte doen suggereren dat er binnen de adolescente borderline populatie meer seksuele problemen gerapporteerd worden, dit in vergelijking met een
referentiepopulatie. Eerder onderzoek toonde reeds aan dat er een significante link bestaat tussen BPS en risicovol gedrag tijdens de adolescentie, waaronder seksueel risicovol gedrag. Zo hebben adolescenten met BPS meer onveilige seks en meer verschillende bedpartners. Hierdoor zijn er meer soa’s aanwezig binnen deze groep jongeren (Chanen et al., 2007; Irwin et al., 2002). Deze bevindingen werden slechts gedeeltelijk bevestigd in een recente studie. Penner et al. (2019) toonden aan dat adolescente meisjes met BPS niet meer dan andere psychiatrische groepen seksueel risicovol gedrag stellen. Wel vonden ze een verschil tussen beide groepen wat betreft risicovolle opvattingen en attitudes omtrent seks die voorspelbaar zijn voor seksueel risicovol gedrag op latere leeftijd.
Uit deze uiteenzetting kunnen we concluderen dat het klinische profiel van BPS overlap vertoont met een aantal symptomen van de syndroomschalen zoals
geconceptualiseerd in de CBCL. Deze syndroomschalen kunnen onderverdeeld worden in een internaliserende en externaliserende cluster. De internaliserende cluster wordt gekenmerkt door het naar binnen richten van de eigen emoties, wat vaak leidt tot stress en een gevoel van innerlijke onrust. Tot deze cluster behoren de syndroomschalen ‘Angstig/depressief’, ‘Sociaal teruggetrokken’, ‘Lichamelijke klachten’ en ‘Sociale problemen’. Binnen de BPS-populatie komt deze cluster vooral tot uiting in een lage zelfwaarde, hechtingsproblemen en separatieangst, sociaal isolement en problemen met boosheid onder controle te krijgen. De externaliserende cluster wordt gekenmerkt door het ervaren van weinig controle over de eigen emoties en de uiting ervan, wat vaak resulteert in het uitageren van deze emoties op anderen. Tot deze cluster behoren de syndroomschalen ‘Agressief gedrag’ en ‘Delinquent gedrag’, wat te plaatsen valt onder de borderline kenmerken antisociaal gedrag, impulsiviteit, gewelddadig gedrag naar anderen en zichzelf, vandalisme en relationeel agressief gedrag. Naast de
internaliserende en externaliserende syndroomschalen bevraagt de CBCL ook de syndroomschalen ‘Denkproblemen’, ‘Aandachtsproblemen’ en ‘Seksuele problemen’. Binnen de BPS-patiëntengroep zal de syndroomschaal ‘Denkproblemen’ voornamelijk gekenmerkt worden door moeilijkheden met het vinden van een gepaste oplossing en passiviteit. ‘Aandachtsproblemen’ zullen bij deze personen vooral te maken hebben met weinig cognitieve flexibiliteit en een aandachtsbias voor negatieve stimuli. Tot slot hebben adolescenten met deze problematiek meer risicovolle opvattingen omtrent seks en voorspelt dit seksueel risicovol gedrag.
Gezien er steeds meer evidentie voorhanden is dat BPS reeds op jonge leeftijd valide en betrouwbaar vastgesteld kan worden, spitst steeds meer onderzoek er zich op toe het verloop van BPS op jonge leeftijd in kaart te brengen. Tot nog toe werd
gevonden dat de symptomatologische piek reeds aanvangt tijdens de adolescentie. Echter zijn het aantal studies die het verloop van BPS tijdens de kindertijd longitudinaal onderzoeken nog uitermate beperkt. Bijgevolg is het niet uit te sluiten dat de
symptomatologische piek, die volgens de literatuur plaatsvindt tijdens de adolescentie, reeds aanvangt voor de adolescente leeftijd. Huidige studie tracht hier mee een
antwoord op te bieden. Daarnaast werd significante overlap gevonden tussen BPS en verschillende pathologievormen, en houden deze een voorspellende waarde in voor BPS op latere leeftijd. Opnieuw zien we hier dat onderzoek dat zich toespitst op het verband
tussen deze verschillende vormen van pathologieën op jonge leeftijd, en BPS tijdens de kindertijd en adolescentie eerder schaars is. Huidige studie wil aan de hand van
longitudinale data nagaan of deze voorlopers als voorspellers kunnen dienen voor het stellen van BPS op jonge leeftijd.
Huidige Studie
Uit bovenstaande inleiding blijkt dat er nog steeds weinig onderzoek bestaat naar de borderline persoonlijkheidsstoornis op jonge leeftijd, met name naar hoe borderline evolueert over de tijd heen en naar de samenhang met verschillende vormen van psychopathologie. Vanuit dit gegeven werden volgende onderzoeksvragen
vooropgesteld.
In een eerste onderzoeksvraag willen we nagaan of de symptomatologische piek zoals beschreven in de literatuur voor adolescenten reeds aanvangt ten tijde van de kindertijd, wanneer we vertrekken van een leeftijdsspecifiek borderline construct. Daarbij exploreren we het rangorde-verschil tussen de borderline symptomen tijdens de kindertijd en adolescentie. Op basis van eerder onderzoek verwachten we dat er vanaf de kindertijd een toename van borderline symptomen zal optreden tot in de
adolescentie. Na deze symptomatologische piek tijdens de adolescentie zal het risicogedrag, met name de impulsiviteit en het externaliserend gedrag, afnemen
vanwege de invloed van de normatieve rijpingsprocessen in de hersenen, wat resulteert in een afname van borderline symptomen. Verder verwachten we een sterke samenhang tussen de onderliggende borderline symptomen tijdens de kindertijd en adolescentie terug te vinden.
Vervolgens wordt in een tweede onderzoekvraag nagegaan in welke mate verschillende vormen van psychopathologie en borderline symptomen tijdens de kindertijd en de vroeg-adolescentie covariëren. Ook willen we exploreren of de samenhang tussen deze variabelen verschillend is over de tijd heen. We verwachten hierbij dat er een relatie bestaat tussen verschillende vormen van psychopathologie en het totale borderline construct tijdens de kindertijd en de vroege-adolescentie. Meer bepaald stellen we voorop dat de externaliserende syndroomschalen ‘Agressief gedrag’ en ‘Delinquent gedrag’ en de internaliserende syndroomschalen ‘Angstig/depressief’, ‘Sociaal teruggetrokken’ en ‘Lichamelijke klachten’ het sterkst covariëren met het
totale borderline construct. Over de tijd heen verwachten we dat er vooral tijdens de adolescentie een samenhang bestaat tussen de syndroomschalen ‘Agressief’ en
‘Delinquent gedrag’ en BPS, en verwachten we een minder duidelijk verband tijdens de kindertijd. Voor de overige syndroomschalen verwachten we een meer stabiele
samenhang met de borderline persoonlijkheidsstoornis.
In een derde onderzoeksvraag willen we de voorspellende waarde van
internaliserende dan wel externaliserende vormen van psychopathologie ten tijde van de kindertijd voor borderline symptomen tijdens de adolescentie exploreren. Uit de
hierboven beschreven literatuur verwachten we dat van de internaliserende vormen van psychopathologie ten tijde van de kindertijd de syndroomschalen ‘Sociale problemen’, ‘Angstige/depressief’ en ‘Sociaal teruggetrokken’ voorspellers zijn van borderline symptomen tijdens de adolescentie. Dit wordt verwacht vanwege het feit dat deze syndroomschalen kerncomponenten zijn van de borderline persoonlijkheidsstoornis tijdens de volwassenheid. Van de externaliserende pathologievormen wordt verwacht dat voornamelijk de syndroomschaal ‘Agressief gedrag’ tijdens de kindertijd een voorspeller is van borderline symptomen tijdens de adolescentie.
Hierbij aansluitend wordt er in een vierde onderzoeksvraag nagegaan of deze voorspellende waarde uniek is bovenop de voorspellende waarde van het
leeftijdsspecifieke borderline construct. We verwachten hierbij dat de syndroomschalen van de CBCL incrementeel voorspellend zijn bovenop BPS-symptomen in de kindertijd voor de BPS-symptomen in de adolescentie. In eerder onderzoek werd reeds
aangetoond dat, naast bepaalde temperaments- en persoonlijkheidskenmerken, ook verschillende vormen van psychopathologie een voorspellende waarde hebben voor een BPS-problematiek op latere leeftijd.
Methode
Steekproef
De huidige studie baseert zich op de gegevens van de Personality and Affect Longitudinal Study (PALS). De PALS is een nog lopende longitudinale studie van zowel kinderen en adolescenten uit de algemene populatie, als kinderen en adolescenten
in de PALS. Inclusiecriteria vereisten dat de kinderen bij aanvang van de studie tussen de 8 en 14 jaar oud waren en dat zowel kind als moeder het Nederlands als moedertaal hadden. Deelnemers werden uitgesloten van deze studie indien er sprake was van een mentale en/of fysieke beperking. De PALS-studie loopt reeds over een periode van meer dan 10 jaar met vijf meetmomenten vanaf de kindertijd, doorheen de adolescentie, tot de jongvolwassenheid. Elk meetmoment bevat beoordelingen van zowel kind als moeder. Huidige masterproef baseert zich op data afkomstig uit de kindertijd (wave 1), vroege adolescentie (wave 3) en late adolescentie (wave 4).
Bij aanvang van de PALS-studie werden er 720 kinderen (54.4% meisjes, M leeftijd = 10.73, SD = 1.39) opgenomen in de studie. Hiervan werden er 574 kinderen (55% meisjes, M leeftijd = 10.70, SD = 1.23) uit de algemene populatie gemonsterd en behoorden er 146 kinderen (52.1% meisjes, M leeftijd = 10.87, SD = 1.84) tot de klinische steekproef. Van deze laatste groep participanten kon men bij het moment van aanvang van de PALS 11.3% in de intakefase onderverdelen, kreeg 20.3% reeds psychologische advies, werd 63.2% behandeld doormiddel van psychotherapie en ging de overige 5.3% naar een centrum voor geestelijk gezondheid vanwege een of meerdere terugkerende problemen.
Follow-up data werden in het eerste (wave 2; T2) en tweede jaar (wave 3; T3) na dit eerste meetmoment verzameld via mail. Bijkomende informatie over deze eerste 3 meetmomenten kan teruggevonden worden in reeds eerder verschenen publicaties over de PALS (De Bolle et al., 2012; De Clercq, Hofmans, Vergauwe, De Fruyt, & Sharp, 2017). De responspercentages van de steekproef uit de algemene populatie op de follow-up meetomenten waren respectievelijk 71.8% en 65.5% voor T2 en T3. De responspercentages van de klinische steekproef waren 82.9% voor T2 en 68.5% voor T3.
De data voor het vierde meetmoment werden 4 tot 6 jaar na de initiële start verzameld bij 243 adolescenten van de algemene bevolking (63.4% meisjes, M leeftijd = 16.45, SD = 1.60, leeftijdsrange T4 = 12-20 jaar) en 101 adolescenten die behoren tot de klinische steekproef (55.4% meisjes, M leeftijd = 15.14, SD = 1.79, leeftijdsrange T4 = 12–19 jaar). Op het vierde meetmoment maakte 27.7% van deze laatste groep
deelnemers nog steeds gebruik van psychische hulp onder de vorm van psychotherapie. De participanten kregen twee informatiebrieven, twee toestemmingsformulieren, enkele
vragenlijsten en een vergoeding in de vorm van een tegoedbon ter waarde van 5 euro. In totaal was het responspercentage van alle deelnemers 71%.
Opzet en Procedure
Steekproef uit de algemene bevolking.
De participanten uit de algemene bevolking werden gerekruteerd door studenten psychologie van de universiteit van Gent. Nadat deze studenten gedetailleerd
geïnformeerd werden over de onderzoeksdoelen, procedures en de ethiek rond de gegevensverzameling, brachten ze een huisbezoek aan de desbetreffende gezinnen en vroegen ze aan de moeder en het kind om een reeks vragenlijsten in twee afzonderlijke ruimtes in te vullen om zo onafhankelijke antwoorden te bekomen. De studenten mochten de deelnemers niet helpen; het was echter toegestaan onduidelijke itemformuleringen te verhelderen.
Klinische steekproef.
Om een brede geografische spreiding te garanderen, werd een selectie gemaakt uit een vooraf opgestelde lijst van erkende instanties die psychologische zorg in Vlaanderen aanbieden. Vervolgens kregen de studenten de opdracht om telefonisch contact op te nemen met de geselecteerde diensten. Hierbij werden de
onderzoeksdoelen, procedures en de ethiek rond de gegevensverzameling overgebracht. Na instemming werden gezinnen in behandeling op willekeurige basis gevraagd deel te nemen aan de studie. De ouders en hun kind ontvingen informatiebrieven, informed consents en vragenlijsten, die onder gesloten omslag teruggegeven konden worden bij de volgende afspraak.
Materiaal
Child Behaviour Checklist (CBCL).
De moeders van de participanten vulden bij aanvang van de studie (T1) de Nederlandse versie van de Child Behaviour Checklist (CBCL; Verhuylst, Van der Ende, & Koot, 1996) in. Hiermee werden de eventuele gedrags- en emotionele problemen van hun kind tijdens de zes voorgaande maanden geëvalueerd. De CBCL is een
driepuntsschaal (0 = niet waar, 1 = enigszins of soms waar, 2 = zeer of vaak waar). Aan de hand van de antwoorden op deze items worden de bredere internaliserende en
externaliserende schalen berekend. Tot de internaliserende schaal behoren de
subschalen ‘Angstig/depressief’, ‘Lichamelijke klachten’ en ‘Sociaal teruggetrokken’. De subschalen ‘Agressief gedrag’ en ‘Delinquent gedrag’ vormen dan weer samen de bredere externaliserende schaal. Ook de overige subschalen ‘Sociale problemen’, ‘Denkproblemen’, ‘Aandachtsproblemen’ en ‘Seksuele problemen’ werden bij de moeders afgenomen. De Cronbachs alfa-waarden voor de internaliserende en externaliserende problemen waren respectievelijk .91 en .90 op T1.
Dimensional Personality Symptom Item Pool (DIPSI).
Tijdens het eerste en derde meetmoment (T1 en T3) werd er aan de moeders van de participanten gevraagd om ook de DIPSI (De Clercq, De Fruyt, Van Leeuwen, & Mervielde, 2006) in te vullen. De DIPSI is een vragenlijst die peilt naar de maladaptieve trekken van het kind. Deze maladaptieve trekken worden bevraagd in 44 items, en gescoord met behulp van een Likertschaal van vijf punten die variëren van 1 (helemaal niet mee eens) tot 5 (helemaal mee eens). De alfa-coëfficiënten waren voldoende over de 2 golven heen, met coëfficiënten die varieerden van .85 tot .91 voor meetmoment 1 en van .89 tot .93 voor meetmoment 3.
Personality Inventory for DSM-5 (PID-5).
Tijdens de adolescentie (T4) vulde elke moeder de Personality Inventory for DSM-5 (PID-5; Krueger, Derringer, Markon, Watson, & Skodol, 2012) in, een
vragenlijst die peilt naar eventuele kenmerken van persoonlijkheidsstoornissen bij hun adolescente kind. Hoewel dit instrument initieel ontwikkeld werd voor het gebruik bij volwassenen, heeft het ook goede psychometrische kenmerken en een vergelijkbare factorstructuur in zowel de verwezen groep adolescenten (De Caluwé, Verbeke, van Aken, van der Heijden, & De Clercq, 2019) als in de groep adolescenten uit de algemene populatie (De Clercq et al., 2014). De PID-5, bestaande uit 220 items die gescoord moeten worden op een vierpuntsschaal, beoordeelt 25
persoonlijkheidskenmerken die verder onderverdeeld kunnen worden in vijf bredere domeinen, waaronder ‘Negatief affect’, ‘Afstandelijkheid’, ‘Antagonisme’,
uitstekend, met een Cronbachs alfa die varieert van .77 tot .95, op ‘Achterdocht’ na (a = .54). Huidige masterproef zal gebruikmaken van de scores op de items die peilen naar de borderline persoonlijkheidskenmerken.
Analyses
Alle analyses werden uitgevoerd in SPSS, versie 25. Om het verband tussen borderline symptomen in de kindertijd en deze symptomen in de vroege adolescentie te onderzoeken, werden de gemiddelde borderline DIPSI-scores op wave 1 vergeleken met de gemiddelde scores op wave 3. Zowel totaalscores, als scores voor de verschillende componenten werden vergeleken. Rangorde-verschillen werden berekend door middel van Pearson correlaties tussen deze scores op beide meetmomenten. Daarnaast worden de rangorde-verschillen berekend doormiddel van de Pearson correlaties tussen de DIPSI-scores op het eerste meetmoment en de DIPSI-scores op het derde meetmoment, dit voor zowel de totaalscores als de scores op de verschillende componenten. Om de covariantie tussen psychopathologie en borderline symptomen in kindertijd en vroege adolescentie te onderzoeken werden opnieuw Pearson correlaties berekend.
Daarnaast wordt via een regressieanalyse gepeild naar de eventuele voorspellende waarde van de internaliserende en externaliserende vormen van psychopathologie tijdens de kindertijd voor de borderline symptomen tijdens de adolescentie. Hierbij worden de CBCL-scores van de internaliserende
(‘Angstig/depressief’, ‘Sociaal teruggetrokken’, ‘Lichamelijke klachten’ en ‘Sociale problemen’), de externaliserende (‘Agressief gedrag’ en ‘Delinquent gedrag’) en de overige vormen van psychopathologie die de CBCL bevraagt (‘Sociale problemen’, ‘Denkproblemen’, ‘Aandachtsproblemen’ en ‘Seksuele problemen’) als voorspellers in het regressieanalysemodel opgenomen om de PID-5-scores van de BPS-symptomen tijdens de adolescentie (T4) te verklaren.
Tot slot willen we door middel van een stepwise regressieanalyse nagaan of de eventuele voorspellende waarde van de internaliserende en externaliserende vormen van psychopathologie uniek is bovenop de voorspellende waarde van het leeftijdsspecifieke borderline construct. In deze stepwise regressieanalyse wordt eerst de BPS DIPSI-score op het eerste meetmoment als predictor van de BPS PID-5-score toegevoegd. Als
tweede stap wordt er gekeken of de CBCL-scores de variantie beter kunnen verklaren wanneer deze worden toegevoegd aan het model.
Resultaten
Onderzoeksvraag 1
Afname van Borderline Symptomen ten Tijde van de Kindertijd
Als eerste stap vergelijken we de gemiddelde DIPSI-scores tijdens de kindertijd (T1) met de gemiddelde scores tijdens de adolescentie (T3), dit voor zowel de scores op het niveau van de totaalscore als op het niveau van de verschillende borderline
componenten (zie Tabel 1). Deze gemiddelde verschillen werden berekend aan de hand van een afhankelijke t-test waarbij de gemiddelden op tijdstip 1 vergeleken werden met de gemiddelden op tijdstip 3. Om de rangorde-verschillen te berekenen maken we gebruik van de Pearson correlaties tussen de DIPSI-scores op beide meetmomenten.
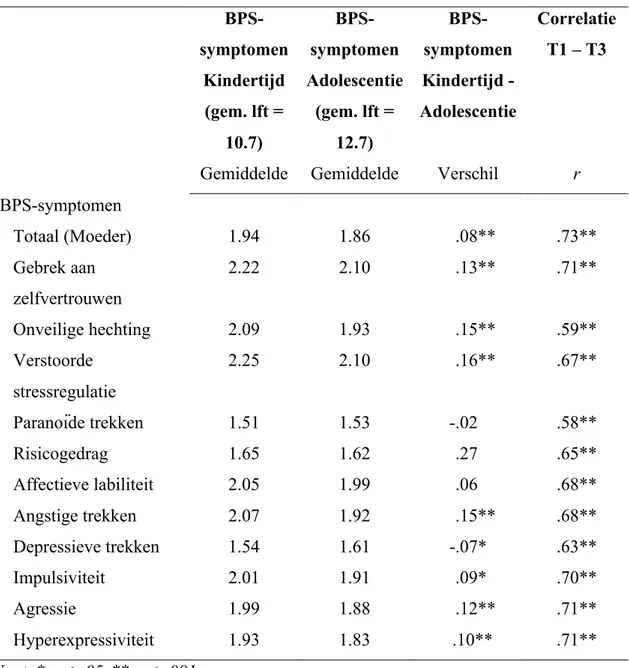
Tabel 1. Gemiddelde verschillen tussen DIPSI-scores op T1 en DIPSI-scores op T3 BPS-symptomen Kindertijd (gem. lft = 10.7) Gemiddelde BPS-symptomen Adolescentie (gem. lft = 12.7) Gemiddelde BPS-symptomen Kindertijd - Adolescentie Verschil Correlatie T1 – T3 r BPS-symptomen Totaal (Moeder) 1.94 1.86 -0.08** .73** Gebrek aan 2.22 2.10 -0.13** .71** zelfvertrouwen Onveilige hechting 2.09 1.93 -0.15** .59** Verstoorde 2.25 2.10 -0.16** .67** stressregulatie Paranoïde trekken 1.51 1.53 0-.02** .58** Risicogedrag 1.65 1.62 -0.27** .65** Affectieve labiliteit 2.05 1.99 -0.06** .68** Angstige trekken 2.07 1.92 -0.15** .68** Depressieve trekken 1.54 1.61 0-.07** .63** Impulsiviteit 2.01 1.91 -0.09** .70** Agressie 1.99 1.88 -0.12** .71** Hyperexpressiviteit 1.93 1.83 0.10** .71** Noot: * p < .05, ** p < .001.
De totale DIPSI-score voor BPS-symptomen gerapporteerd door de moeder kent een afname van .08 (p < .001). Voor het borderline symptoom ‘Gebrek aan
zelfvertrouwen’ vinden we een gemiddelde afname van .13 (p < .001). Ook voor de borderline symptomen ‘Onveilige hechting’, ‘Verstoorde stressregulatie’ en ‘Angstige trekken’ worden vergelijkbare gemiddelde afnames gevonden, respectievelijk .15 (p < .001), .16 (p < .001) en .15 (p < .001). Daarnaast wordt een significante afname van .09 (p = .003) gevonden voor het borderline symptoom ‘Impulsiviteit’. Ook de borderline symptomen ‘Agressie’ en ‘Hyperexpressiviteit’ kenden een vergelijkbare gemiddelde
afname, respectievelijk .12 (p < .001) en .10 (p < .001). Anders dan de andere BPS-symptomen wordt voor het borderline symptoom ‘Depressieve trekken’ een significante toename gevonden van -.07 (p = .008). Voor de overige bevraagde borderline
symptomen ‘Paranoïde trekken’, ‘Risicogedrag’ en ‘Affectieve labiliteit’ worden geen significante verschillen gerapporteerd tussen de DIPSI-scores ten tijde van de kindertijd en de DIPSI-scores ten tijde van de adolescentie.
Betreffende de rangorde stabiliteit werd voor de totale score op de DIPSI, die gerapporteerd werd door de moeder, een sterke correlatie tussen de twee meetmomenten (r = .73, p < .001) gevonden. Ondanks een significante afname in de DIPSI-totaalscore blijkt dat de onderliggende borderline symptomen tijdens de kindertijd sterk correleren met de onderliggende borderline symptomen tijdens de adolescentie, met Pearson correlaties die variëren van .58 tot .71 (p < .001).
Onderzoeksvraag 2
Covariantie tussen Verschillende Vormen van Psychopathologie en Borderline Symptomen
Tabel 2 rapporteert de correlaties tussen de CBCL-scores tijdens de kindertijd (T1) en de DIPSI-scores tijdens de kindertijd (T1) en de adolescentie (T3).
Tabel 2. Correlaties tussen CBCL-scores op T1 en DIPSI-scores op T1 en T3 BPS-symptomen Kindertijd (gem. lft = 10.7) r BPS-symptomen Adolescentie (gem. lft = 12.7) r z CBCL-schalen Sociaal teruggetrokken .56** .59** 1-.92* Lichamelijke klachten .42** .41** -1.24* Angstig/depressief .73** .73** 1-.13* Sociale problemen .63** .62** -1.35* Denkproblemen .53** .54** 1-.27* Aandachtsproblemen .66** .68** 1-.80* Delinquent gedrag .52** .56** -1.14* Agressief gedrag .65** .68** -1.23* Seksuele problemen .19** .29** -2.04* Noot: * p < .05, ** p < .001.
Voor de CBCL-schaal ‘Angstig/depressief’ vinden we een sterke correlatie met de bevraagde borderline symptomen (r =.73, p < .001), dit voor zowel de DIPSI-score ten tijde van de kindertijd als deze van tijdens de adolescentie. Daarnaast wordt er een matig verband gevonden tussen de CBCL-schalen ‘Sociaal teruggetrokken’ (r = .56 op T1, p < .001; r = 59 op T2, p < .001), ‘Denkproblemen’ (r = .53 op T1, p < .001; r = .54 op T2, p < .001), ‘Aandachtsproblemen’ (r = .66 op T1, p < .001; r = .68 op T2, p < .001), ‘Delinquent gedrag’ (r = .52 op T1, p < .001; r = .56 op T2, p < .001), ‘Agressief gedrag’ (r = .65 op T1, p < .001; r = .68 op T2, p < .001), ‘Sociale problemen’ (r = .63 op T1, p < .001; r = .62 op T2, p < .001), en ‘Lichamelijke klachten’ (r = .42 op T1, p < .001; r = .41 op T2, p < .001) en de borderline symptomen tijdens de kindertijd en de adolescentie. Voor de CBCL-schaal ‘Seksuele problemen’ wordt een verwaarloosbaar verband gevonden met de borderline symptomen ten tijde van de kindertijd (r = .19, p < .001) en een zwak verband met de borderline symptomen ten tijde van de adolescentie (r = .29, p < .001). Voor de meeste schalen werd geen verandering gevonden in de sterkte van de samenhang met BPS T1 en BPS T2. Echter voor de CBCL-schaal
‘Seksuele problemen’ werd er wel een significant verschillende correlatie gevonden tussen T1 en T2, waarbij er een toename was in de sterkte van het verband tussen ‘Seksuele problemen’ en BPS-trekken (z = -2.04, p < 0.05).
Onderzoeksvraag 3
Regressieanalyse met Verschillende Vormen van Psychopathologie tijdens de Kindertijd als Voorspellers van Borderline Symptomen tijdens de Adolescentie
Om de voorspellende waarde van de verschillende vormen van
psychopathologie voor de borderline symptomen tijdens de adolescentie te berekenen, wordt er gebruikgemaakt van een regressieanalyse. Hierbij worden de CBCL-schalen als onafhankelijke variabelen voor de predictie van de BPS PID-5-score in de
adolescentie toegevoegd (zie Tabel 3).
Tabel 3. Regressieanalyse met CBCL-scores op T1 als voorspellers van PID-5 BPS-symptomen op T4
BPS trekken β CBCL-schalen Constante Sociaal teruggetrokken -.08** Lichamelijke klachten -.01** Angstig/depressief -.31** Sociale problemen -.02** Denkproblemen -.17** Aandachtsproblemen -.01** Delinquent gedrag -.13** Agressief gedrag -.30** Seksuele problemen -.06** R² -.36** Noot: * p < .05, ** p < .001.
Voor de CBCL-schaal ‘Angstig/depressief’ wordt een significante toename gevonden van de borderline symptomen tijdens de adolescentie (β = .31, p < .001). Ook op de subschaal ‘Agressief gedrag’ vinden we een significante toename van .30 bij de borderline symptomen tijdens de adolescentie, p < .001. Tot slot wordt voor de
syndroomschaal ‘Denkproblemen’ een significante afname gevonden van de borderline symptomen tijdens de adolescentie (β = -.17, p < .007). De overige syndroomschalen hebben geen significante predictieve waarde.
Daarnaast blijkt uit de resultaten dat de CBCL-schalen tijdens de kindertijd 36% van de variantie van de PID-5 BPS-symptomen op T4 verklaren.
Onderzoeksvraag 4
Unieke Voorspellende Waarde van Verschillende Vormen van Psychopathologie bovenop de Voorspellende Waarde van het Leeftijdsspecifieke Borderline
Construct
In Tabel 4 wordt er door middel van een stepwise regressieanalyse nagegaan of de voorspellende waarde van de verschillende vormen van psychopathologie die in vorige onderzoeksvraag predictief bleken voor BPS in de adolescentie, uniek is bovenop de voorspellende waarde van de borderline symptomen tijdens de kindertijd. Als eerste stap worden de DIPSI-scores voor de BPS-kenmerken tijdens de kindertijd toegevoegd als voorspeller van de PID-5-score op de borderline symptomen.
Vervolgens wordt dit model vergeleken met een model waarbij de significante CBCL-scores uit onderzoeksvraag 3 als bijkomende predictoren van borderline symptomen in de adolescentie worden beschouwd, bovenop de voorspellende waarde van de DIPSI-scores voor de borderline kenmerken tijdens de kindertijd.
Tabel 4. Modelvergelijking d.m.v. stepwise regressieanalyse met DIPSI-scores op T1 als voorspeller van PID-5 BPS-symptomen op T4 (model 1) en de significante CBCL-scores op T1 (zie Tabel 3) bovenop DIPSI-CBCL-scores op T1 als voorspeller van PID-5 BPS-symptomen op T4 (model 2) R² Change F Change β Model 1 .28 128.85** BPS-symptomen -.53** Model 2 .10 216.06** BPS-symptomen -.20** CBCL-schalen Angstig/depressief -.26** Denkproblemen -.13** Agressief gedrag -.32**
Noot: a. Predictoren: (Constante), door de moeder gerapporteerde totaalscore op de DIPSI tijdens de kindertijd. b. Predictoren: (Constante), door de moeder
gerapporteerde totaalscore op de DIPSI tijdens de kindertijd, CBCL-schaal
‘Angstig/depressief’, CBCL-schaal ‘Denkproblemen’, CBCL-schaal ‘Agressief gedrag’. * p < .05, ** p < .001.
Uit de gegevens van Tabel 4 vinden we dat de bijgevoegde variabelen aan het eerste model de verklarende kracht van het eerste model statistisch significant
verbeteren, met een significante F Change-waarde van 16.06 (p < .001). Daarbij wordt 38% van de variantie van de PID-5 BPS-symptomen op T4 verklaard door de
significante CBCL-scores op T1 bovenop de DIPSI-scores op T1, wat de variantie van de PID-5 BPS-symptomen op T4 significant beter verklaart dan het eerste model. De significante CBCL-scores voegen 10% verklaarde variantie toe ten opzichte van het eerste model.
De CBCL-schaal ‘Angstig/depressief’ gemeten in de kindertijd voorspelt een significante toename van de borderline symptomen tijdens de adolescentie (β = .26, p < .001). Een vergelijkbare significante toename van .32 (p < .007) van de borderline symptomen tijdens de adolescentie wordt teruggevonden op de syndroomschaal